凍融胚胎移植日血清激素水平與結局的相關性
葛提妹,胡衛華
(皖南醫學院第一附屬醫院弋磯山醫院,安徽 蕪湖 241000)
近幾年凍融胚胎移植在輔助生殖技術(Assisted reproductive technology,ART)中的應用越來越受到生殖醫學專家的廣泛關注:首先其可以避免在新鮮周期移植出現卵巢過度刺激綜合征及過高的雌激素對子宮內膜的影響,增加累積妊娠率[1-2];其次,隨著胚胎實驗室技術的發展進步,玻璃化胚胎冷凍成功率較高以及選擇單優質胚胎移植策略,減少胚胎的浪費;再次,可減少患者多次超促排卵帶來的精神和經濟上的負擔。也有學者研究發現[3]FET可以降低母嬰圍產期并發癥,如小于胎齡兒,早產低體重出生兒圍產兒死亡率,其優勢顯而易見。FET的患者需要在移植周期準備子宮內膜,激素替代是一種非常受歡迎的方案,因其可以選擇移植日期,并且減少監測要求[4]。在這篇回顧性研究中,我們從HRT周期凍融胚胎移植當日雌、孕激素水平與FET結局的關系進行研究,分析移植當日雌孕激素水平對周期結局的相關性。
1 資料與方法
1.1 一般資料選擇2016年4月至2020年1月于本中心行激素替代備內膜的(492)個胚胎解凍移植周期。(1)納入標準:年齡21~44歲,平均(30.73±4.29),月經周期24~35 d,每周期移植胚胎數為1~2個,不孕因素主要為輸卵管阻塞、多囊卵巢綜合征、盆腔炎性疾病后遺癥、男方少弱畸形精子癥等。(2)排除標準:年齡大于44歲、新鮮胚胎移植周期、自然周期備內膜、薄型子宮內膜、縱隔子宮、子宮肌瘤等
1.2 方法(1)血清激素測量:于冷凍胚胎移植當天上午,抽取患者外周靜脈血測血清E2、P水平。(2)病例分組:根據臨床結局及激素水平分組,臨床妊娠組與未孕組分別統計病例數;活產組與流產組分別統計病例數;根據E2/P、E2、P四分位數各分四組,統計各組胚胎種植率、臨床妊娠率、流產率、活產率。
1.3 評價指標(1)胚胎種植率:移植術后30~35 d陰道B超檢查見妊娠囊個數/胚胎種植總個數×100%;(2)臨床妊娠標準:移植術后30~35 d陰道B超檢查見妊娠囊為臨床妊娠;臨床妊娠率=臨床妊娠例數/總周期數×100%;(3)流產率:流產例數/臨床妊娠例數×100%;
1.4 統計數據與分析采用統計學軟件進行統計分析,計量資料用“均值±標準差”表示,組件比較用方差分析或者t檢驗或秩和檢驗;計數資料用頻數和百分數(%)表示,組間比較用卡方檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 臨床妊娠組與未孕組移植日E2水平、P水平均數比較臨床妊娠組與未妊娠組相比較共492個FET周期,總妊娠率為42.28%。臨床妊娠組年齡與未孕組年齡差異有統計學意義,較未妊娠組平均年齡低(P<0.001)。臨床妊娠組與未孕組移植日子宮內膜厚度、E2水平、P水平差異均無統計學意義(P>0.05),見表1。
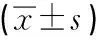
表1 臨床妊娠組/未孕組移植日E2、P水平比較
2.2 活產組與流產組移植日E2、P、E2/P均數比較總活產率為75.96%。活產組和流產組移植日子宮內膜厚度、兩組間年齡、E2水平、P水平差異均無統計學意義(P>0.05),見表2。
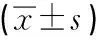
表2 活產組/流產組移植日E2、P、E2/P水平比較
2.3 移植日血清E2水平各組例臨床結局的比較移植日血清E2水平各組年齡、胚胎種植率、臨床妊娠率,流產率的差異均無統計學意義(P>0.05),不同E2水平子宮內膜厚度差異有統計學意義,見表3。

表3 胚胎移植日按血清E2水平(pg/mL)百分位數比較
2.4 移植日血清P水平各組臨床結局的比較移植日血P水平各組臨床特征、流產率的差異均無統計學意義(P>0.05)。各組胚胎種植率、臨床妊娠率之間差異有統計學意義(P<0.05),經卡方分割分析(檢驗水準為0.007),13.30 表4 胚胎移植日按血清P水平(ng/mL)百分位數比較 2.5 移植日E2/P各組臨床結局的比較移植日E2/P各組臨床特征與臨床結局結局的比較,移植日不同E2/P比值組子宮內膜厚度不全相同,各組間年齡、胚胎種植率、臨床妊娠率、流產率的差異均無統計學意義(P>0.05),見表5。 表5 移植日不同E2/P組臨床結局的比較 FET在各個生殖中心已經是常用的輔助生殖技術,其給不適合新鮮周期移植的患者實現生育帶來更多的機會。在內膜準備時,生殖醫學專家常用到HRT方案。Kalem Z等研究發現[5],自然周期組與HRT組的妊娠效果相近。因此,目前,很多生殖醫學專家在治療方案上比較傾向于HRT。但HRT中種植窗期激素水平與FET周期結局的關系尚存在爭議。因此HRT-FET日E2、P水平與妊娠結局的相關性成為生殖專家密切關注的問題。本研究針對HRT-FET日E2、P水平與臨床結局的關系進行分析,從而探討FET日血清E2、P水平能否對妊娠結局進行預測。 在馬榮花等的研究結果發現FET患者中年齡在30~36歲比21~30 歲妊娠率呈下降趨勢[6],與本研究的結果基本一致,本研究發現妊娠組年齡明顯低于未孕組。本研究也發現妊娠組E2、P水平均低于未妊娠組,但差異無統計學意義,這可能跟年齡有關。活產組和流產組各差異無統計學意義。可能是兩組患者首先都是臨床妊娠患者,在移植當日的子宮內膜厚度以及激素水平均是利于胚胎著床的,后期流產原因是多方面的。 在FET周期移植當日E2/P與臨床妊娠結局的關系目前也沒有統一的結論。范曉玲等研究發現FET日P/E2值對FET臨床妊娠率有一定影響,其中150≤P/E2<250者可獲得相對較高的臨床妊娠率[7]。田春花等發現[8]FET日血清中 E2/P 值并非越高(>30) 或者越低 (≤10) 其妊娠率越高,而是其比值介于兩者之間的妊娠率較高,尤其是比值在20~30時妊娠率最高(66.70%),與本研究結果有相似之處,本研究發現在20.99 E2在卵泡期對子宮內膜起到增生的作用,有研究提示在黃體期高E2水平對胚胎著床發揮不利作用[9]。而Liu YF等[10]研究發現妊娠組與非妊娠組子宮內膜轉化當日及移植前一日E2、P水平差異無統計學意義,不同E2水平患者的胚胎著床率和臨床妊娠率也無統計學差異。與本研究結果并不一致,本研究E2水平在281 pg/mL P水平在維持正常妊娠中的作用在很多研究者意義顯著,Labarta E等研究發現在FET周期ART治療患者移植當日P水平需要達到一個閾值,才能優化臨床結局[13-15]。與本研究結果并不一完全致,本研究P不同水平各組種植率、臨床妊娠率之間差異有統計學意義(P<0.05),13.30 ng/mL 綜上所述,FET患者的年齡是影響妊娠結局的獨立因素,隨著年齡的增加,其臨床妊娠率呈下降趨勢。HRT備內膜FET日E2水平在281 pg/ml

3 討論

