耳鳴患者與睡眠質量相關性的臨床分析及治療探討
連純利 劉元獻 楊龍 劉霞 胡鎮 何強亮
[關鍵詞] 耳鳴;睡眠治療;耳鳴治療;耳鳴睡眠
[中圖分類號] R764.45? ? ? ? ? [文獻標識碼] B? ? ? ? ? [文章編號] 1673-9701(2021)17-0073-05
Discussion on clinical analysis and treatment of the correlation between tinnitus and sleep quality
LIAN? Chunli? ?LIU Yuanxian? ?YANG Long? ?LIU Xia? ?HU Zhen? ?HE Qiangliang
Department of Otorhinolaryngology, Shenzhen Traditional Chinese Medicine Hospital, Shenzhen? ?518000, China
[Abstract] Objective To analyze clinically the correlation between tinnitus patients and sleep to provide effective treatment for tinnitus. Methods A total of 268 patients with tinnitus admitted to Shenzhen Hospital of Traditional Chinese Medicine from August 2018 to January 2020 were evaluated by general survey, tinnitus disability scale THI and Pittsburgh sleep quality index.Meanwhile,pure tone audiology, tinnitus pitch and frequency matching were also performed. Results The patients with tinnitus were 47.76% for female and 52.24% for male, including 48.51% under 44 years old,43.28% between 45 and 59 years old, 5.22% between 60 and 74 years old and 2.99% over 75 years old. Tinnitus patients with hearing loss accounted for 62.69%; tinnitus mainly with pure tone accounted for 66.42%; tinnitus frequency mainly with high frequency accounted for 68.66%. The THI scores of patients with sleep disorders were significantly higher than those with normal sleep;a significant positive correlation between tinnitus disability scale (THI) and Pittsburgh sleep quality index (PSQI) was observed (r=0.291, P<0.001). Conclusion The more serious the tinnitus,the worse the sleep quality, and the two affect each other.The multiple comprehensive treatment should be adopted based on the improvement of sleep quality, which is beneficial to relieve tinnitus.
[Key words] Tinnitus; Sleep treatment; Tinnitus treatment; Tinnitus sleep
耳鳴是在耳鼻喉頭頸外科常見的一種癥狀,是指外界沒有相應聲源或電刺激存在,患者耳內或顱內有聲音的主觀感覺[1]。目前耳鳴的發病機制尚未明確, 多認為疾病主要因傳導途中神經纖維異常點活動、邊緣神經系統紊亂、自主神經系統紊亂等機制有關[2]。耳鳴發病率約10.0%~20.0%[3]。成人耳鳴患者中超過一半有睡眠障礙[4]。耳鳴患者容易出現睡眠障礙,其伴隨的焦慮、抑郁情緒是影響睡眠質量的重要因素[5]。由于耳鳴病因不明,治療療效存在不確定性,臨床治療難度較大,病情反復。因此,本研究以問卷形式調查耳鳴患者嚴重程度與睡眠質量的相關性,從患者睡眠質量角度探討耳鳴的治療方法,為耳鳴的臨床診療提供更多思路,現報道如下。
1 資料與方法
1.1 一般資料
選取2018年8月至2020年1月在深圳市中醫院就診的268例耳鳴患者為研究對象,年齡18~75歲,平均(42.21±12.70)歲。其中男140例,平均年齡(43.65±10.59)歲,女128例,平均年齡(41.07±14.24)歲。
納入標準:①符合《歐洲多學科耳鳴指南:診斷、評估和治療》[6]對耳鳴的診斷標準,本臨床研究已通過我院醫學倫理學委員會批準,臨床研究開始前患者均知情同意并簽署同意書。②常規耳鼻咽喉科檢查外耳道、鼓膜、鼻咽部未見異常及占位性病變。③中樞神經系統檢測無陽性體征。④聲導抗檢查雙耳鼓室A型圖。⑤中耳、內耳、頭顱CT、MRA等檢查排除先天異常、血管病變、占位性病變等客觀性耳鳴,無耳部感染及手術史。排除標準:智力障礙、交流困難、嚴重心理疾患不能配合相關檢測、填寫問卷者[5]。
1.2 方法
1.2.1 病史采集? 包括患者一般情況、發病誘因、發病時情況、伴隨的癥狀、耳鳴聲音的種類,耳鳴對生活工作、睡眠的影響。
1.2.2 采用中國CFDA和美國FDA注冊的貝泰福專利產品? 耳鳴耳聾綜合診療設備,對耳鳴患者進行如下評估:耳鳴致殘量表THI、匹茲堡睡眠質量指數、耳鳴頻率匹配。
1.2.3 純音聽閾及耳鳴測試? 在我院耳鼻咽喉科標準隔離聽力室內進行,采用丹麥國際聽力型號AA222聽力計檢測0.125、0.25、0.5、1、2、4、8 kHz的聽閾值及聲導抗檢查。
1.3 觀察指標及評價標準
1.3.1 參考聯合國世界衛生組織對年齡的劃分標準? 將年齡劃分為:44歲以下為青年,45~59歲為中年人,60~74歲為年輕的老年人,75~89歲為老年人,90歲以上為長壽老年人。
1.3.2 參考國際通用耳鳴致殘量表[7](THI)? 評估患者耳鳴功能性、嚴重性、情緒性三方面的評估。評分將耳鳴分為5級,1級(輕微)TIH評分,1~16分;2級(輕度)THI評分17~36分;3級(中度)THI評分37~56分;4級(重度)THI評分57~76分;5級(災難性)THI評分77~100分。
1.3.3 睡眠質量? 采用PSQI分值表示,PSQI包含18個自評條目,分別歸屬于7個成分:主觀睡眠質量、睡眠潛伏期、睡眠時間、習慣睡眠效率、睡眠紊亂累加問題、睡眠藥物使用、日間功能紊亂。每個成分按0~3等級計分,累積各成分分值為PSQI總分,總分為0~21分,分值越高,表示睡眠質量越差。以5分為劃界值區分睡眠障礙人群,≤5分為睡眠正常,>5分為睡眠異常[8]。
1.3.4 匹配耳鳴的頻率? 低頻(<0.5 kHz)、中頻(0.5~2.0 kHz)、高頻(>2 kHz)和混合頻(耳鳴音中同時包括低頻音、中頻音和高頻音中的2種或3種)。根據2014年美國耳鼻咽喉頭頸外科學會撰寫出版的《耳鳴臨床應用指南》中的建議[9],將病程劃分為:持續性耳鳴(≥6個月)和新近發生的耳鳴(<6個月)。
1.4 統計學方法
本研究統計學設計為回顧性調查研究。應用SPSS 22.0軟件對結果進行分析,對計數資料使用[n(%)]表示,使用χ2檢驗進行差異分析,對計量資料進行正態性檢驗,符合正態分布的使用x±s表示,使用獨立樣本t檢驗進行差異分析;對不符合正態分布的計量資料及等級資料使用[M(P25,P75)]表示,使用非參數秩和檢驗進行差異分析;因數據不符合正態分布,采用Spearsman相關進行分析患者耳鳴嚴重程度、睡眠質量相關性。P<0.05為差異有統計學意義,P<0.01為差異有高度統計學意義。
2 結果
2.1 一般資料
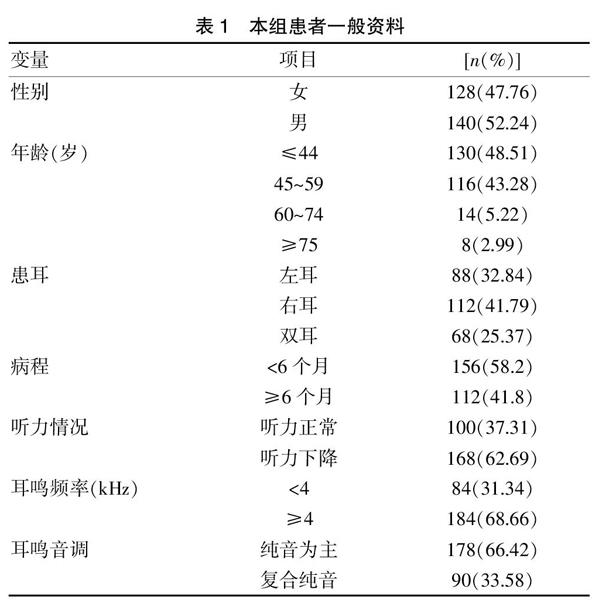
本組268例患者,男140例(52.24%),女128例(47.76%),其中44歲以下130例(48.51%),45~59歲116例(43.28%),60~74歲14例(5.22%),>75歲8例(2.99%)。
2.2 耳鳴患者心理聲學特點
左耳鳴患者88例(32.84%),右耳鳴患者112例(41.79%),雙耳鳴患者68例(25.37%),伴聽力下降耳鳴患者168例(62.69%)。其中耳鳴聲音匹配類型以純音為主178例(66.42%),耳鳴頻率多為高頻184例(68.66%)。見表1。
2.3 耳鳴患者THI評分情況分析
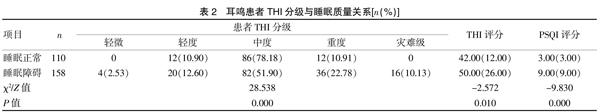
根據下表可以看出,不同睡眠質量的人群之間THI評分和PSQI評分比較,差異有統計學意義(P<0.05),睡眠障礙人群THI評分顯著高于睡眠正常人群。見表2。
2.4 THI評分與PSQI評分相關性分析
經Spearsman相關性檢驗,耳鳴患者耳鳴致殘量表(THI)與匹茲堡睡眠質量指數(PSQI)呈顯著正相關(r=0.291,P<0.001)。
3 討論
3.1 耳鳴患者與睡眠治療相關性分析
本研究中,睡眠障礙人群THI評分顯著高于睡眠正常人群,說明睡眠正常患者耳鳴嚴重程度較睡眠障礙患者低;耳鳴患者耳鳴致殘量表(THI)與匹茲堡睡眠質量指數(PSQI)呈顯著正相關,這說明,患者耳鳴程度越嚴重,睡眠質量越差,二者互相影響。與相關文獻的研究一致,Alster等[10]最先報道睡眠質量影響耳鳴嚴重程度,當對患者進行睡眠評估并實施干預者,其耳鳴主訴降低。Tunkel等[11]研究中,耳鳴患者約有50%存在不同程度睡眠障礙。Ivonne等[12]認為耳鳴與睡眠障礙有關,睡眠障礙對患者的重要影響。Koning等[13]報道一半的耳鳴患者睡眠質量較差,降低患者耳鳴強度(VAS評分)對提高耳鳴患者的生活質量具有重要意義。Malcolm等[14]利用Logistic回歸分析發現睡眠障礙患者耳鳴的發病風險高于無睡眠障礙人群(OR=1.13,P<0.001)。Tao等[15]睡眠障礙組重度耳鳴發生率高于睡眠正常組,Spearman相關分析顯示睡眠障礙THI-M與PSQI評分呈正相關(P<0.001),耳鳴嚴重程度與耳鳴發作前的睡眠質量呈正相關。Meikle等[16]認為耳鳴嚴重程度與耳鳴的類型、質量或音調無關,嚴重程度評分與睡眠障礙的發生率高度相關。耳鳴更常見于聽力損失,睡眠障礙隨著耳鳴的嚴重程度而增加,大多數被詢問的受試者需要進一步的檢查和治療[17]。
耳鳴嚴重程度與睡眠質量相關影響,從詳細病史詢問中可以發現,耳鳴發生與患者平素勞累、熬夜、睡眠質量差、生活工作壓力大等因素有關,大多伴隨睡眠障礙、不良情緒,直接影響患者生活質量。耳鳴困擾患者,大多是患者期望有種特效藥能夠治愈耳鳴,卻不太了解耳鳴病因、特征、伴隨癥狀、如何緩解,常常四處求醫而療效欠佳。目前耳鳴發病機制及病因不明,普遍認為早期耳鳴可能病變發生在耳鍋,但主要病理生理過程和后期病變發生在中樞,其中大腦皮層和邊緣系統參與耳鳴的產生與持續[18]。這給藥物治療帶來很大困難及不確定性。因此,多數患者對耳鳴的困惑及治療的期望影響睡眠質量,而睡眠障礙加重耳鳴嚴重程度,形成惡性循環。
3.2 治療探討
耳鳴干擾人的聽覺工作記憶的功能,并受耳鳴引起的煩惱所支配[19]。Ramage-Morin等[20]認為耳鳴患者與自述精神健康狀況差、情緒障礙、社區歸屬感弱、日常壓力大和睡眠質量差有關。因此,耳鳴不僅是一個疾病,其誘因及伴隨癥狀來看,更是一個值得探討的社會問題并從中切入治療。
首先,對耳鳴治療,需從詳細詢問病史切入。耳鳴嚴重程度與耳鳴發作前的睡眠質量呈正相關,提示過去的睡眠質量可能對耳鳴的發生有影響[15]。因此,患者發病前后睡眠質量、生活狀況(如平素是否過度勞累、是否存在工作壓力大、生活是否遇到的較大挫折)及伴隨的不良情緒對睡眠的影響,這些誘因與耳鳴出現的時間相關性,協助患者尋找其發病誘因并進行適當的生活調整。其次,耳鳴患者常常存在許多困惑。包括對耳鳴知識缺乏及內心擔憂等,并從網絡渠道了解到許多負面信息,增加患者焦慮情緒,這些不良情緒也嚴重影響睡眠。Aazh等[21]報導耳鳴患者失眠的患病率很高,耳鳴相關因素和心理因素均與失眠癥的嚴重程度有關。戴如立等[22]研究顯示,耳鳴程度與睡眠狀況、焦慮及抑郁情緒密切相關,耳鳴越嚴重,睡眠狀況越差,焦慮及抑郁情緒越嚴重。Sujoy等[23]研究中,耳鳴對睡眠的影響與抑郁、憤怒的增加有顯著相關(r=0.483)。李堯等[24]超過一半耳鳴患者難以入眠,嚴重影響其注意集中力,患者變得易怒、沮喪,并遭受其他情感障礙,睡眠障礙為特發性耳鳴患者焦慮、抑郁狀態的獨立危險因素。患者受耳鳴干擾,不能得到良好自我放松及睡眠,耳鳴患者的睡眠與不良情緒相互影響,睡眠障礙甚至成為獨立危險因素,其治療應以改善睡眠質量為主的多方綜合治療。第一,耳鳴患者宣教、解答疑惑很重要,醫生提高患者對耳鳴的正確認識,可以很大程度疏導患者因耳鳴產生的心理壓力,從而打破因耳鳴產生不良情緒影響睡眠質量并加重耳鳴的惡性循環。第二,耳鳴患者在治療中易反復發作,為預防耳鳴患者癥狀加重及加強耳鳴患者的管理,在患者就診中進行反復心理學干預是很重要的,或建立耳鳴患者大數據管理進行耳鳴知識科普。第三,過分關注耳鳴患者,常需提醒患者轉移對耳鳴的注意力,以盡早適應耳鳴。
最后,睡眠障礙不止影響耳鳴,也嚴重影響生活質量。Tyler等[25]耳鳴發生后早期的患者更容易出現睡眠障礙,超過一半以上的慢性嚴重耳鳴患者有失眠的主訴。Robert等[26]隨著時間的推移,睡眠障礙與耳鳴嚴重程度的關系越來越明顯。Wallhausser-Franke等[27]研究中,耳鳴和睡眠障礙互相增強,有效的耳鳴治療能夠改善睡眠狀態。戴悅等[28]認為睡眠障礙是耳鳴出現的重要影響因素,充足的睡眠是健康和生活質量的基本保證。黎志成等[29]認為耳鳴首診治療過程中,對耳鳴患者進行焦慮情緒、睡眠質量的評估有利于醫生對患者病情的深入了解,從而采取有針對性的診治方案,幫助患者及早減輕耳鳴困擾,提高生活質量。刁明芳等[30]研究中,睡眠困擾是耳鳴患者常見的主訴之一,應重視睡眠質量對耳鳴自評嚴重程度造成的影響,并認真貫徹于病史采集和臨床評估過程,選擇治療方法與評估療效時應充分考慮對睡眠狀況的改善。因此,在診療中,醫生充分識別兩者相互關系,對耳鳴患者睡眠的治療應貫穿整個病程,改善患者睡眠應從早睡早起、規律作息做起,必要時予藥物干預,有助于耳鳴治療。
目前,耳鳴仍屬于疑難性疾病,多角度治療更有利于疾病康復。從中醫角度來說,劉蓬[31]認為,醫生原為“醫師”,其責任重在“師”字,即教會患者懂得生病的根本道理,治病的根本方法。因此,健康教育及咨詢,改變不良生活方式,如早睡早起,規律作息,飲食上以主食為主、且不進食肥甘厚膩及生冷寒涼食物,適當運動[32]。使失調的臟腑功能日趨平衡,促進患者自我康復,調動患者自我康復能力,耳鳴是有希望被治愈的[31]。
耳鳴伴隨相關癥狀常常需要多學科協助診療。黎志成等[33]認為:臨床耳科學、聽力學和醫學心理學等多學科之間的緊密聯系和交流對于治療耳鳴、提高耳鳴患者的生活質量有積極意義。耳鳴伴隨癥狀普遍存在,耳科醫生應當對此有所認識并予以重視。在一定程度上能夠及時識別并處理這類問題,在需要時及時將患者轉診至相關專科醫師診治,以爭取最佳的治療效果。
[參考文獻]
[1] David J,龔樹生,王杰,等.耳鳴臨床應用指南:實踐和理論的一次重大探索[J].中國聽力語言康復科學雜志,2015,13(2):152-155.
[2] Elgoyhen AB,Langguth B,Ridder DD,et al.Tinnitus:Perspectives from human neuroimaging[J]. Nature Reviews Neuroscience,2015,16(11):700-700.
[3] Degeest S,Keppler H,Corthals P,et al.Epidemiology and risk factors for tinnitus after leisure noise exposure in Flemish young adults[J].International Journal of Audiology,2017,56(2):121-129.
[4] AAO-HNSF,Clinical practice guideline:Tinnitus[J].Otolaryngology Head Neck Surgery,2014,151(2 Suppl):S1-S40.
[5] 賈若,劉博.耳鳴患者睡眠質量的臨床分析[J].臨床耳鼻咽喉頭頸外科雜志,2019,33(10):961-965.
[6] 盧兢哲,鐘萍,鄭蕓.歐洲多學科耳鳴指南:診斷、評估和治療[J].聽力學及言語疾病雜志,2020,28(1):110-114.
[7] Wu D,Zheng Y,Chen Z,et al.Further validation of the Chinese (Mandarin) tinnitus handicap inventory:Comparison between patient-reported and clinicianinterviewed outcomes[J].International Journal of Audiology,2018,57 (6):440-448.
[8] 陸林,王雪芹,唐向東.睡眠與睡眠障礙相關量表[M].北京:人民衛生出版社,2016:219-221.
[9] Tunkel DE,Bauer CA,Sun GH,et al.Clinical practice guideline:Tinnitus[J].Otolaryngol Head Neck Surg,2014, 151:S1-S40.
[10] Alster J,Shemesh Z,Ornan M,et al.Sleep disturbance associated with chronic tinnitus[J].Biol Psychiatry,1993, 34(1/2):84-90.
[11] 鐘萍,鄭蕓,劉蓬.基于醫師療法理念調整生活方式對265例耳鳴患者的療效觀察[J].中國聽力語言康復科學雜志,2018,16(6):430-432.
[12] Ivonne Burgos,Bernd Feige.Chronic tinnitus and associated sleep disturbances[J].Somnologie-Schlaff or Schung und Schlafmedizin,2005,9(3):133-138.
[13] Koning Henk M.Sleep disturbances associated with tinnitus:Reduce the maximal intensity of tinnitus[J].The International Tinnitus Journal,2019(3):64-68
[14] Malcolm KOO,Juen-Haur HWANG.Risk of tinnitus in patients with sleep apnea:A nationwide,population-based, case-control study[J]. Laryngoscope,2017,127:2171-2175.
[15] Tao Lu,Shuling Li,Ying Ma.Tinnitus onset:A retrospective study[J]. Psychiatric Quarterly,2020,11:393.
[16] Meikle MB,Vernon J,Johnson RM.The perceived severity of tinnitus. Some observations concerning a large population of tinnitus clinic patients[J]. Otolaryngology-Head and Neck Surgery,1984,6:89-96.
[17] Axelsson A,Ringdahl A.Tinnitus--A study of its prevalence and characteristics[J]. British Journal of Audiology,1983,29:53-62.
[18] Rauschecker JP,Leaver AM,Miihlau M.Timing out the noise limbic auditory interactions in tinnitus[J].Neuron,2010,66:819-826.
[19] Nagaraj Megha Kondli,Bhaskar Amruthavarshini.Assessment of auditory working memory in normal hearing adults with tinnitus[J]. Official Journal of the European Federation of Oto-Rhino-Laryngological Societies,2020, 2020:47-54.
[20] Ramage-Morin Pamela L,Banks Rex.Tinnitus in Canada[J].Health Reports,2014,25(1):3-11.
[21] Aazh H,Baguley DM.Factors related to insomnia in adult patients with tinnitus and/or hyperacusis:An exploratory analysis[J].Journal of the American Academy Of Audiology,2019,30(9):802-809.
[22] 戴如立,鄧華瑞.不同耳鳴程度對睡眠質量及心理狀況影響研究[J].健康醫學,2019,5(20):137-140.
[23] Sujoy Kumar Makar,Anirban Biswas.The impact of tinnitus on sufferers in Indian population[J].Indian Journal of Otolaryngology and Head & Neck Surgery,2014,66(1):37-51.
[24] 李堯,王銘歆.特發性耳鳴患者的焦慮和抑郁狀態研究及相關因素分析[J].臨床耳鼻咽喉頭頸外科雜志,2019, 33(5):416-421.
[25] Tyler RS,Baker LJ.Difficulties experienceed by tinnitus sufferers[J].Speech Hear Disord,1983,48(2):150-154.
[26] Robert L Folmer,Susan E Griest.Tinnitus and insomnia[J].merican Journal of Otolaryngology-Head and Neck Medicine and Surgery,2000,21:287-293.
[27] Wallhausser-Franke E,Schredl M,Delb W.Tinnitus and insomnia:Is hyperarousal the common denominator[J].Sleep Med Rev,2013,17(1):65-74.
[28] 戴悅,張寶泉,李映蘭,等.中國老年人睡眠質量與抑郁、焦慮相關性的Meta分析[J].中華護理雜志,2016, 51(4):488-493.
[29] 黎志成,古若雷,戚敏,等.耳鳴患者負性情緒水平分析[J].中山大學學報(醫學科學版),2013,34(3):485-490.
[30] 刁明芳,田如如,田芳潔.特發性耳鳴對睡眠影響的初步研究[J].中國眼耳鼻喉科雜志,2018,18(1):29-31,35.
[31] 劉蓬.耳鳴醫師療法的基本理念[J].中醫眼耳鼻喉科雜志,2018,8(3):121-123, 127.
[32] 劉蓬,翁振聲.耳鳴中醫綜合治療的遠期療效隨訪[J].中國中西醫結合耳鼻咽喉科雜志,2014(1):12-15.
[33] 黎志成,古若雷,曾祥麗.耳鳴的心理機制[J].心理科學進展,2011,19(8):1179-1185.
(收稿日期:2021-01-06)

