重癥急性胰腺炎患者腸內營養管理最佳循證實踐方案的制定和應用
陳翠 張允 朱海寧 印坤 王匯 張偉英
1海軍軍醫大學第一附屬醫院消化內科,上海 200433;2同濟大學醫學院,上海 200092;3海軍軍醫大學第一附屬醫院護理處,上海 200433;4同濟大學附屬東方醫院護理部,上海 200120
SAP起病急、進展兇險[1-2],可出現胰腺壞死、膿腫、假性囊腫等局部并發癥,常并發一個或多個臟器功能障礙,且伴嚴重代謝功能紊亂[3-4]。SAP病程中機體蛋白分解、糖原異生、脂肪分解異常,易導致患者營養不良、免疫力下降。現代醫學已使SAP的病死率由50%~70%下降至10%~30%,其中,營養支持是一個至關重要的因素[5]。以往SAP 早期營養支持多采用腸外營養,但長期腸外營養支持易引起腸源性感染增加和導管敗血癥發生,因此近年來已提倡盡早實施腸內營養支持[6]。但在SAP早期,由于嚴重的應激和炎癥反應導致機體血流動力學紊亂,腸道缺血、缺氧,不同程度水腫和麻痹,此時行腸內營養支持不僅難以消化吸收,反而加重腸道損害[7]。同時SAP患者腸內營養不耐受會出現反復腹痛、腹瀉、胃腸功能下降、腹腔間隔室綜合征加劇等癥狀,因此,腸內營養時機的選擇以及管理成為SAP腸內營養支持的重點與難點[8]。本研究通過循證依據將腸內營養管理最佳證據用于SAP患者護理,以規范ICU專科護士的護理實踐行為,為SAP患者腸內營養提供最佳護理,確保患者腸內營養支持期間的安全與舒適。
資料與方法
一、證據獲取
采用PICOS原則獲取SAP患者腸內營養支持方法及管理措施的證據,包括(1)證據應用目標人群(participants, P):SAP患者;(2)干預措施(intervention, I):置管前評估與準備、置管期間管理;(3)證據對照(control, C):與常規護理對照;(4)結局(outcome, O):患者結局、醫護人員結局、系統結局;(5)研究的方法(study, S):指南、綜述、薈萃分析。按照金字塔“6S”證據模型進行證據檢索[9]。中文關鍵詞為“腸內營養”、“重癥急性胰腺炎”、“營養管理”、“鼻飼”、“鼻空腸管或胃管”,數據庫為萬方數據庫、重慶維普數據庫、Sinomed數據庫、中國知網(CNKI)、醫脈通。英文關鍵詞為“enteral nutrition”、“severe acute pancreatitis”、“nutritional care或nutritional management”、“nasogastric feeding”、“nasojejunal tube”、“gastric tube”、“meta-analysis”,數據庫為循證衛生保健中心數據庫(Joanna Briggs Institute, JBI)、Cochrane Library、PubMed、英國國家醫療保健優化研究所(National Institute for Health and Clinical Excellence,NICE)網站、NCGC網站。檢索時限為2006年1月至2020年2月。
由2名研究者獨立檢索并互相核對。納入的文獻由5名具有循證研究背景的人員獨立完成質量評價,對難以確認是否納入本研究的文獻或評價意見沖突時,由本醫院循證護理小組裁決。當不同來源的證據結論沖突時,遵循循證證據優先、高質量證據優先、最新發表權威文獻優先的納入原則。初次檢出相關文獻251篇,根據與主題的密切關系和證據的等級采用英國《臨床指南研究與評價系統》(AGREEⅡ)、澳大利亞JBI循證衛生保健中心(2014)評價標準、FAME結構對獲取的文獻進行嚴格評價,最終納入文獻10篇,包括指南3篇[8,10-11]、綜述4篇[12-15]、專家意見1篇[16]、回顧性研究論著1篇[17]、隨機對照試驗論著1篇[18]。納入文獻通過質量評估以及嚴格證據評價,循證實踐小組將證據與實踐結合,制定9條質量審查推薦指標:(1)腸內營養是有益的治療,可降低死亡率、感染性并發癥與多器官功能衰竭(LevelⅠ,A級推薦);(2)入院24~48 h內對SAP患者血流動力學評估為穩定的基礎上盡早對患者進行腸內營養支持(LevelⅠ,A級推薦) ;(3)在置管前評估SAP患者48 h的APACHEⅡ評分>9分、伴有胰腺壞死等并發癥,7 d內未進食時,早期營養支持有益(LevelⅠ,A級推薦);(4)導管應優先選擇鼻空腸管,且放置于屈氏韌帶以下(LevelⅠ,A級推薦);(5)置管后應建議患者取半臥位,預防反流及誤吸(LevelⅠ,A級推薦) ;(6)營養制劑應選擇含肽類、半元素營養制劑,谷氨酰胺能改善免疫調節,中鏈三酰甘油小肽油配方可提高腸內營養耐受性(LevelⅠ,A級推薦);(7)計算能量應參考熱量需求為25~35 kcal·kg-1·d-1或1.5~1.8倍的基礎能量消耗(LevelⅡ,B級推薦);(8)腸內營養支持期間應監測6 h胃殘留量,鼻空腸管喂養開始為低灌注率(10 ml/h),并以10 ml/h遞增,直到每6 h提供的胃殘留量低于250 ml(LevelⅠ,A級推薦);(9)應選擇連續輸注的方式(LevelⅠ,A級推薦) 。
二、最佳證據與現有臨床實踐的差距
1.科室現狀:海軍軍醫大學第一附屬醫院消化內科SAP監護室(PICU)于2004年組建,現有主任醫師1名、副主任醫師1名、主治醫師2名、護士18名。床位12張。主要收治長三角地區SAP患者,近年來總體救治成功率達94.3%[19],目前已形成了一系列相應的管理制度和工作規范,但在SAP患者腸內營養管理方面主要參考成人腸內營養標準及經驗性操作總結,亟待構建以循證為依據的SAP患者腸內營養支持的管理方案,并推廣應用。
2.基線質量審查:監護室護士對SAP患者腸內營養所涉及的營養管理、置管評估與準備、導管選擇、臥位選擇、營養制劑、熱量計算、速率調整、輸注方式等相關知識的自我認知評價為100%,但按照考核10道題答對6道為合格標準,考核后的實際合格率僅為38.9%,最佳時機選擇的合格率為22.2%,體位符合率73.3%(目標是100%),且所有護士均認為自己缺乏循證護理相關知識。通過PASS軟件計算出每組需24例樣本量,考慮10%~25%患者依從性差,最終實施前每組納入樣本量30例。通過第一次基線調查,護士在時機選擇的正確率僅40.0%,物品齊全性43.3%,評估內容完善率56.7%,速率調整正確率僅為13.3%。
3.魚骨圖根因分析:按照最佳證據要求,運用魚骨圖分析目前科室現狀與最佳證據之間存在的差距與原因,找出相應障礙因素,為推進最佳證據應用找到變革的切入點。具體障礙因素見圖1。
三、最佳實踐方案的形成
結合最佳證據、醫護人員的專業判斷和臨床實際需求,經過專家會議討論形成“重癥急性胰腺炎患者腸內營養管理最佳循證實踐方案”,包括營養管理、置管評估、導管選擇、臥位選擇、營養制劑、熱量計算、速率調整、輸注方式8個方面,以“重癥急性胰腺炎患者腸內營養支持流程圖”呈現,對于基線調查中反饋出來的薄弱環節則以紅色字體標識以達到警示提醒作用(圖2)。
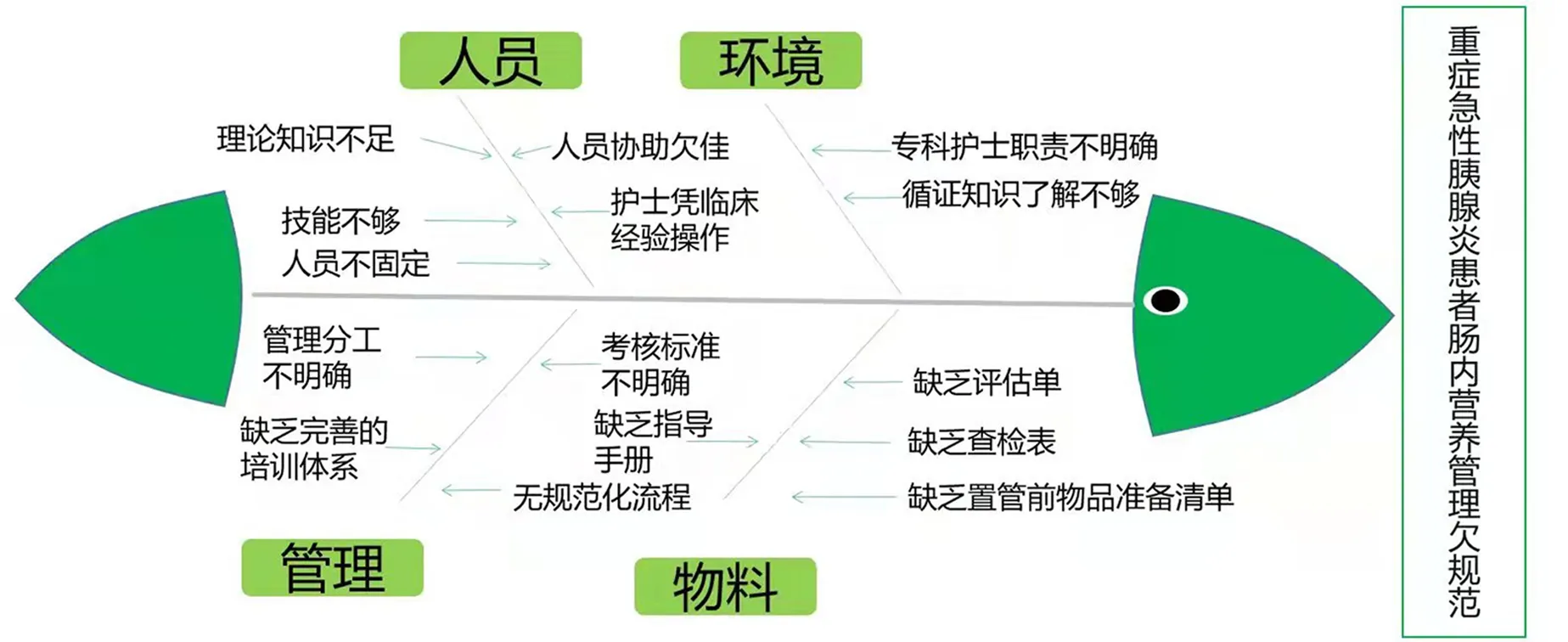
圖1 重癥急性胰腺炎患者腸內營養支持方案實施障礙因素的魚骨圖
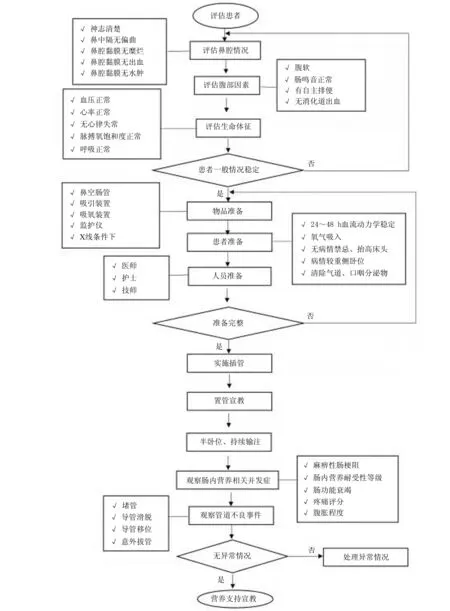
圖2 重癥急性胰腺炎患者腸內營養支持流程圖
四、最佳實踐方案的應用
2020年8月至11月,按照復旦大學護理學院JBI循證中心證據實踐應用程序[20],推進最佳實踐方案。
1.應用前培訓:為了提高專科護士對最佳實踐方案的認知與執行率,利用晨會和業務學習時間反復組織培訓,邀請專家講解腸內營養相關并發癥,解讀急性胰腺炎指南,介紹最佳實踐方案的構建依據及實施方法等。同時自編口袋書《PICU護士工作指導手冊——SAP患者腸內營養常見問題指導手冊》,分發給監護室護士人手一本。拍攝“SAP患者腸內營養培訓教程”視頻作為監護室護士規范化操作培訓必看資料。
2.設備與文本資料準備:配置鼻空腸管插管箱,內含氧氣枕、指尖脈氧儀、鼻空腸管、棉簽、電筒等,確保準備箱隨手可得。制定SAP患者腸內營養置管準備查檢表、置管前評估表,SAP患者腸內營養支持觀察與護理查檢表、質量審查表等,制作圖文并茂的SAP患者腸內營養宣教手冊,作為監護室護士實施患者教育的輔助工具。
3.細化崗位職責:圍繞SAP患者腸內營養支持過程中涉及到的床位醫師、值班醫師、責任護士、晚夜班護士、內鏡護士等,根據各類人員接觸患者的時間點和工作內容細化崗位職責。即患者轉入PICU時,責任護士與床位醫師詳細了解患者相關評分與插管適應證;經評估滿足腸內營養支持指征時,請示主診醫師后聯系內鏡護士做好放置鼻空腸管準備;在給予腸內營養期間,責任護士與晚夜班護士嚴格交接班,并按照觀察與護理查檢表進行動態評估,如有異常情況及時匯報值班醫師給予處理。
五、效果評價
采用自制的“PICU護士對SAP患者腸內營養相關知識測試卷”進行測試,共設置10道題,規定答對6題為合格;采用單盲法,由經專門培訓的18名護理本科實習護生觀察PICU內30例SAP患者腸內營養期間質量審查指標執行情況;對患者在腸內營養支持期間的耐受性進行分級[21];應用SAP患者腸內營養治療滿意度評估表進行評分,總分100分,80分以上為患者滿意,調查置管后3 d的患者滿意度。
六、統計學處理
結 果
一、 方案實施前后患者一般資料比較
方案實施前后納入觀察的患者一般資料比較差異無統計學意義,具有可比性(表1)。
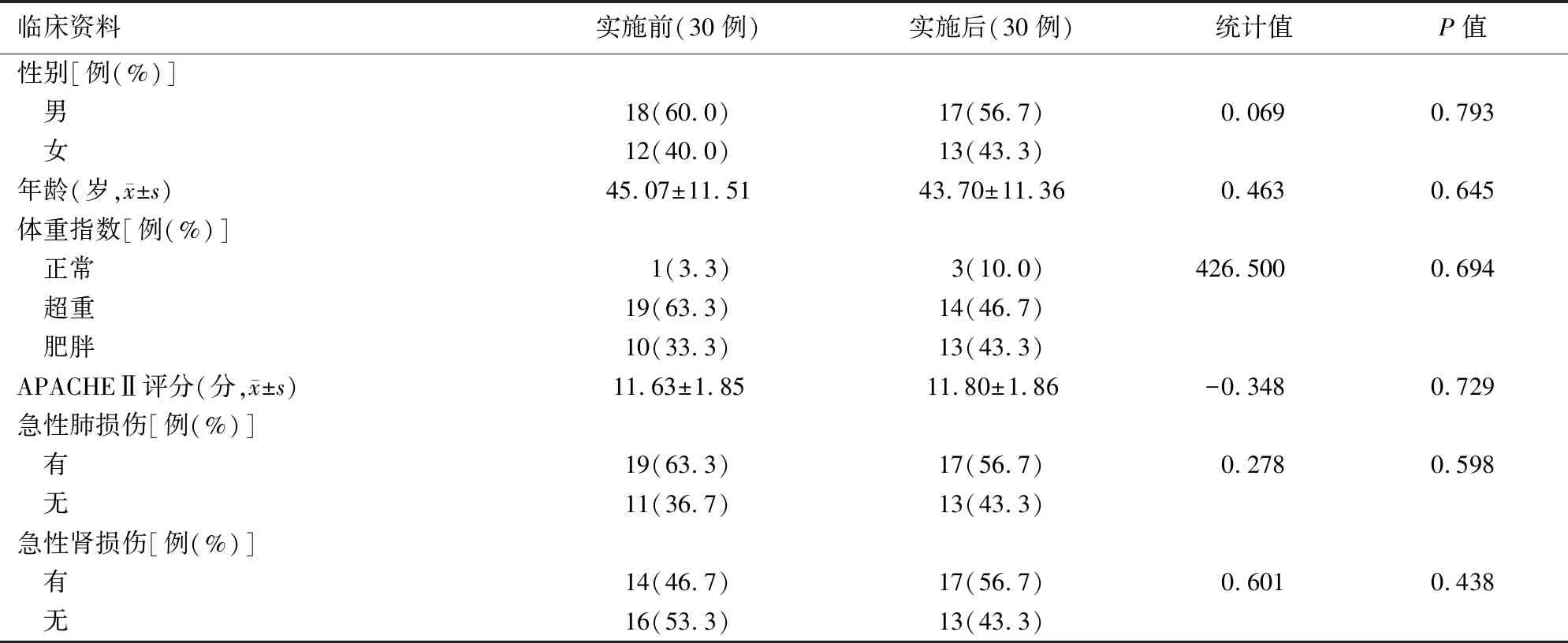
表1 30例重癥急性胰腺炎患者腸內營養管理最佳循證實踐方案實施前后一般資料比較
二、方案實施前后PICU護士知識考核合格率比較
方案實施前后各有18名護士參加SAP患者腸內營養相關知識的考核,實施前6名護士合格,合格率為33.3%,實施后16名護士合格,合格率為88.9%,實施后的合格率顯著高于實施前,差異有統計學意義(P=0.002),提示PICU護士對SAP患者腸內營養相關知識的掌握程度明顯改善。
三、方案實施前后PICU護士對質量審查指標執行情況比較
方案實施前后PICU護士對導管選擇的正確率均達100%,方案實施后PICU護士對SAP患者腸內營養時機選擇準確率,評估完善率,物品準備齊全率及患者體位、營養制劑選擇、能量計算、速率調整、輸注方式的正確率均顯著高于方案實施前,差異均有統計學意義(表2),提示PICU護士對質量審查指標執行能力明顯提高。
四、方案實施前后SAP患者對腸內營養耐受性分級的比較
方案實施前30例患者中腸內營養耐受性Ⅰ級18例, Ⅱ級9例,Ⅲ級3例,無Ⅳ級;實施后30例中Ⅰ級27例, Ⅱ級3例,無Ⅲ級及Ⅳ級(Z=-2.731,P=0.006),提示方案實施后SAP患者的腸內營養耐受性有明顯改善。
五、方案實施前后SAP患者對腸內營養護理滿意度比較
方案實施前SAP患者對腸內營養護理滿意度得分為(79.53±4.38)分,實施后為(87.67±3.93)分,差異有統計學意義(t=-7.56,P<0.001),表明SAP患者對腸內營養護理的滿意度明顯提升。
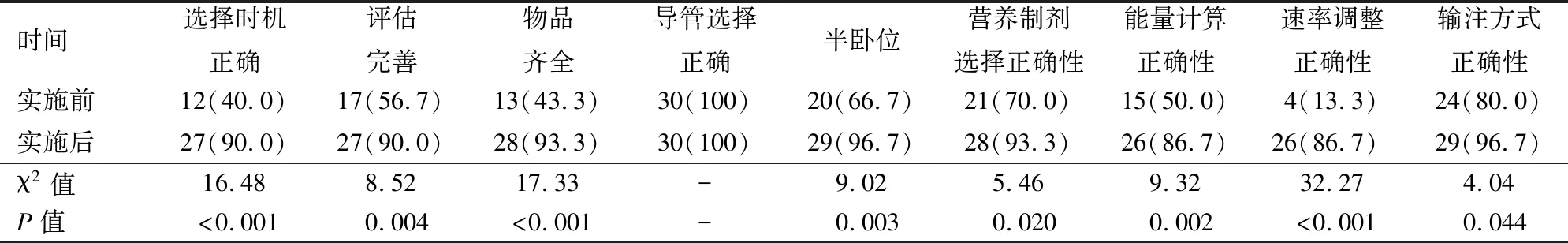
表2 方案實施前后PICU護士對30例重癥急性胰腺炎患者質量審查指標執行情況比較 [例(%)]
討 論
SAP營養治療的傳統觀點是“胰腺休息”,即避免一切可以刺激胰液分泌的因素。而現在的觀點認為,應盡可能將胰液分泌量降低至基礎水平,同時維持腸道的完整性,抑制可能的應激反應,如多器官功能衰竭、院內感染以及死亡等[22]。由于目前國際和國內均無針對SAP腸內營養支持的相關指南和標準,因此本課題組在前期進行SAP腸內營養的最佳證據總結[23]的基礎上,結合醫護人員的專業判斷和臨床患者實際需求,經過專家會議討論形成“重癥急性胰腺炎患者腸內營養管理最佳循證實踐方案”,包括腸內營養時機選擇、置管評估、物品準備、導管選擇、患者體位選擇、營養制劑、熱量計算、輸注方式9個方面,并按照復旦大學護理學院JBI循證中心證據實踐應用程序,推進最佳實踐方案。通過循證實踐,相關審查指標的執行率有所提高,ICU護士對SAP腸內營養相關知識掌握程度明顯提高,干預后接受質量審查的患者對腸內營養支持的耐受性及對腸內營養護理的滿意度均明顯提高。應用SAP患者腸內營養管理的最佳循證實踐方案有利于規范ICU內專科護士的護理行為,提高臨床護理質量,提高SAP患者腸內營養耐受性及對腸內營養護理的滿意度。
海軍軍醫大學第一附屬醫院消化內科是國家消化系統疾病臨床醫學研究中心,急性胰腺炎救治網絡已覆蓋全國39家醫院,本研究方案已在上海市部分二級醫院進行推廣,獲得良好的效果反饋。今后有望借助國家消化系統疾病臨床醫學研究中心數據庫以及申康三年行動計劃特色專病隊列數據庫建設項目進一步推廣應用。但由于循證實踐小組推進的最佳證據應用方案改變了ICU護士既往工作習慣,因此也遇到了一定障礙。護士質疑改變的效果,而證據轉化所采用的查檢表和記錄單一定程度也增加了護理工作量,因此導致方案在推進初期困難重重。然而,由于本實踐小組成員中有科室主任、護理部主任、護理部總護士長和PICU護士長等強有力的專家與領導團隊,強化培訓以消除護士對證據應用的質疑,并將循證要求細化到崗位職責中,隨時督查促使其按照規范流程實施護理。一方面以查促改,護士行為不斷規范;另一方面,隨著方案推進明顯改善的臨床效果也促使護士們更為主動地按流程執行,從而實現了最佳證據與臨床護理實踐的融合。可見,強有力的領導力是最佳證據與臨床實踐結合的催化劑,是方案順利推行的保障。需要注意的是,該方案還存在一定不足,主要為腸內營養支持期間相關并發癥發生后的具體程度分級、評估部分僅構建框架未量化指標,形成的文本資料尚未與原有ICU患者記錄單整合,不僅增加護士工作量,也難以在臨床常態化推進,因此,本循證實踐方案還有待在臨床應用中不斷完善。
利益沖突所有作者均聲明不存在利益沖突

