子宮下段TACS術聯合子宮動脈上行支結扎術用于前置胎盤產婦剖宮產術中的臨床價值
樊松峰
河南新密市第一人民醫院婦產科 新密 452370
前置胎盤是指胎盤下緣毗鄰或覆蓋子宮頸內口,應強調在妊娠28周后診斷,是妊娠晚期出血和早產的重要原因;依據產婦的臨床表現、既往剖宮產術史次數,以及經陰道彩超檢查顯示的胎盤血竇數目和大小、子宮肌層厚度、胎盤位置、橋接血管、宮頸形態和血流等,對前置胎盤的風險進行評估。對于有癥狀、存在高危因素、合并胎盤植入超聲征象者,提示出血及早產風險增加,應首選擇期剖宮產術終止妊娠[1]。本研究通過對68例行剖宮產術產婦的臨床資料進行分析,以探討子宮下段橫向環形壓縮縫合術(transverse annular compression suture,TACS)聯合子宮動脈上行支結扎術用于前置胎盤產婦剖宮產術中的臨床價值。
1 資料與方法
1.1一般資料回顧性分析2018-01—2020-12我院行剖宮產術的68例前置胎盤產婦的臨床資料。納入標準:(1)術前均依據產婦的臨床表現、既往剖宮產術史次數,以及經陰道彩超檢查和MRI檢查提示前置胎盤[2-3]。(2)符合剖宮產術指征,均由資深麻醉科和產科醫生共同完成擇期剖宮產術。(3)無相關宮縮制劑禁忌證。排除標準:(1)重要臟器嚴重功能不全者。(2)嚴重精神疾病、意識障礙者。(3)伴有血液、免疫系統病變者。按胎盤剝離面出血的不同止血措施分為子宮下段TACS術聯合子宮動脈上行支結扎術組(觀察組)和單純子宮動脈上行支結扎術組(對照組),各34例。2組產婦的基線資料差異無統計學意義(P>0.05),見表1。產婦及其家屬均簽訂知情同意書,并經院倫理委員會審批。

表1 2組患者基線資料比較
1.2方法[4-5]根據胎盤附著的位置、胎位、植入情況,基于避開胎盤、迅速娩出胎兒和便于止血等,選擇麻醉方法、腹壁切口和子宮切口實施剖宮產術。胎兒娩出后,以氣囊導尿管捆綁子宮下段,阻斷血流。隨后于子宮肌層注射縮宮素注射液(批號:H31020850,上海禾豐制藥有限公司)5~10單位。待子宮收縮后,徒手輕柔將胎盤剝離干凈后,處理胎盤剝離面出血。觀察組:快速托出子宮,下推膀胱達子宮峽部下端水平,采用平行間斷排比縫合的方式全層縫合子宮下段前壁或后壁,并于子宮漿膜面打結。然后在子宮切口下方2~3 cm的子宮后側壁觸摸到子宮動脈搏動,以1-0可吸收線從子宮動脈上行支內側2~3 cm處進針,穿過子宮肌層,沿闊韌帶子宮靜脈叢最外側無血區向后穿過打結,分別結扎雙側子宮動脈上行支。對照組在胎盤剝離干凈后,立即同法結扎雙側子宮動脈上行支。完成止血措施后,2組均觀察15~30 min,確認無活動性出血后縫閉子宮切口。若短時間內胎盤剝離面仍大量出血,應果斷行切除子宮術[6]。比較2組產婦的基線資料、圍術期指標。統計2組產婦術前血紅蛋白水平、術后24 h修正血紅蛋白水平,以及不良妊娠結局發生率。

2 結果
2.1圍術期指標2組產婦的手術時間差異無統計學意義(P>0.05)。觀察組產婦術中出血量和輸血量、術后24 h出血量和住院觀察時間均少(短)于對照組,差異有統計學意義(P<0.05)。見表2。
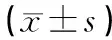
表2 2組產婦圍術期指標比較
2.2血紅蛋白水平2組產婦術前血紅蛋白水平差異無統計學意義(P>0.05)。術后24 h,觀察組產婦的修正血紅蛋白水平高于對照組,差異有統計學意義(P<0.05)。見表3。

表3 2組產婦術前、術后24 h血紅蛋白水平比較
2.3不良妊娠結局觀察組產婦的不良妊娠結局發生率低于對照組,差異有統計學意義(P<0.05)。見表4。

表4 2組產婦不良妊娠結局發生率比較
3 討論
前置胎盤的病因目前尚不清楚,有多種高危因素,主要與既往多次流產史、宮腔操作史、產褥感染史、剖宮產史,以及高齡等因素有關[6]。典型癥狀為妊娠晚期或臨產后不明原因的無痛性陰道流血。反復出血可表現為貧血貌,大量出血則可導致失血性休克。通過超聲檢查了解胎盤的位置、與子宮頸口的關系和子宮頸管的長度,行MRI檢查了解胎盤置入的深度。均可有效對前置胎盤出血及早產的風險進行評估。對無癥狀的孕婦,可于36~38周終止妊娠,對有癥狀、存在高危因素、合并胎盤置入的孕婦,可于34~37周終止妊娠。胎兒娩出后,以止血帶(氣囊導尿管)捆綁子宮下段(宮頸內口水平),以阻斷子宮血流。而后應用縮宮劑使子宮收縮,在徒手剝離胎盤時注意手法輕柔及剝離干凈。對于胎盤剝離面的出血,可酌情采取子宮下段環形蝶式縫合術、編織樣縫合成形術、防波堤樣縫合術、TACS術、B-lynch縫合術等各種縫合止血技術[7],同時輔以動脈栓塞術、縫扎術,以及不同動脈阻斷術。對經過上述綜合止血措施后,胎盤剝離面仍大量出血的產婦,應果斷行子宮切除術,以及時挽救產婦的生命。
本次研究結果顯示,兩種止血方案的手術時間差異無統計學意義,其中行TACS術聯合子宮動脈上行支結扎術產婦的術中出血量和輸血量、術后24 h出血量,以及不良妊娠結局發生等指標,均顯著優于行單純子宮動脈上行支結扎術的產婦,差異均有統計學意義。說明TACS術通過對子宮肌層實施機械性有效橫向壓迫,使子宮壁的相應血管產生明顯的擠壓,達到閉合血竇和減慢血流量等目的,聯合子宮動脈上行支結扎,在未顯著增加止血時間的同時,止血效果更為滿意。由于前置胎盤是妊娠期嚴重的并發癥之一,應在做好充分準備和產后出血多樣化防治措施的前提下實施剖宮產術,以保護母嬰的健康和生命安全。實施剖宮產術時需注意:(1)術前應與麻醉、檢驗、ICU、新生兒、介入血管、輸血等多個科室密切溝通、共同配合[8]。(2)胎兒娩出后,需立即應用止血帶捆扎子宮下段和縮宮劑;徒手剝離胎盤時,切忌動作粗暴,并警惕胎盤植入或粘連的可能,盡量剝離干凈。然后酌情選用縫合止血技術并輔以子宮血管縫扎術、血管栓塞術或動脈阻斷術。如上述止血措施無效,應切除子宮以保證產婦生命安全。

