經尿道雙極等離子前列腺剜除術治療良性前列腺增生效果觀察
王果 甘永波 劉玉柱
河南淅川縣人民醫院泌尿外科 淅川 474450
良性前列腺增生(BPH)是泌尿外科的常見病,發病率50%~80%,主要表現為尿頻、排尿困難、殘余尿量(RUV)增加,繼而發生慢性尿潴留及充溢性尿失禁等,嚴重影響患者的生活質量[1-2]。對癥狀嚴重、存在明顯梗阻或有并發癥的患者,應給予手術治療。經尿道前列腺電切術(TURP)適用于大多數BPH患者,是目前常用的手術方式;經尿道雙極等離子前列腺剜除術(TUPKEP)是在經尿道雙極等離子前列腺電切術(PKRP)基礎上的改良術式,近年來亦廣泛應用于BPH的治療[3-4]。本研究通過對行手術的82例BPH患者的臨床資料進行分析,以探討TUPKEP的治療效果。
1 資料與方法
1.1一般資料回顧性分析2019-06—2020-12在我院泌尿外科行手術的82例BPH患者的臨床資料。納入標準:(1)均經直腸指診、超聲檢查、RUV測定確診。(2)均由同一組醫生成功完成相關手術。排除標準:(1)術后病理學檢查診斷為前列腺癌的患者。(2)存在尿功能障礙性疾病、前列腺手術史,以及伴有心、肝、腎、肺等嚴重功能障礙疾病,或凝血功能異常等有手術禁忌證的患者。按不同治療方案分為TUPKEP組和TURP組,各41例。2組患者的基線資料差異無統計學意義(P>0.05),見表1。患者均簽署知情同意書。
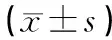
表1 2組患者的基線資料比較
1.2方法TUPKEP組[5]:硬膜外麻醉,取膀胱截石位,以0.9%氯化鈉溶液作沖洗液。由尿道置入電切鏡鞘和電切鏡,依次觀察精阜位置、前列腺外科包膜間隙、尿道外括約肌、膀胱頸、膀胱,以及輸尿管開口。以等離子電切襻于精阜近端5~7點處將尿道黏膜切開,繼續推切至前列腺體與前列腺外科包膜間隙。沿前列腺外科包膜用電切鏡鞘將前列腺中葉行逆向鈍性分離后切除(至膀胱頸處不完全離斷);繼續鈍性剝離前列腺左右兩葉至膀胱頸。于12點處用電切襻切出1條深溝至前列腺包膜,使前列腺分為兩半后將前列腺左右葉剜除。檢查并修整創面,確認創面無明顯出血后,收集剜除組織送檢,并留置導尿管,常規持續膀胱沖洗。TURP組:硬膜外麻醉,取截石位。經尿道置入電切鏡,并低壓灌注5%葡萄糖液,觀察前列腺及膀胱情況后實施TURP。具體手術方法參考文獻[6]。
1.3觀察指標(1)圍術期指標:手術時間、術中出血量、沖洗膀胱和導管留置時間,以及住院時間。(2)術后并發癥:繼發出血、包膜穿孔、暫時性尿失禁、尿道狹窄。(3)近期效果:術前、術后1個月最大尿流量(Qmax)、RUV和國際前列腺癥狀評分(IPSS)。IPSS量表中有7個問題,每個問題0~5分,總分0~35分。得分越高表示癥狀越嚴重。

2 結果
2.1圍術期指標TUPKEP組手術時間、術中出血量、沖洗膀胱和導管留置時間,以及住院時間均短(少)于TURP組,差異有統計學意義,見表2。
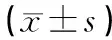
表2 2組圍術期指標比較
2.2術后并發癥發生率TUPKEP組繼發出血1例、暫時性尿失禁1例、尿道狹窄1例,并發癥發生率為7.32%(3/41);TURP組繼發出血1例、包膜穿孔1例、尿道狹窄2例、暫時性尿失禁3例,并發癥發生率為17.07%(7/41)。2組差異無統計學意義(χ2=1.822,P=0.177)。
2.3Qmax、RUV、IPSS評分術前2組患者的Qmax、RUV、IPSS評分差異無統計學意義(P>0.05)。術后1個月2組患者的Qmax、RUV、IPSS評分均較術前顯著改善,其中TUPKEP組的改善效果優于TURP組,差異均有統計學意義(P<0.05)。見表3。
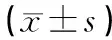
表3 2組患者手術前后的Qmax、RUV、IPSS評分比較
3 討論
對于輕度和中度BPH患者,通常可采用藥物治療。對于藥物治療效果不佳或下尿路梗阻癥狀明顯的患者,應實施手術,以緩解患者的癥狀和提升其生活質量[7]。
本研究收集了近年來于我科行TURP和TUPKEP治療的82例BPH患者的臨床資料。通過回顧性分析,結果顯示,TUPKEP組患者的手術時間、術中出血量,以及術后導管留置時間、膀胱沖洗時間和住院時間短(少)于TURP組;術后1個月Qmax高于TURP組,RUV低于TURP組。差異均有統計學意義。而且未增加術后并發癥發生率,與有關研究結果基本一致[8]。充分表明了TUPKEP治療BPH的臨床價值。與TURP比較,TUPKEP主要優勢有:(1)采用電切鏡鏡鞘進行鈍性分離,有利于避免損傷尿道外括約肌。而且不使用負極板,只在切割組織局部形成高頻電流回路,能減少對前列腺包膜外勃起神經損傷,防止閉孔神經反射。(2)止血效果好,術野清晰,便于實施增生腺體與包膜的精準游離和徹底清除。(3)能清晰觀察到包膜剝離面的血管,并進行徹底止血,有效減少術中出血量,縮短手術時間。(4)應用0.9%氯化鈉溶液做沖洗液,可避免非電解質灌注所致的電切綜合征等術中及術后并發癥的發生風險。但TUPKEP為有創手術,仍有一定的并發癥風險,故在施術時需注意:(1)處理前列腺尖部時剝離腺體的動作應輕柔,并酌情保留少許腺體組織,以降低尿道外括約肌受損風險。(2)術者應熟練掌握TUPKEP的操作技巧,規范進行手術操作。(3)雖然TUPKEP用于大體積BPH的治療效果已經確認,但存在手術時間較長,且遲發性出血風險較大等不足,故應加強防范[9]。

