右美托咪定或枸櫞酸舒芬太尼作為佐劑復合羅哌卡因對超聲定位下鎖骨上臂叢神經阻滯的影響
楊愛萍 李軼 黃生輝
作者單位:蘭州大學第二醫院麻醉科,甘肅 蘭州 730030
上肢神經阻滯單獨或輔助全身麻醉都可以獲得良好的鎮痛作用。鎖骨上臂叢神經阻滯能夠達到較好的肌松效果,具有起效快、成功率高等特點,被認為是上肢手術較為理想的麻醉方式,廣泛應用于臨床[1]。羅哌卡因是中長效局部麻醉藥物,具有心臟毒性小的特點。有報道表明阿片類藥物和右美托咪定用于臂叢神經阻滯均能延長局部麻醉藥的阻滯時間[2,3]。舒芬太尼或右美托咪定作為佐劑復合羅哌卡因用于臂叢阻滯麻醉可以延長鎮痛時間,但對兩者麻醉效果比較的研究較少。本研究比較舒芬太尼或右美托咪定作為佐劑復合羅哌卡因用于臂叢阻滯麻醉的效果,以為上肢手術尋求更好的麻醉方法。
1 材料與方法
1.1 一般資料選取90 例急診或者擇期在臂叢麻醉下行上肢手術患者,ASAⅠ~Ⅱ級,年齡18~60 歲,BMI 18~25kg/m2。采用隨機數字表法將患者分為3組(每組30 例):對照組(N 組)、右美托咪定組(D組)和枸櫞酸舒芬太尼組(S 組)。既往患者無臂叢阻滯麻醉禁忌證,無心腦血管、呼吸系統、內分泌和免疫系統疾病,肝腎功能無明顯異常,無電解質紊亂及感染,近期無特殊服藥史。本研究患者和家屬均簽署書面同意書,并通過我院倫理委員會批準。3組患者年齡、性別、BMI、ASA 分級、手術時間比較,差異無統計學意義(P>0.05),具有可比性,見表1。
表1 患者基本資料比較(±s)
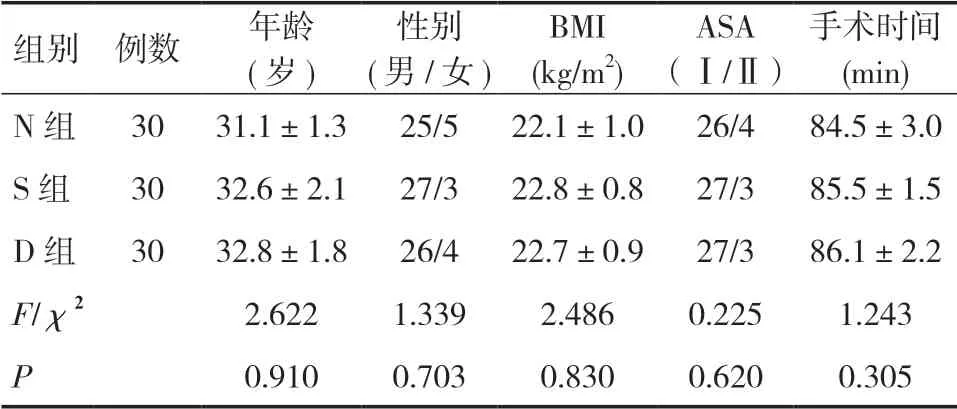
表1 患者基本資料比較(±s)
組別 例數年齡(歲)性別(男/女)BMI(kg/m2)ASA(Ⅰ/Ⅱ)手術時間(min)N 組3031.1±1.325/522.1±1.026/484.5±3.0 S 組3032.6±2.127/322.8±0.827/385.5±1.5 D 組3032.8±1.826/422.7±0.927/386.1±2.2 F/χ22.6221.3392.4860.2251.243 P 0.9100.7030.8300.6200.305
1.2 麻醉方法患者術前常規禁食、禁飲。入室后監測心電圖、無創血壓和血氧飽和度,面罩吸氧,氧流量2~3L/min,同時開放靜脈通路。患者均在超聲引導下行鎖骨上臂叢神經阻滯,采取半臥位,頭偏向對側45°。皮膚消毒鋪巾后,以鎖骨中點為中心,采用Sonosite 超聲儀(Sonosite M-Turbo,USA)的5~15MHz探頭放置于鎖骨上窩冠狀面,對臂叢神經進行掃描。用2%利多卡因 2ml 進行局部麻醉,采用短軸平面內技術,從超聲探頭的外側方進針,當針尖位于高回聲第一肋頂部圓形搏動的低回聲鎖骨下動脈的外側時,開始注入少量的局麻藥擴大神經束之間的空隙,逐步圍繞神經束周圍注入混合的局麻藥,使藥物在臂叢神經周圍充分擴散。N 組注射0.375%羅哌卡因(生產批號:LBHN,瑞典阿斯利康制藥公司)20ml+生理鹽水1ml,D 組注入0.375%羅哌卡因20ml+右美托咪定(生產批號:10061540,江蘇恒瑞醫藥股份有限公司)1μg/kg,S 組注入0.375%羅哌卡因20ml+枸櫞酸舒芬太尼(生產批號:1006116,宜昌人福藥業有限責任公司)0.2μg/kg,兩者均用生理鹽水稀釋至1ml,以保持體積和N 組相等。所有操作均由同一位經驗豐富的麻醉醫師和骨科醫師完成,并由另一位不知情的麻醉醫師完成麻醉效果評估。如果手術期間出現疼痛,可以通過局部麻醉藥(2%利多卡因或者靜脈注射枸櫞酸芬太尼1~2μg/kg)來緩解疼痛。麻醉有效的定義為術中患者沒有不適感和不需要補充鎮痛藥物。
1.3 觀察指標
1.3.1 感覺神經阻滯 在局麻藥注射結束后每間隔5min 測試,持續至30min 內完成測試。采用針刺法評估感覺阻滯效果,用針頭觸碰尺神經、橈神經、正中神經和肌皮神經支配的相應皮膚區域,將痛覺阻滯分為3 級(0 級,無阻滯;1 級,感覺減退,對針刺反應遲鈍;2 級,感覺消失,對針刺無反應)。將局麻藥注射結束到阻滯達到2 級的時間段定義為感覺阻滯起效時間;將成功阻滯后所有神經支配區感覺完全恢復的時間段定義為感覺阻滯持續時間。
1.3.2 運動神經阻滯 采用改良的Bromage 評分法(0 級,無阻滯;1 級,肘關節不能曲;2 級,上肢不能抬高;3 級,指關節不能曲)評估。阻滯起效時間是指藥物注射完到上肢感覺無力所需時間;阻滯維持時間是指運動阻滯從1 級到0 級的時間。
1.3.3 術后鎮痛時間 術后鎮痛時間是指局麻藥注射完畢到24h 內患者第一次感覺疼痛的時間。疼痛評分采用視覺模擬評分法(VAS 法:0 分為無痛,1~3 分為輕度疼痛,4~6 分為中度疼痛,7~9 分為重度疼痛,10 分為難以忍受的劇烈疼痛)測定鎮痛效果。若VAS>4 分,可以靜脈注射曲馬多1mg/kg。
1.3.4 生命體征監測 記錄3 組患者的麻醉前(T0),麻醉后5min(T1),麻醉后10min(T2),麻醉后15min(T3),麻醉后30min(T4),麻醉后45min(T5),麻醉后60min(T6),麻醉后90min(T7),麻醉后120min(T8)的心率(HR)和平均動脈壓(MAP)。
1.3.5 鎮靜評估 評估手術開始和結束時患者鎮靜程度。采用Richmond 躁動-鎮靜評分(RASS 評分):+4 分,有攻擊性;+3 分,非常躁動;+2 分,躁動焦慮;+1 分,不安焦慮;0 分,清醒平靜;-1 分,昏昏欲睡;-2 分,輕度鎮靜;-3 分,中度鎮靜;-4 分,重度鎮靜;-5 分,昏迷。
1.3.6 不良反應 記錄各組患者術中出現不良反應的情況(如心動過緩、惡心、嘔吐)。
1.4 統計學方法數據分析采用SPSS 22.0 統計學軟件。符合正態分布的計量資料用均數±標準差(±s)表示,單因素方差分析組間數據;計數資料用率表示,行χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 感覺神經阻滯和運動神經阻滯起效、持續和鎮痛時間比較與N 組比較,D 組和S 組感覺神經和運動神經阻滯持續時間和鎮痛時間均延長,與N 組和S 組比較,D 組感覺神經和運動神經阻滯的起效時間縮短,差異有統計學意義(P<0.05),見表2。
表2 感覺神經阻滯和運動神經阻滯起效、持續和鎮痛時間比較(±s,min)

表2 感覺神經阻滯和運動神經阻滯起效、持續和鎮痛時間比較(±s,min)
注:與N 組、S 組比較,*P<0.05 ;與N 組比較,aP<0.05。S 組和D 組各1 例、N 組2 例由于神經阻滯不充分需輔助鎮痛藥物,因為輔助鎮痛藥物會干擾阻滯的起效和持續時間,所以該4 例患者資料在分析阻滯效果時剔除
組別例數感覺神經阻滯起效時間運動神經阻滯起效時間感覺神經阻滯持續時間運動神經阻滯持續時間鎮痛時間N 組2818.97±2.0220.17±2.08452.61±70.51409.6±27.79496.61±41.30 S 組2918.04±1.6819.74±2.56673.30±37.59a625.3±31.57a890.30±58.01a D 組2913.44±1.35*16.12±1.28*688.91±61.70a633.9±29.43a902.92±97.56a F 10.7338.357101.61264.26055.114 P 0.0010.0000.0000.0000.000
2.2 不同時間點HR 和MAP 比較除T0 時,D 組、S組的HR 均低于N 組,差異有統計學意義(P<0.05),見表3;除T0 和T1 時,D 組、S 組的MAP 均低于N組,差異有統計學意義(P<0.05),見表4。
表3 不同時間點的HR 比較(±s,次/min)

表3 不同時間點的HR 比較(±s,次/min)
注:與N 組比較,*P<0.05
組別T0T1T2T3T4T5T6T7T8 N 組90.5±8.288.2±5.586.4±6.586.2±9.585.1±9.384.8±4.886.5±8.985.1±9.485.5±8.1 S 組85.1±4.881.2±3.6*80.4±7.2*79.3±7.7*77.8±6.7*75.6±8.8* 69.3±9.5*65.5±7.3*62.3±8.6*D 組83.5±8.479.2±6.7*76.5±7.1*75.0±6.5*71.3±5.3*66.3±5.6* 64.4±8.5*60.4±4.2*61.5±8.7*F 2.527.514.886.9813.8120.7618.8756.1826.59 P 0.1000.0010.0100.0040.0000.0000.0000.0000.000
表4 不同時間點的MAP 比較(±s,mmHg)
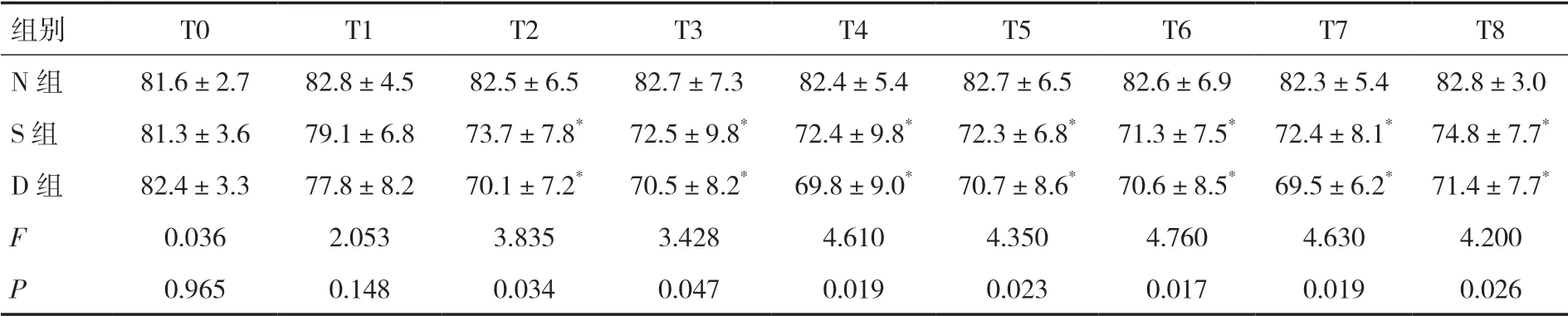
表4 不同時間點的MAP 比較(±s,mmHg)
注:與N 組比較,*P<0.05
組別T0T1T2T3T4T5T6T7T8 N 組81.6±2.782.8±4.582.5±6.582.7±7.382.4±5.482.7±6.582.6±6.982.3±5.482.8±3.0 S 組81.3±3.679.1±6.873.7±7.8*72.5±9.8*72.4±9.8*72.3±6.8*71.3±7.5* 72.4±8.1* 74.8±7.7*D 組82.4±3.377.8±8.270.1±7.2*70.5±8.2*69.8±9.0*70.7±8.6*70.6±8.5* 69.5±6.2* 71.4±7.7*F 0.0362.0533.8353.4284.6104.3504.7604.6304.200 P 0.9650.1480.0340.0470.0190.0230.0170.0190.026
2.3 RASS 評分和不良反應比較D 組有3 例、S 組有1 例出現心動過緩,靜脈注射阿托品0.5mg 后心率恢復正常。N 組有1 例、S 組有3 例出現惡心嘔吐,給予昂丹司瓊0.2mg/kg 后癥狀緩解。3 組患者手術過程中RASS 評分均為0 分。3 組患者術中不良反應發生率和RASS 評分比較,差異無統計學意義(P>0.05),見表5。

表5 術中不良反應發生率和RASS 評分比較
3 討論
超聲定位下臂叢神經阻滯在臨床廣泛應用于上肢手術。羅哌卡因具有心臟和中樞神經毒性小、安全性較高等特點,已作為外周神經阻滯的常用局麻藥物。研究表明,羅哌卡因加入佐劑用于臂叢神經阻滯可以延長術后鎮痛時間、減輕疼痛,且未發現有毒性反應[4]。為了得到更好的麻醉效果,本研究在臂叢神經阻滯麻醉的局麻藥中加入枸櫞酸舒芬太尼或右美托咪定,對比兩種藥物對臂叢神經阻滯的影響。
研究表明,臂叢神經阻滯加入阿片類藥物能提高外周阻滯的效果和延長術后鎮痛時間[5]。作用機制可能是由于舒芬太尼等阿片類藥物直接通過外周神經膜后,被阿片結合蛋白直接轉運至脊髓背角存在的阿片藥物的結合位點發揮作用,且舒芬太尼親脂性強、與血漿蛋白結合率高,易被外周血管吸收入血液循環而激發內源性阿片肽釋放,產生抗傷害刺激作用[6]。研究表明羅哌卡因復合舒芬太尼用于連續臂叢神經阻滯術后鎮痛優于單用羅哌卡因[7]。本實驗結果表明,與N 組比較,S 組感覺神經和運動神經阻滯的持續時間以及術后鎮痛時間明顯延長。說明局麻藥物聯合舒芬太尼可以增強鎮痛效果,這與之前的研究結果一致[8]。但是兩組的感覺神經和運動神經阻滯的起效時間差異無統計學意義(P>0.05),說明舒芬太尼聯合局麻藥并不引起起效時間的變化,只能增強鎮痛效果,其可能機制與阿片類藥物使局麻藥的pH 下降相關,但具體機制需進一步研究。
右美托咪定是高選擇性α2腎上腺素能受體激動劑,具有抗交感、鎮靜、鎮痛、催眠等作用[9]。有研究表明,右美托咪定是一種安全有效的佐劑,能夠延長單一阻滯的持續時間[10]。右美托咪定用于外周神經阻滯的機制可能是通過抑制超極化陽離子電流使神經元在動作電位的不應期恢復到靜息電位和正常的功能活動,加重對神經元傳導的抑制并產生鎮痛作用[11]。Vorobeichik 等[12]和Hussain 等[13]在最新的文獻綜述和Meta 分析中表明,無論外周神經阻滯的水平如何,使用右美托咪定作為佐劑均具有重要的促進作用,可延長運動神經和感覺神經阻滯的持續時間和術后鎮痛時間,同時可縮短感覺神經和運動神經阻滯的起效時間,減少術后24h 累計鎮痛藥物消耗量,改善疼痛控制和提高對疼痛緩解的滿意度。本研究結果顯示,與N 組比較,D 組感覺神經和運動神經阻滯的持續時間和術后鎮痛時間均延長,同時感覺神經和運動神經阻滯的起效時間縮短,與上述的研究結果一致,說明右美托咪定可增強鎮痛效果。在本實驗中,我們沒有發現右美托咪定有過度鎮靜的表現,說明加入1μg/kg 右美托咪定的劑量是安全可靠的,這與Sinha 等[14]研究結果相符。與S 組比較,D 組感覺神經和運動神經阻滯的持續時間及術后鎮痛時間延長方面差異無統計學意義,但D 組的感覺神經和運動神經的起效時間縮短,進一步證實了羅哌卡因復合右美托咪定用于臂叢神經阻滯比聯合枸櫞酸舒芬太尼的麻醉效果更理想。
本研究結果表明,D 組有3 例患者出現心動過緩,靜脈注射阿托品0.5mg 后心率恢復正常,說明右美托咪定的這種副作用是短暫、可逆的;S 組有3例出現惡心嘔吐,可能與枸櫞酸舒芬太尼作用于中樞神經系統刺激延髓化學感受器有關,3 組術中不良反應發生率和RASS 評分比較差異無統計學意義(P>0.05)。
本研究的不足之處:其一,沒有測定枸櫞酸舒芬太尼和右美托咪定的血漿水平;其二,給予枸櫞酸舒芬太尼和右美托咪定的兩組患者,應將其減少術后鎮痛藥物需求劑量作為觀察項目。
綜上所述,羅哌卡因復合右美托咪定和枸櫞酸舒芬太尼在臂叢神經阻滯未發現明顯不良反應,且有較好的鎮痛效果,但加入右美托咪定1μg/kg 可縮短麻醉起效時間。

