七氟烷麻醉對老年肺癌患者術后血清IL-1、ICAM-1表達及肺部并發癥的影響
王雪萍,張紅玉,陳海明
(河北省遵化市人民醫院麻醉科,河北 遵化 064200)
肺癌為肺部支氣管黏膜或腺體惡性腫瘤,是臨床最為常見的原發性惡性腫瘤[1]。隨著人口老齡化日益嚴重及生活條件的提高,肺癌發病率持續上升,嚴重危害民眾生命健康,尤其是老年患者[2-3]。若早發現、早治療預后較好,發現較晚預后差[4]。目前手術治療為肺癌首選方式[5],也是最主要的治療方法,但是隨著年齡的增長,術后患者發生感染及其他并發癥發生率明顯增加,可對患者康復產生嚴重影響,嚴重者還可導致患者死亡。臨床治療發現術中采取不同麻醉方式對患者病情改善情況影響不同,本研究旨在探究七氟烷麻醉對老年肺癌患者術后白細胞介素1(interleukin-1,IL-1)、細胞間黏附因子1(intercellular cell adhesion molecule-1,ICAM-1)表達及肺部并發癥的影響。現報告如下。
1 資 料 與 方 法
1.1一般資料 選取2017年11月—2019年1月我院收治的老年肺癌患者128例。納入標準:①年齡≥60歲;②經組織病理學檢查確診為肺癌;③病情穩定,適合手術;④患者及其家屬配合本研究并簽署知情同意書。排除標準:①合并其他嚴重臟器功能障礙或不全患者;②無藥物過敏史及麻醉禁忌證;③合并相關感染性疾病。所有患者隨機分為研究組和對照組,每組64例。對照組男性40例,女性24例;年齡60~72歲,平均(65.76±3.25)歲;腫瘤直徑2~5 cm,平均(4.23±0.12)cm。研究組男性39例,女性25例;年齡61~72歲,平均(65.47±3.23)歲;腫瘤直徑3~5 cm,平均(4.24±0.12)cm。2組性別、年齡、腫瘤大小差異無統計學意義(P>0.05),具有可比性。
本研究經醫院醫學倫理委員會批準通過。
1.2治療方法 所有患者術前均禁食水12 h,術前不用藥,手術前建立靜脈通道,連接心電監護儀監測患者生命體征,監測內容包括血壓、血氧飽和度、心率、平均動脈壓等內容。2組患者均給予全身麻醉,咪達唑侖0.05~0.10 mg/kg,芬太尼2~4 μg/kg,順式阿曲庫銨0.15~0.20 mg/kg進行誘導麻醉,面罩吸氧6 L/min,3 min后插管,連接麻醉機。在此基礎上,對照組給予3~4 mg/L丙泊酚靶向輸注,研究組給予3 mg/kg七氟烷(批準文號:國藥準字H20040771;生產企業:江蘇盛迪醫藥有限公司)持續吸入。2組均維持氧流量2 L/min。手術期間根據患者情況給予芬太尼及羅庫溴銨,且腦電雙頻指數應維持在40~50。本研究麻醉操作均由本院麻醉師執行。
1.3觀察指標 比較2組手術前后簡易智力狀態檢查(mini-mental state examination,MMSE)評分,分別于患者術前、術后8 h、24 h、3 d通過對患者注意力、記憶力、語言、計算力、定向力及回憶能力等方面進行觀察并記錄完成MMSE評分,進而評估患者認知功能。滿分30分,分值越高患者認知功能越好,<23分即存在認知功能障礙。比較2組術后認知障礙發生情況,參照MMSE評分內容分別于術后8 h、24 h、3 d評估認知障礙發生情況。比較2組治療前后血清炎性因子水平,分別于手術前、手術后24 h采集空腹血檢測血清IL-1、ICAM-1及血管內皮生長因子(vascular endothelial growth factor,VEGF)水平。比較2組手術前、手術后24 h疼痛介質,分別于治療前后采集患者靜脈血分離,采用酶聯免疫吸附法檢測P物質(substance P,SP)、緩激肽(bradykinin,BK)、白細胞介素6(interleukin-6,IL-6)水平。比較2組肺部并發癥發生情況,包括發熱、膿痰、肺炎以及痰培養陽性等四項內容。評價標準:①發熱>38 ℃;②有咳嗽、咳痰等相關癥狀;③經相關檢查,臨床確診為肺炎;④痰培養呈陽性;⑤室內呼吸時血氧分壓低于90%;⑥住院時間延長或監護治療加強;⑦白細胞計數>11.2×109/L;⑧合并X線胸片表現或肺不張。滿足以上4項或以上即可確診為術后肺部感染。
1.4統計學方法 應用SPSS 25.0統計學軟件分析數據。計量資料比較采用獨立樣本t檢驗、配對t檢驗和重復測量數據的方差分析;計數資料比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.12組手術前后MMSE評分比較 2組MMSE評分均呈先降低后升高趨勢,研究組MMSE評分波動幅度小于對照組,組間、時點間、組間·時點間交互作用差異有統計學意義(P<0.05)。見表1。
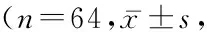
表1 2組手術前后MMSE評分比較 Table 1 Comparison of MMSE scores before and after operation between two groups 分)
2.2比較2組術后認知障礙發生情況 研究組術后8 h、24 h、3 d認知障礙發生率均明顯低于對照組,差異有統計學意義(P<0.05)。見表2。
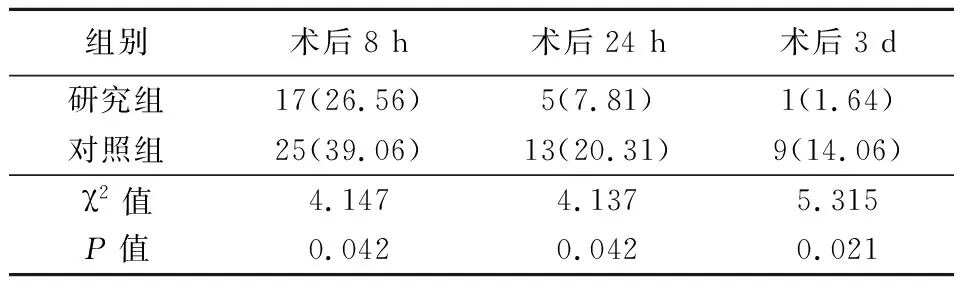
表2 2組認知障礙發生率比較 Table 2 Comparison of incidence of cognitive impairment between two groups (n=64,例數, %)
2.32組治療前后血清炎性因子水平比較 術前,2組IL-1、ICAM-1、VEGF水平差異無統計學意義(P>0.05);術后,2組IL-1、ICAM-1、VEGF水平明顯低于術前,研究組IL-1、ICAM-1、VEGF水平明顯低于對照組,差異有統計學意義(P<0.05)。見表3。
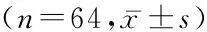
表3 2組治療前后血清炎性因子比較 Table 3 Comparison of serum inflammatory factors before and after treatment between two groups
2.42組治療前后疼痛介質比較 術前,2組SP、BK、IL-6水平差異無統計學意義(P>0.05);術后,2組SP、BK、IL-6水平明顯低于術前,研究組SP、BK、IL-6水平明顯低于對照組,差異有統計學意義(P<0.05)。見表4。
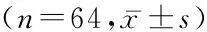
表4 2組治療前后疼痛介質比較Table 4 Comparison of pain mediators before and after treatment between two groups
2.52組術后肺部并發癥發生情況比較 術后,研究組肺炎、膿痰、發熱及痰培養陽性等并發癥發生率明顯低于對照組,差異有統計學意義(P<0.05)。見表5。
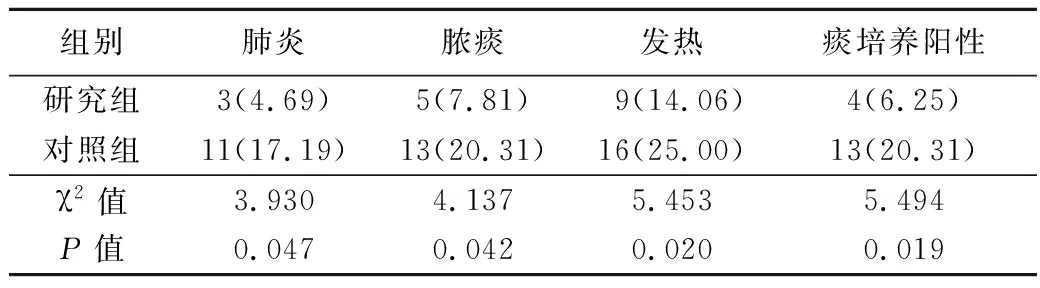
表5 2組術后肺部并發癥發生情況比較 Table 5 Comparison of postoperative pulmonary complications between two groups (n=64,例數,%)
3 討 論
手術是治療老年早中期肺癌最為有效的方式,但是隨著年齡增長,機體免疫力及各器官功能逐漸降低,會影響肺癌患者術后各項機能的恢復[6]。故尋求更為有效的麻醉方式對減少老年肺癌患者術后并發癥,改善預后意義重大。丙泊酚是手術麻醉常用藥物[7],可使機體迅速、平穩地進行麻醉,可抑制循環系統及呼吸系統,麻醉恢復較快。七氟烷是一種新型麻醉藥物[8],吸入式給藥,可控制麻醉深度,機體組織難以吸收,其蘇醒時間及誘導時間更短。有研究表明,七氟烷麻醉可有效降低患者術后認知功能障礙發生率[9]。本研究結果顯示,2組MMSE評分均呈先降低后升高趨勢,研究組MMSE評分明顯高于對照組;且研究組術后8 h、24 h、3 d認知障礙發生率均明顯低于對照組。提示,七氟烷麻醉可有效改善老年肺癌患者術后認知功能,降低認知功能障礙發生率。
IL-1又稱淋巴刺激因子,低濃度IL-1可調節機體免疫功能,增強NK細胞活性,在機體受損、手術等炎性反應下其水平明顯升高[10];VEGF可增加血管通透性,促進血管內皮細胞增殖、遷移及血管形成,參與多種血管依賴性疾病的發生及進展,機體發生炎性反應時其水平明顯升高[11];ICAM-1為介導黏附反應的黏附因子,可促進腫瘤細胞的粘連性,調節腫瘤遷移侵襲,其水平較高可促進腫瘤細胞黏附、侵襲[12]。本研究結果顯示,術后,2組IL-1、VEGF、ICAM-1水平均明顯降低于術前,研究組明顯低于對照組,提示七氟烷麻醉可有效降低老年肺癌術后患者血清炎性因子水平及黏附因子水平。SP、BK是一種分布于細神經纖維的神經肽,與痛覺傳遞有關,可通過周圍神經組織放大痛覺,其水平升高提示機體疼痛閾值降低[13];IL-6可調節造血功能及免疫反應[14],為炎性細胞疼痛介質,手術、外傷、感染及其他急性炎癥情況下快速形成,故IL-6水平升高提示機體炎癥反應的發生及疼痛加重[15]。本研究結果顯示,術后,2組SP、BK、IL-6水平均明顯降低于術前,且研究組明顯低于對照組,提示七氟烷麻醉可有效降低老年肺癌患者術后疼痛介質水平,有利于減輕患者疼痛程度。本研究還發現,研究組肺炎、膿痰、發熱及痰培養陽性等并發癥發生率明顯低于對照組。提示七氟烷麻醉可有效降低老年肺癌患者術后并發癥發生率。
綜上所述,七氟烷麻醉可有效改善老年肺癌患者術后認知功能,降低認知功能障礙發生率,降低血清炎性因子及疼痛介質水平,降低術后肺部并發癥發生率,安全有效。但是本研究在七氟烷使用過程中不良反應情況研究不足,尚未明確七氟烷與其他麻醉藥物相比不良反應情況的發生。

