磁共振擴散加權成像對睪丸腫塊的鑒別診斷價值
王皆歡,王唯偉,趙凡,陳月芹
睪丸腫塊性質不同,治療方案和預后差異很大。良性病變多選擇保守治療,而惡性病變以手術治療為主,其中精原細胞瘤需輔以放療,而惡性非精原細胞瘤及淋巴瘤以化療作為輔助治療方法[1]。臨床表現及實驗室檢查如甲胎蛋白(alpha fetoprotein,AFP)、人絨毛膜促性腺激素(human chorionic gonadotrophin,HCG)等指標對睪丸腫塊的術前診斷有所幫助,但缺乏特異性;穿刺活檢雖有確診價值,但其為有創檢查并有可能導致腫瘤種植性轉移。MRI軟組織分辨力高,對睪丸占位的定位、侵犯范圍、病理類型及臨床分期的判斷有重要價值,國內外學者對此已有諸多研究[2-4];但影像醫師對常規MRI征象分析存在較大主觀性,因此增加定量鑒別的MRI檢查方法對臨床很有幫助。擴散加權成像(diffusion weighted imaging,DWI)可通過表觀擴散系數(apparent diffusion coefficient,ADC)值對腫瘤性病變進行量化鑒別,但國內外文獻對于其在睪丸腫塊的報道尚少[5-7]。因此,本研究分析47例睪丸占位患者的MRI平掃及DWI影像特點,并探討ADC值對不同病理類型腫塊的鑒別診斷價值。
材料與方法
1.研究對象
收集2015年1月~2020年7月本院經病理證實的睪丸占位患者47例,其中惡性腫瘤33例(精原細胞瘤16例,惡性非精原細胞瘤12例,原發性淋巴瘤5例),良性病變14例(性索-間質細胞瘤5例,炎性肉芽腫6例,成熟畸胎瘤3例),其中12例惡性非精原細胞瘤包括混合性生殖細胞腫瘤5例,未成熟畸胎瘤4例,內胚竇瘤2例,胚胎性癌1例。病例納入標準:①原發于睪丸的實性或囊實性腫塊;②有完整的MRI平掃及DWI圖像,且圖像質量較好;③術前未行放化療及穿刺活檢。病例排除標準:①原發于睪丸的囊性占位;②明確外傷后睪丸血腫的患者;③病理證實睪丸內占位起源于睪丸周圍組織或遠處轉移。
2.檢查方法
MRI檢查采用Siemens MAGNETOM Verio 3.0T超導型磁共振掃描儀,體部正交線圈,患者取仰臥位,用毛巾夾于大腿根部托起陰囊以減少運動偽影,平掃FSE序列掃描參數:T1WI,TR 500~600 ms,TE 12~18 ms;T2WI:TR 1800~4000 ms,TE 70~90 ms。脂肪抑制T2WI序列:TR 2000~4500 ms,TE 70~100 ms,激勵次數2;層厚5 mm,層間距1 mm,視野160 mm×160 mm~400 mm×400 mm,矩陣256×256。MRI增強掃描對比劑采用Gd-DTPA,劑量0.1 mmol/kg,以2~3 mL/s的流率經肘靜脈推注。DWI檢查掃描參數:TR 300~400 ms,TE 9~15 ms,層厚5 mm,層間距1 mm,激勵次數2,矩陣128×128,視野160 mm×160 mm~400 mm×400 mm,擴散敏感系數 b值取50、1000 s/mm2。本研究47例患者均行MRI平掃及DWI檢查,其中27例患者行增強MRI檢查。
3.圖像分析和處理
MRI常規征象包括T2WI信號均勻征象(瘤內無囊變/壞死、出血即為均勻)、T2WI低信號征象(與對側睪丸實質進行比較,腫瘤實質T2WI信號較低)、囊變/壞死區(T1WI低信號、T2WI高信號及增強掃描無強化的斑片狀區域)、瘤內分隔征(腫瘤內T2WI低信號分隔)、包膜(瘤周T2WI低信號環)。將采集的數據傳輸至Siemens后處理工作站(syngo.via),以FS-T2WI及DWI上高信號區作為參照,于同層面ADC圖像病灶最大的層面劃取15~20 mm2感興趣區(region of interest,ROI),注意避開壞死、囊變及出血區,由兩位經驗豐富的主治醫師測量ADC值2次,并計算平均值。
4.統計學分析
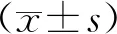
結 果
1.常規MRI表現
精原細胞瘤、淋巴瘤信號均勻,囊變、壞死少見,而惡性非精原細胞瘤、炎性肉芽腫和性索-間質細胞瘤囊變/壞死多見,T2WI信號多不均勻;精原細胞瘤多見瘤內分隔;精原細胞瘤、淋巴瘤及炎性肉芽腫的病變周圍侵犯征象較非精原細胞瘤、性索-間質細胞瘤多見(表1、圖1~3)。
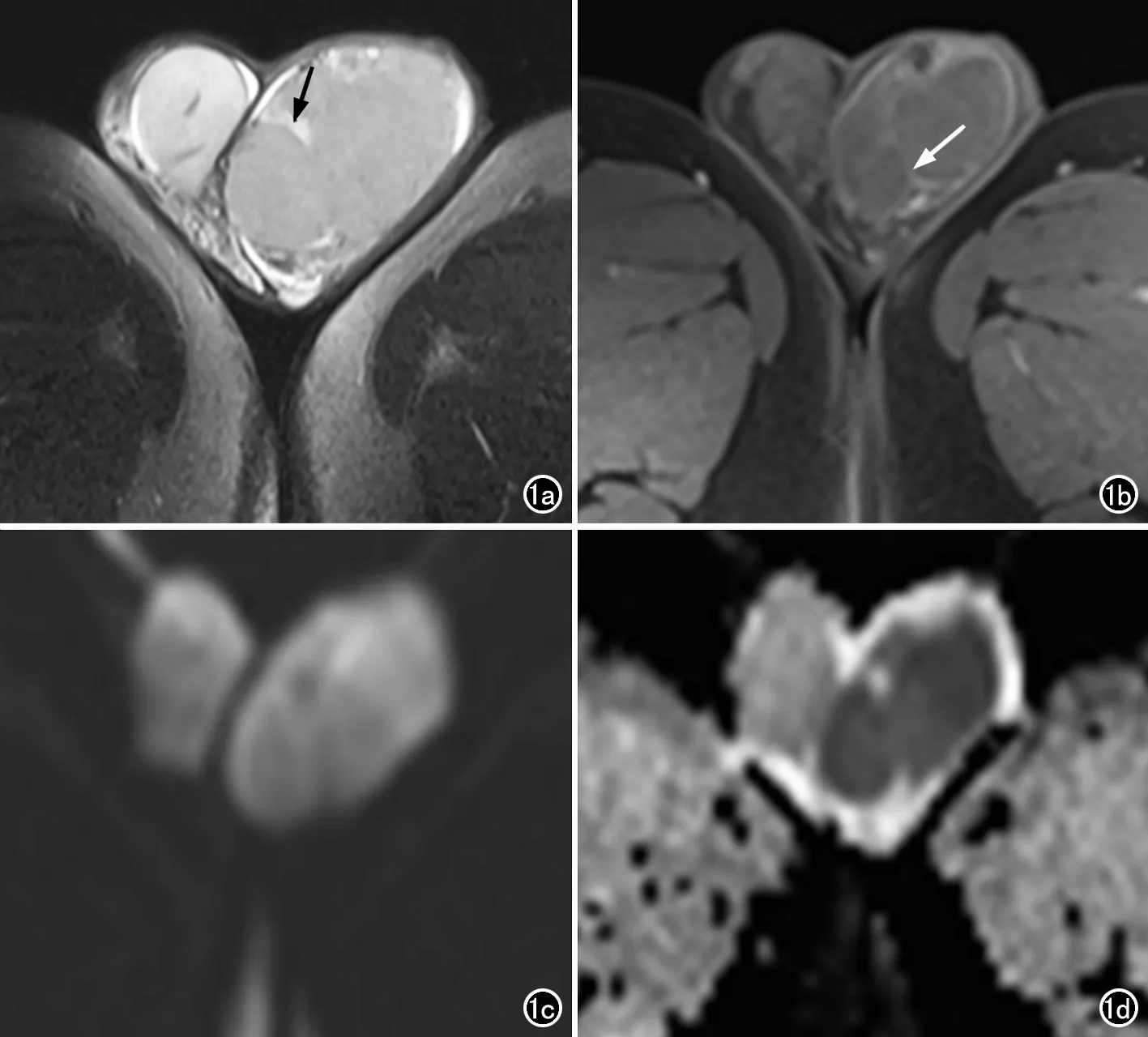
圖1 精原細胞瘤患者,男,39歲。a)T2WI示病灶呈均勻稍低信號,其內見低信號分隔影(箭);b)MRI增強掃描示低信號分隔強化程度高于周圍腫瘤實質(箭);c)DWI示病灶呈混雜高信號;d)ADC圖示病灶呈混雜低信號,ADC值約0.71×10-3mm2/s。
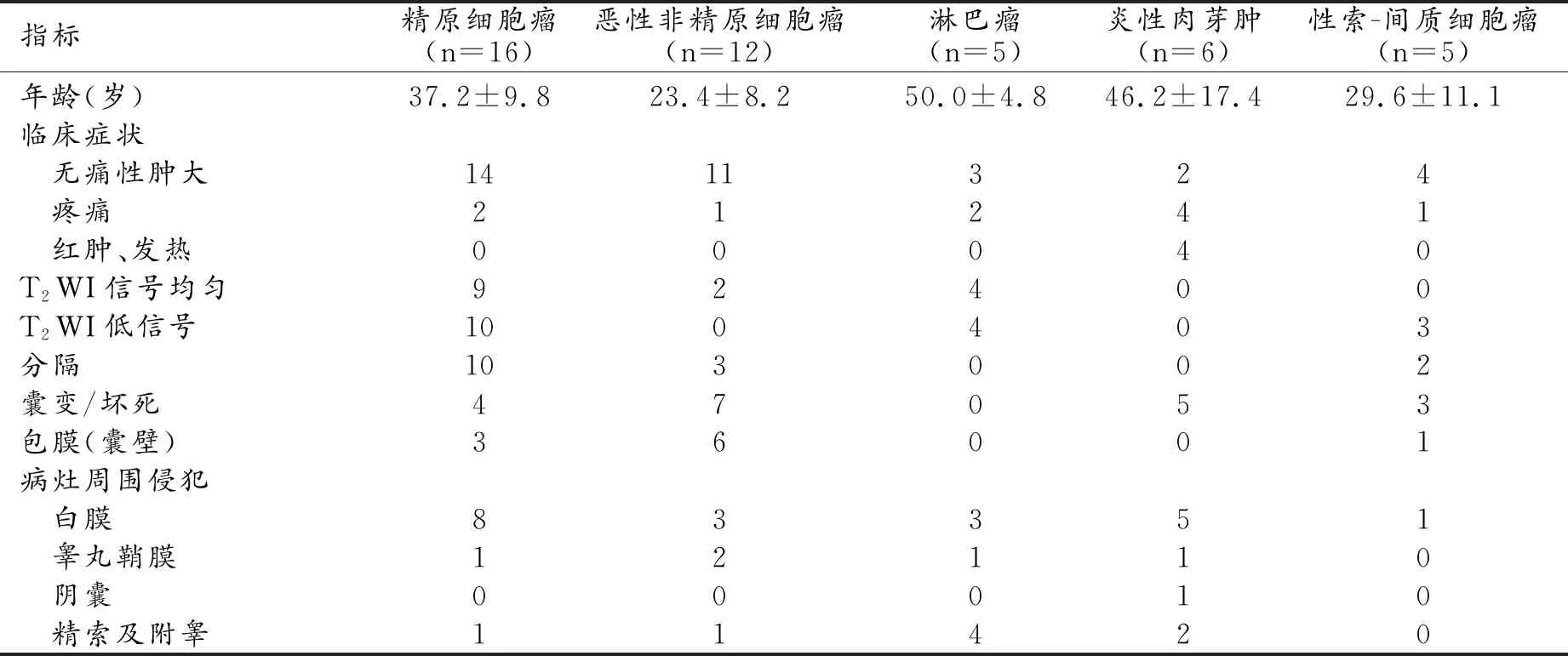
表1 睪丸腫瘤患者的臨床一般情況及常規MRI征象 (例)
2.不同睪丸腫塊的DWI表現及ADC值差異性分析
兩位影像科主治醫師對47例睪丸占位ADC值測量的一致性較好,其中兩位醫師兩次測量的組內相關系數分別為0.966、0.991,組間相關系數為0.982。33例惡性腫瘤呈DWI均勻或混雜高信號,在ADC圖上呈均勻或混雜低信號,ADC值約(0.76±0.22)×10-3mm2/s。14例睪丸良性腫塊中,10例呈DWI高或稍高信號,4例呈低信號,ADC圖上10例呈稍高或高信號,4例呈稍低信號,ADC值約(1.08±0.29)×10-3mm2/s,良、惡性病變的ADC值差異有統計學意義(t=3.96,P=0.001)。睪丸惡性腫瘤亞分類間的ADC值差異亦具有統計學意義(F=5.971,P=0.001),其中淋巴瘤的ADC值最小,為(0.54±0.13)×10-3mm2/s ,其次為精原細胞瘤,ADC值為(0.74±0.19)×10-3mm2/s,惡性非精原細胞瘤的ADC值較精原細胞瘤高,為(0.88±0.22)×10-3mm2/s,性索-間質細胞瘤的ADC值高于惡性非精原細胞瘤,為(0.94±0.09)×10-3mm2/s ;炎性肉芽腫的ADC值最高,為(0.99±0.14)×10-3mm2/s。其中精原細胞瘤、淋巴瘤與其它病變的ADC值進行兩兩比較,差異均有統計學意義(P<0.05);而惡性非精原細胞瘤與性索-間質細胞瘤及炎性肉芽腫的ADC值進行兩兩比較,差異均不具有統計學意義(P>0.05)。
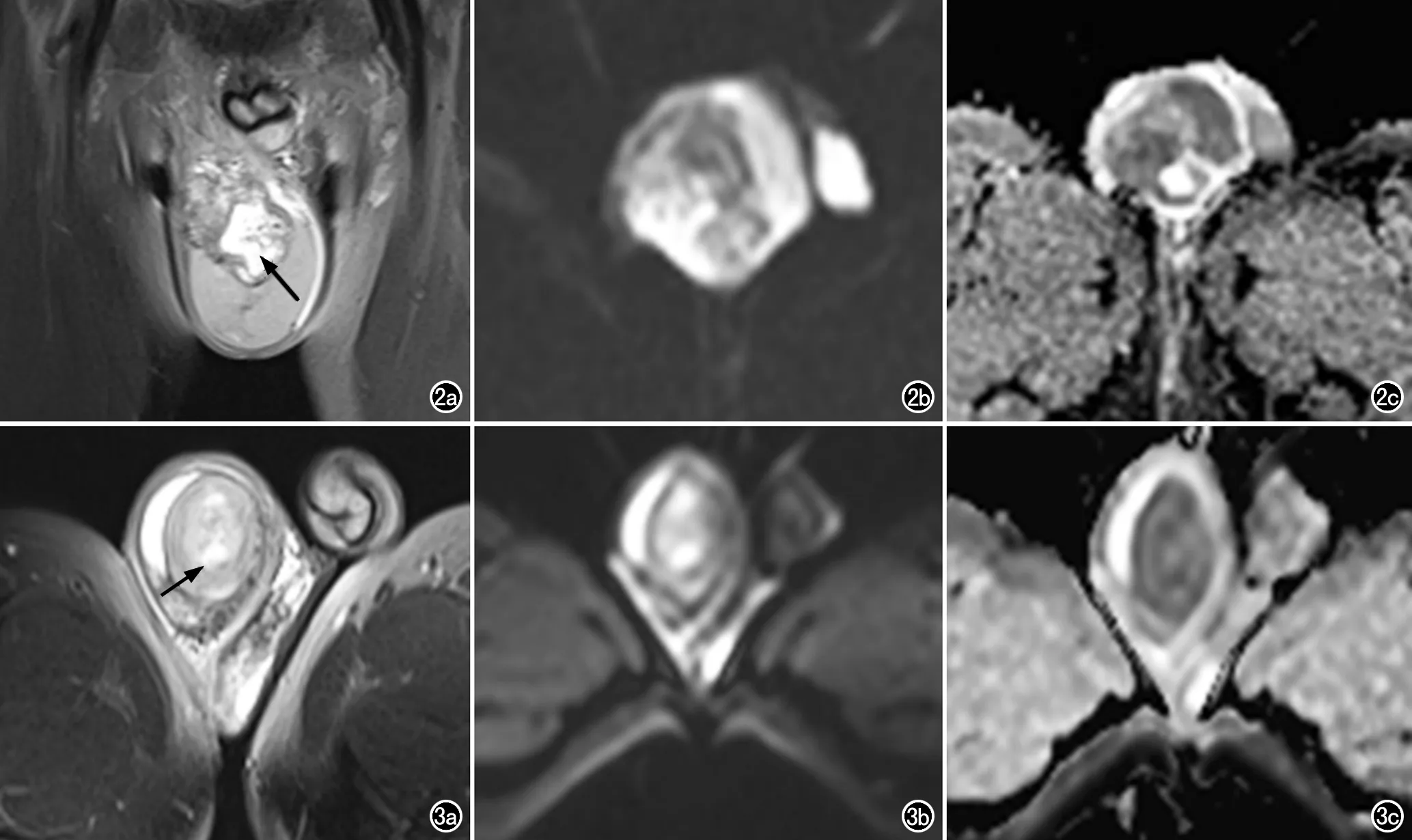
圖2 混合生殖細胞瘤患者,男,28歲。a)T2WI示病灶呈混雜高信號,其內見斑片狀壞死區(箭);b)DWI示病灶呈混雜高信號;c)ADC圖示病灶呈混雜低信號,實性成分ADC值為0.81×10-3mm2/s。 圖3 炎性肉芽腫患者,男,53歲。a)T2WI示病灶呈混雜高信號,其內見斑片狀壞死區(箭);b)DWI示病灶呈混雜高信號;c)ADC圖示病灶呈混雜低信號,腫瘤實質區ADC值為0.90×10-3mm2/s。
3.ADC值對睪丸腫塊的鑒別診斷效能分析
以ADC值作為定量指標鑒別診斷睪丸腫塊的良惡性,繪制ROC曲線,AUC為0.826,95%CI為0.711~0.941,當ADC值≤0.79×10-3mm2/s時,診斷為惡性占位性病變的敏感度為100%(14/14),特異度為67.0%(22/33),陰性預測值為100%(22/22),陽性預測值為56%(14/25),準確度為76.6%(36/47)(圖4)。ADC值對精原細胞瘤與惡性非精原細胞瘤亦具有較高的鑒別診斷效能,AUC為0.706,95%CI為0.501~0.910,當ADC值≤0.75×10-3mm2/s時診斷為精原細胞瘤的敏感度為75%(12/15),特異度為75%(9/12),陰性預測值為69.2%(9/13),陽性預測值80%(12/15),準確度為75%(21/28)(圖5)。
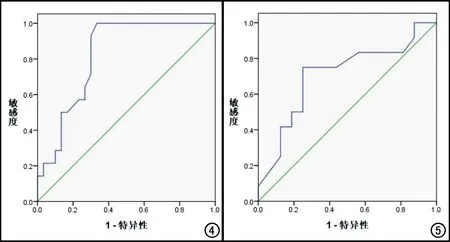
圖4 ADC值鑒別睪丸良、惡性病變的ROC曲線。 圖5 ADC值鑒別睪丸精原細胞瘤與非精原細胞瘤的ROC曲線。
討 論
睪丸腫塊病理成分多樣,病變的常規MRI表現有一定特征性,本研究發現瘤內T2WI低信號征、瘤內分隔以及周圍侵犯征象在睪丸惡性腫瘤中較為常見[8,9];而良性腫瘤邊界多清晰,部分病變可有包膜,瘤內信號多不均勻。精原細胞瘤及淋巴瘤細胞排列密實,細胞成分單一,囊變壞死少見,瘤內含水量低于正常睪丸生精細胞,在T2WI上呈均勻低信號,而惡性非精原細胞瘤內成分混雜,囊變壞死多見,瘤內局部含水量高于正常睪丸實質,T2WI呈混雜高信號[10-12]。精原細胞瘤呈多結節生長,周圍可見纖維間隔[2],增強掃描分隔強化程度高于腫瘤實質,而惡性非精原細胞瘤及淋巴瘤內分隔少見。良性腫塊中性索-間質細胞瘤在T2WI上呈結節狀稍低信號,增強掃描早期呈快速明顯強化,并可見對比劑延遲廓清。炎性肉芽腫患者可有發熱、疼痛的癥狀,病變常累及睪丸鞘膜或陰囊,信號多不均勻。
本研究運用ADC值對睪丸腫塊亞分類進行量化鑒別,發現淋巴瘤及精原細胞瘤的平均ADC值最低,其次為惡性非精原細胞瘤和性索-間質細胞瘤,最高者為炎性肉芽腫,病理基礎為淋巴瘤與精原細胞瘤細胞成分單一,排列緊密,胞漿豐富,彌漫浸潤睪丸實質,致細胞外水分子擴散受限明顯,ADC值較低,兩者惡性程度均較高,但瘤內水分子擴散受限程度仍有差異;而惡性非精原細胞瘤、性索-間質細胞瘤及炎性肉芽腫的細胞排列較為疏松,相應組織內水分子擴散受限程度低,ADC值較高,但兩兩之間差異不具統計學意義。
本研究結果顯示,ADC值對睪丸良、惡性腫塊具有較高的鑒別診斷效能,當ADC≤0.79×10-3mm2/s時,腫塊傾向于惡性,診斷敏感度為100%,準確度為76.6%。當ADC值取0.75×10-3mm2/s時,對于精原細胞瘤與惡性非精原細胞瘤的鑒別診斷效能最高,診斷敏感度為75%,準確度為75%。Tsili等[13,14]學者建議以ADC=0.99×10-3mm2/s為閾值鑒別睪丸良、惡性占位,以ADC=0.68×10-3mm2/s為閾值鑒別精原細胞瘤與惡性非精原細胞瘤,但上述閾值的診斷敏感度均低于本研究。兩者閾值差異的首要原因是選取的樣本量較小,病變種類有所不同,另外與機器設備類型、參數設置及ROI的選取方法不同有關。筆者認為將睪丸惡性腫瘤的T2WI低信號征、瘤內分隔、周圍侵犯的常規MRI征象與ADC值≤0.79×10-3mm2/s相聯合,可增強睪丸良惡性腫塊的診斷信心。而瘤內分隔、T2WI信號均勻性與ADC≤0.75×10-3mm2/s相結合,可對精原細胞瘤與惡性非精原細胞瘤進行鑒別。期待在以后的研究中增加睪丸淋巴瘤、性索-間質細胞瘤及炎性病變的樣本量,以獲得不同類型睪丸腫塊更為準確的ADC鑒別診斷閾值。
綜上所述,DWI及其ADC值可為睪丸良性與惡性腫塊、精原細胞瘤與非精原細胞瘤的鑒別診斷提供相關定量依據,同時結合常規MRI征象能夠提升睪丸腫塊亞分類的鑒別診斷信心,值得臨床推廣。

