荊州地區結核病專科醫院2017—2019年抗結核藥物應用分析
楊成明 程詩思 李家柱 曾安津

[摘要]目的調查分析荊州地區抗結核藥物的使用情況,為合理應用抗結核藥提供參考依據。方法運用回顧性分析方法,分析2017—2019年荊州市胸科醫院抗結核藥使用情況,對銷售金額、用藥頻度(DDDs)、限定日費用(DDC)和藥品銷售金額排序(B)/DDDs 排序(A)等進行統計分析。結果2017—2019年我院抗結核藥的銷售金額分別為575、731、823萬元,呈逐年緩慢增長趨勢。三年來,用藥頻度排序居前四位的抗結核藥依次為異煙肼、乙胺丁醇、利福平、吡嗪酰胺,均為一線抗結核藥。各年度一線抗結核藥的 DDC 均明顯低于二線抗結核藥,限定日費用排序居前3位抗結核藥依次為利奈唑胺、氯法齊明、環絲氨酸。結論一線抗結核藥物在抗結核治療中仍占主要地位,臨床應用基本合理,但新型抗結核藥環絲氨酸、莫西沙星、氯法齊明的銷售金額及 DDDs 呈持續增長趨勢,需重點關注,加強管理。
[關鍵詞]抗結核藥;用藥頻度;限定日費用;用藥分析
[中圖分類號] R917 [文獻標識碼] A? [文章編號]2095-0616(2021)22-0010-05
Analysis of the application of anti-tuberculosis drugs in Tuberculosis Specialist Hospital in Jingzhou from 2017 to 2019
YANG? Chengming?? CHENG? Shisi?? LI? Jiazhu?? ZENG? Anjin
Department of Pharmacy, Jingzhou Chest Hospital, Hubei, Jingzhou 434000, China
[Abstract] Objective To investigate and analyze the use of anti-tuberculosis drugs in Jingzhou, and to provide reference for the rational use of anti-tuberculosis drugs. Methods The use of anti-tuberculosis drugs in Jingzhou Chest Hospital from 2017 to 2019 was analyzed retrospectively, and the sales amount, defined daily doses (DDDs), defined daily cost (DDC), and drug sales amount ranking (B)/DDDs ranking (A) were statistically analyzed. Results From 2017 to 2019, the sales amount of anti-tuberculosis drugs in our hospital was 575, 731 and 823 million yuan, respectively, showing a slow growth trend year by year. Over the past three years, the anti-tuberculosis drugs ranked in the top four by DDDs were isoniazid, ethambutol, rifampicin and pyrazinamide, all of which were first-line anti- tuberculosis drugs. The DDC of the first-line anti-tuberculosis drugs in each year was significantly lower than that of the second-line anti-tuberculosis drugs, and the top three anti-tuberculosis drugs in DDC were linezolid, clofazimine and cycloserine. Conclusion First-line anti-tuberculosis drugs still occupy a dominant position in anti-tuberculosis treatment, and their clinical application is basically reasonable. However, the sales amount and DDDs of new anti- tuberculosis drugs like cycloserine, moxifloxacin and clofazimine are increasing continuously, which should be paid more attention to, and it's imperative to strengthen the management.
[Key words] Anti-tuberculosis drugs; Medication frequency; Defined daily cost; Medication analysis
結核病是由結核分枝桿菌復合群感染引發的慢性傳染病。2019年世界衛生組織全球結核病報告顯示,2018年全球新發結核病患者約1000萬例,約145萬例死于結核病,是全球十大死亡原因之一,也是最大的單一感染性病原體致死原因(居艾滋病之上)[1]。中國是全球22個結核病高負擔國家之一,也是 WHO 認定的27個耐多藥及廣泛耐藥結核病高負擔國家之一[2]。造成結核病疫情上升的原因是多方面的,如藥物治療療程不足導致耐藥菌株產生、耐藥患者增加。因此,本研究對荊州市胸科醫院(我院)抗結核藥物使用情況進行統計分析,了解抗結核藥物應用情況和用藥趨勢,對合理應用抗結核藥物提供參考。
1資料與方法
1.1一般資料
采用我院信息系統提供的用藥信息,對2017—2019年抗結核藥使用情況進行分類統計并排序,藥品使用情況包括藥品的品種、劑型、規格、使用數量和銷售金額等。
1.2方法
對藥物銷售金額和用藥頻度(defined daily doses, DDDs)排序進行歸類統計。限定日劑量(defined daily dose, DDD)主要根據《中國結核病防治規劃實施工作指南》[3]《新編藥物學》(18版)[4]以及藥品說明書來確定。同一藥物不同規格、劑型、廠家均折算為同一單位后求和成為該藥的總劑量。用藥頻度(DDDs)=藥品全年消耗的總量/該藥的 DDD 值, DDDs 越大,表示該藥的使用頻度越高。限定日費用(defined daily cost,DDC),DDC=藥品全年的銷售總額/該藥的 DDDs 值,該指標用于衡量某藥在經濟上的可接受程度,DDC 越大,提示患者或國家所承擔的經濟壓力越重。排序比(rank-ing ratio, B/A)=銷售金額排序(B)/DDDs 排序(A),排序比能反映銷售金額與用藥頻度是否同步,B/A 越接近1,提示用藥金額趨向合理、與用藥人次同步性好; B/A 越大,提示藥物價格便宜、使用率高、日用藥費用低;反之,B/A 越小,提示藥物價格高、使用率低、日用藥費用高。
1.3數據處理
數據采用 Excel 2007處理,計數資料用[n (%)]表示。
2結果
2.12017—2019年我院各類抗結核藥的DDDs、銷售金額及構成比
三年來我院抗結核藥物的總 DDDs 及一線、二線抗結核藥的 DDDs 均呈緩慢增長趨勢,增長幅度不大;而 DDDs 構成比,一線抗結核藥呈緩慢下降趨勢,二線抗結核藥呈緩慢增長趨勢。銷售金額呈逐年增長趨勢,年均增長19.8%;銷售金額構成比,一線抗結核藥占35%~40%,呈逐年下降趨勢,二線抗結核藥占60%~65%,呈逐年上升趨勢。見表1。
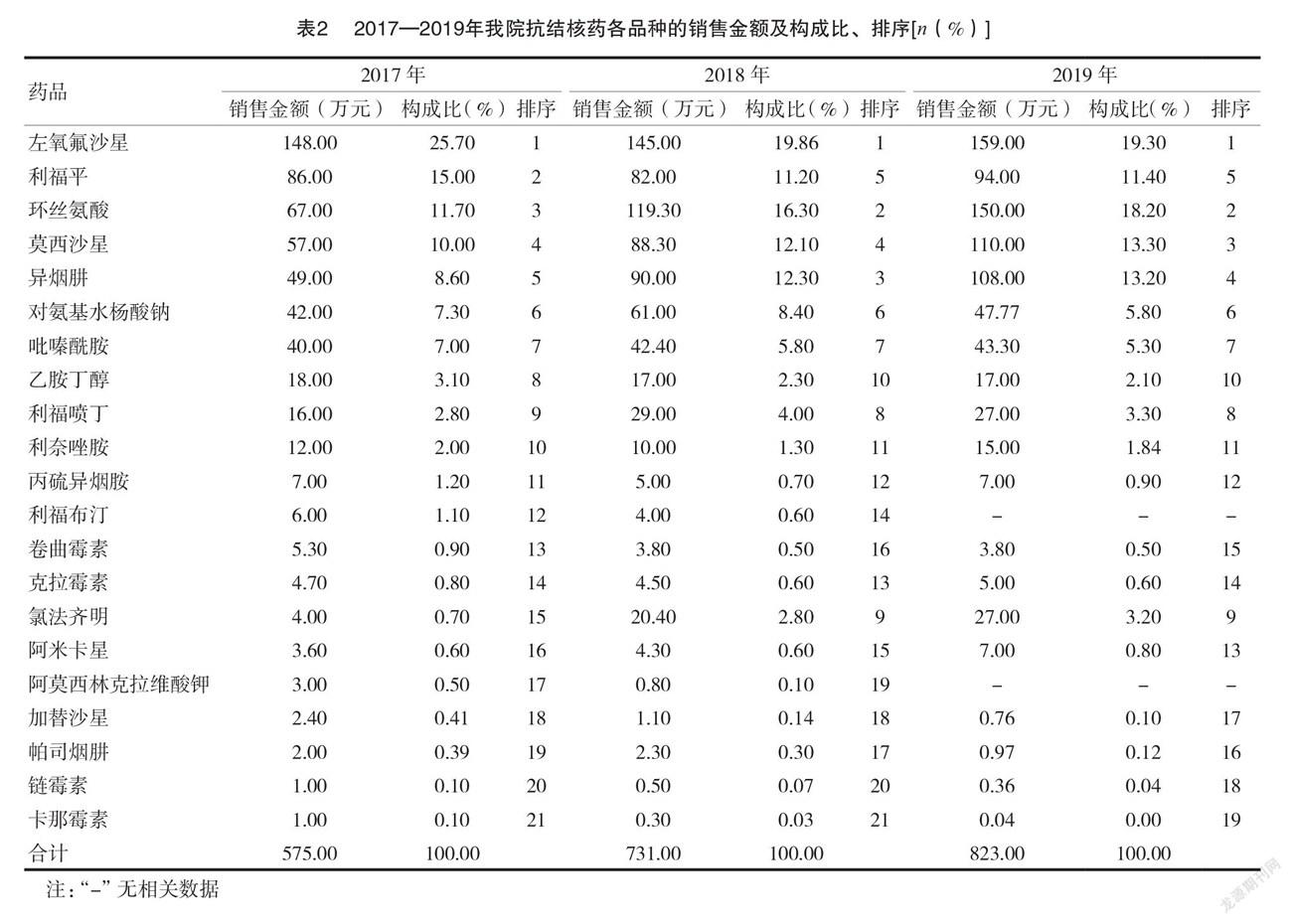
2.22017—2019年我院抗結核藥各品種的銷售金額及其構成比、排序2017年銷售金額排序居前3位是左氧氟沙星、利福平、環絲氨酸,莫西沙星和異煙肼緊隨其后;2018年、2019年各藥品金額排序有所變化,左氧氟沙星的銷售金額連續三年穩居第一位,而金額構成比呈下降趨勢。環絲氨酸、莫西沙星、異煙肼、氯法齊明的銷售金額呈逐年增長趨勢,金額構成比及排序均有所上升,利福噴丁2018年銷售金額約為2017年的1.8倍,其原因與耐藥結核病患者療程長且藥物費用更高有關;另一方面與異煙肼、利福噴丁、氯法齊明價格成倍上漲因素有關,致銷售金額、排序有所上升,2019年利福布汀、阿莫西林克拉維酸鉀均未銷售使用,可能原因與2019年利福布汀貨源不穩定不能持續供應,無法保障非結核分枝桿菌患者規律、全程的抗結核治療,故而臨床未將其納入患者用藥方案中;阿莫西林克拉維酸鉀與其未被納入2019年版耐藥結核病治療方案有關。其余藥品無明顯變化。見表2。
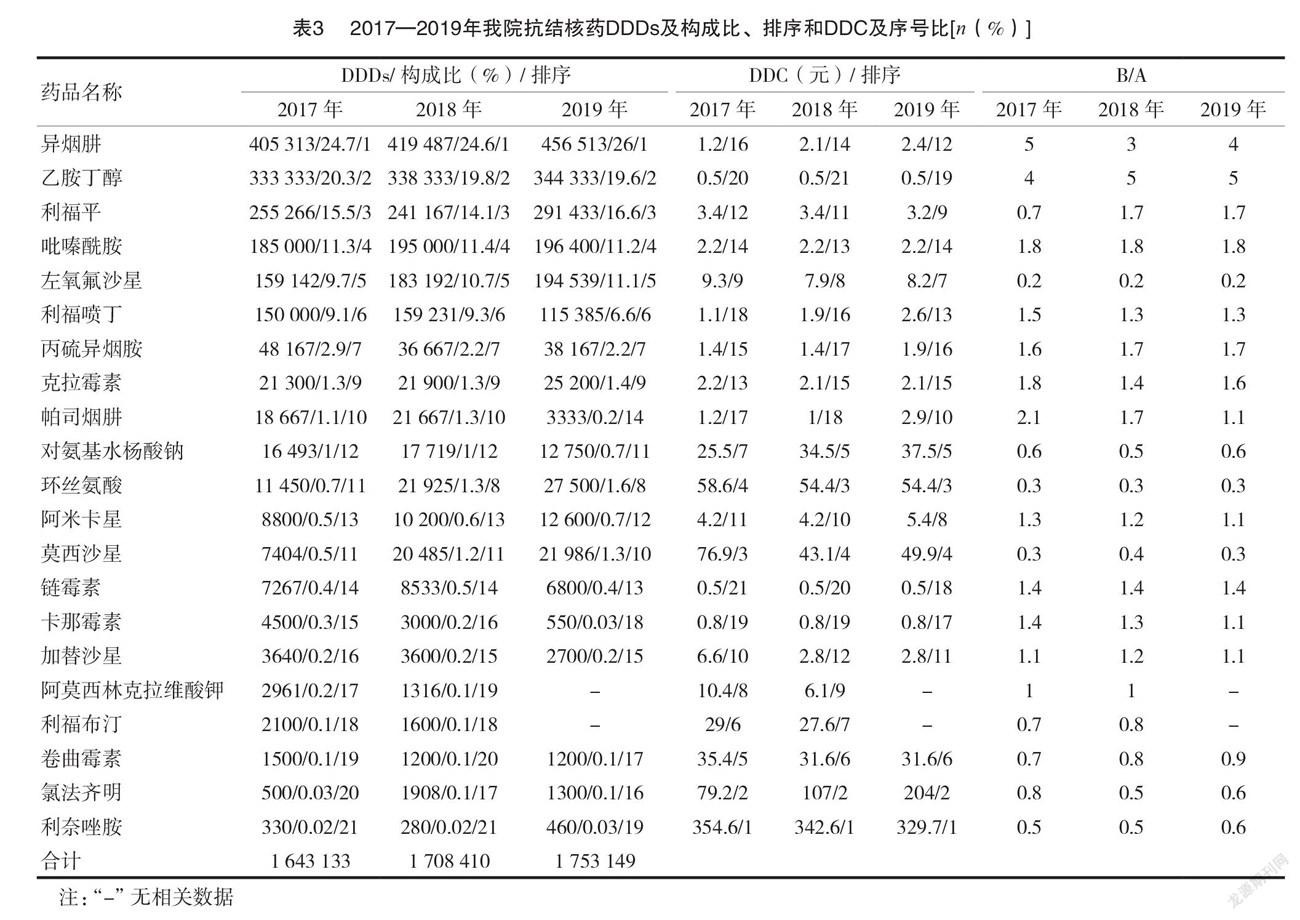
2.32017—2019年我院抗結核藥各品種的DDDs及其構成比、排序
三年來 DDDs 排前4位的是異煙肼、乙胺丁醇、利福平、吡嗪酰胺,均為一線抗結核藥,且排序保持不變,構成比為69%~74%。DDDs 增長最快的有左氧氟沙星、環絲氨酸、莫西沙星、阿米卡星、氯法齊明,均為二線抗結核藥,其他藥品變化不大。 DDC 排前4位的是利奈唑胺、氯法齊明、莫西沙星、環絲氨酸;DDC 增幅較大有氯法齊明、對氨基水楊酸鈉、阿米卡星、丙硫異煙胺,年均增長幅度分別為62.9%、22.0%、14.9%、18.1%,且序號比均下降,限定日費用增幅較大,其他藥品變化不大。見表3。
3討論
3.1抗結核藥物的使用情況分析
按照抗結核藥的特性和療效分為一線和二線抗結核藥,一線抗結核藥因其療效確切、不良反應小為首選藥物[5];二線抗結核藥通常在細菌產生耐藥性或復治時應用。根據藥物的殺菌活性、療效和安全性,《耐藥結核病化學治療指南(2015)》[6]將抗結核藥分為五組,分別為一線抗結核藥、二線抗結核藥、氟喹諾酮類藥物、注射類抗結核藥及其他種類抗結核藥。表1顯示,一線抗結核藥物 DDDs 構成比80%~83%,而金額構成比35%~39%,提示一線抗結核藥物是我院結核病患者的主要治療藥物,與我院初治結核病患者占大多數相符,我院在使用藥物時兼顧藥物的有效性與患者的經濟承受能力,用藥較為合理。二線抗結核藥物的 DDDs、銷售金額及構成比均呈緩慢增長趨勢,可能與復治、耐藥難治結核病患者逐漸增多,患者服藥周期變長等有關。
3.2抗結核藥的使用特點及情況分析
表2~3顯示,2017—2019年左氧氟沙星的銷售金額排序穩居第1位,且 DDDs 呈逐年增長趨勢,而銷售金額構成比和 DDC 呈逐年下降趨勢,DDC 下降與藥價降低有關。三年來莫西沙星的銷售金額和 DDDs 大幅增長,年均增長幅度分別為39.75%和92%,銷售金額較 DDDs 增長緩慢與 DDC 降低有關。喹諾酮類藥物在我院銷售金額及 DDDs 所占比例較高,說明喹諾酮類藥物在我院結核病化療中已占據越來越重要的位置,其原因是氟喹諾酮類藥物中含有氟原子,對組織穿透力增強,在體內分布廣泛,不良反應較少,有明顯的抗分枝桿菌活性,且與其他抗結核藥物沒有交叉耐藥,在20世紀90年代末被 WHO 推薦作為抗結核新藥在臨床應用,尤其適用于耐多藥結核病的聯合用藥[7]。另一方面,在 WHO《耐藥結核病化學治療指南》(2019年版)中將5組抗結核藥重新劃分為 A、B 和 C 組,左氧氟沙星、莫西沙星是 A 組藥物之一,提高了氟喹諾酮類藥物在 MDR-TB 或利福平耐藥結核病治療中的重要性[8]。隨著氟喹諾酮類藥物在臨床的廣泛應用,有研究結果表明 MDR-TB 對莫西沙星、左氧氟沙星的耐藥率分別為43.33%、33.3%[9],如此高的耐藥率能否完全按照國外指南的耐藥方案,值得思考[10]。氟喹諾酮類藥物用于 MDR-TB 的長期治療屬于超說明書、超適應證用藥,且長療程使用的安全性有待大樣本觀察研究。為防止結核分枝桿菌對氟喹諾酮類藥物耐藥性和不良反應的發生,應嚴格掌握該類藥物的使用指征。
環絲氨酸通過競爭性抑制 D-丙氨酸的消旋酶和合成酶[11],抑制細菌細胞壁的合成,最終抑制結核分枝桿菌生長,國內已開始將該藥用于 MDR-TB 的治療[12]。本研究中,2017—2019年環絲氨酸的 DDDs 依次為11450、21925、27500,年均增長率為58.45%;其 DDDs 排序由2017年的11位升至2019年的第8位,銷售金額排序持續位居前3位,且與其序號比統計結果顯示最低相符,這與近年來 MDR-TB 和廣泛耐藥結核病患者增多有一定關系。
氯法齊明通過干擾麻風分枝桿菌的核酸代謝,與其 DNA 結合,抑制依賴 DNA 的 RNA 聚合酶,阻止 RNA 的合成,從而發揮其抗結核菌作用[13-14]。本研究中,2017—2019年氯法齊明的 DDDs 依次為500、1908、1300,2018年氯法齊明的 DDDs 約為2017年的3.8倍,2019年氯法齊明的 DDDs 約為2017年的2.6倍(2019年氯法齊明的 DDDs 較2018年下降與2019年下半年氯法齊明廠家停產導致無法正常供貨有關);3年來氯法齊明的銷售金額年均增長率為217.5%,銷售金額和 DDC 均呈快速上升趨勢,銷售金額增長幅度遠大于 DDDs 增長幅度,與 DDC 成倍增長有關。氯法齊明 DDDs 成倍增長可能與
2019年《WHO 耐多藥或利福平耐藥結核病治療指南》[15],將該藥調整至 B 組治療藥物有關。銷售金額和 DDC 均呈成倍增長,與該藥僅全國一家生產、為臨床用藥量小的品種、藥品原材料漲價、人工成本的增長因素有關。其序號比統計結果顯示均小于1,提示藥物銷售價格與使用頻率同步性較差,藥價增高的同時患者經濟負擔逐漸加重。
總之,結核病在我國發病率雖處于緩慢下降趨勢,但由于耐藥結核菌的出現,致使嚴重的耐藥問題不容忽視。本研究中,我院結核病患者的用藥基本合理,以一線抗結核藥為主;二線抗結核的使用呈緩慢增長趨勢。因此,臨床聯合用藥方案可參考最新 WHO 推薦用藥方案(2018版)定期調整,防止耐藥加劇[16],阻止結核病的傳播。由于本研究的局限性,環絲氨酸、氯法齊明臨床應用的合理性尚有待深入研究。
[參考文獻]
[1]謝祎,孫昕.結核病與艾滋病雙重感染的流行現狀與研究進展[J].中華醫院感染學雜志,2019,29(19):3036-3040.
[2]申愛平,曹帥麗,邢建新,等.結核分枝桿菌毒素-抗毒素系統maz EF6缺失突變株的構建及其表型的初步探討[J].微生物與感染,2015,(3):180-185.
[3]肖東樓,趙明剛,王宇.中國結核病防治規劃實施工作指南(2008版)[M].北京:中國協和醫科大學出版社,2009:67-68.
[4]陳新謙,金有豫,湯光.新編藥物學[M].第18版,北京:人民衛生出版社,2018:114-124.
[5]李亮,李琦,許紹發,等.結核病治療學[M].北京:人民衛生出版社,2013:21.
[6]中國防癆協會.耐藥結核病化學治療指南(2015)[J].中國防癆雜志,2015,37(5):421-469.
[7]王麗.結核分枝桿菌對氟喹諾酮類藥物的耐藥性研究進展[J].中國執業藥師,2013,10(2):34-38.
[8]中國防癆協會.耐藥結核病化學治療指南(2019年簡版)[J].中國防癆雜志,2019,41(10):1025-1073.
[9] 范琳,唐神潔 . 莫西沙星治療結核病值得注意的問題 [J].中國實用內科雜志,2015,35(8):668,670.
[10] 范琳,肖和平 . 世界衛生組織發布的耐藥結核病指南帶來的思考與挑戰 [J]. 中華結核和呼吸雜志,2018,
41(1):3-5.
[11]Hong W,Chen L,XieJ.Molecular basis underlying Mycobac-terium tuberculosis D-cycloserineresistance.Is there a role for ubiquinone and meraquinone metabolic pathways?[J].Expert OpinTher Targets,2014,18(6):697-701.
[12] 陳雪融 . 抗結核藥物的研究進展 [J]. 華西藥學雜志,2016,31(6):668-670.
[13] 中華醫學會結核病學分會 . 中國耐多藥和利福平耐藥結核病治療專家共識(2019 年版)[J]. 中華結核和呼吸雜志,2019,42(10):733-749.
[14] 曾安津,范天瓊 . 含氯法齊明聯合方案治療耐多藥肺結核患者的臨床效果和安全性分析 [J]. 中國醫藥科學,2021,11(15):212-214,218.
[15]WHO consolidated guidelines on drug-resistant tuberculosis treatment.[J]. Geneva:World Health Organization,2019.
[16] 姚嵐,唐神結 . 淺談世界衛生組織耐多藥及利福平耐藥結核病治療藥物的新分組 [J]. 中華結核和呼吸雜志,2019,42(5):329-332.
(收稿日期:2021-05-21)

