阻塞性睡眠呼吸暫停綜合征病人就醫延遲原因的質性研究
李安玲,歐陽松云,杜金鑫,陳蘭蘭,王丹丹,趙春玲
阻塞性睡眠呼吸暫停綜合征(obstructive sleep apnea,OSA)是一種臨床常見的慢性睡眠呼吸障礙性疾病,其特征是在睡眠中反復發作的上呼吸道部分或完全塌陷,導致氣體交換急性紊亂和睡眠中反復覺醒。未經治療的OSA對健康的影響是多方面的,如不加以治療,會導致白天過度困倦、認知功能障礙、工作表現受損,交通意外、抑郁以及與健康相關的生活質量下降[1]。多項研究表明OSA與高血壓[2]、心腦血管疾病[3-4]、糖代謝異常[5]等多種疾病密切相關。盡管對這種疾病的發病機制和臨床后果的認識有了很大進展,但大多數受影響者仍未確診[6-7]。一項新的基于17項使用客觀測試方法的研究顯示,全球有近10億成年睡眠呼吸暫停病人[8]。早期識別和適當的治療可以改善神經系統和心血管疾病的后果[9],然而,睡眠呼吸暫停是隱匿的,病人往往不知道相關癥狀,通常是在癥狀加劇很長時間之后才會就醫,病人延遲就醫和不就醫是危害健康的重大問題。就醫延遲的概念最早起源于癌癥病人的就醫行為,將病人出現首發癥狀至首診于醫療機構時間≥3個月界定為就醫延遲[10],但目前研究者對不同疾病延遲就醫時間界定稍有不同[11-13]。由于睡眠呼吸暫停受病人睡眠環境改變、藥物、煙酒、體重變化等的影響,本研究將發現打鼾/夜間憋醒持續時間≥1年而未就醫者定義為就醫延遲進行調查分析。本研究旨在運用質性研究的方法對延遲就醫的OSA病人進行深度訪談,探討病人延遲就醫的特征、深入分析延遲就醫的原因,以期為提高病人就診率,及時控制疾病癥狀及相關并發癥提供參考。
1 對象與方法
1.1 研究對象 采用目的抽樣法選取2019年12月—2020年1月在鄭州市某三級甲等醫院呼吸睡眠科進行整夜多導睡眠監測的中、重度睡眠呼吸暫停病人為訪談對象。納入標準:符合阻塞性睡眠呼吸暫停綜合征的診斷標準;從病人/家屬發現打鼾/睡眠呼吸暫停≥1年;年齡18~79歲;病人精神正常,溝通交流能力正常;知情同意,愿意參加本研究。樣本量以受訪者的信息重復出現,不再出現新的主題為標準,本研究共選取13例病人進行訪談[14],研究對象的一般資料見表1。
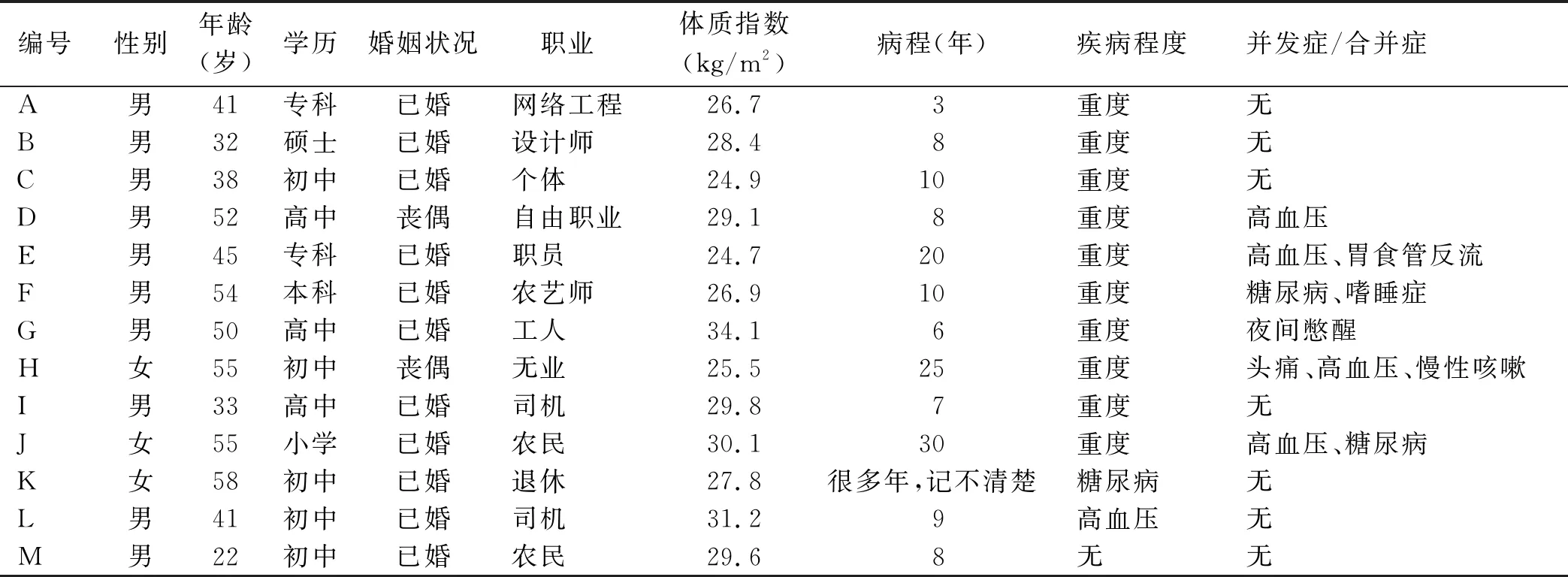
表1 研究對象的一般資料(n=13)
1.2 研究方法
1.2.1 確定訪談提綱 本研究采用現象學研究方法,通過半結構式訪談收集資料,深入了解OSA病人對疾病的認知、就醫延遲的原因等。根據研究目的查閱國內外相關文獻、經研究組成員討論初步擬定訪談提綱。正式應用訪談提綱前,選擇2例OSA病人進行預訪談,經睡眠醫學專家和睡眠技師討論修改后確定最終訪談提綱:您對OSA了解嗎?了解多少?您認為需要規范化的治療嗎?除了打呼嚕您還有其他不舒服嗎?這么長時間您采取過那些措施來改善癥狀?這次是什么原因促使您就診?為什么不早點來醫院檢查?請談談您就醫時的體驗,對疾病診療有什么建議?
1.2.2 資料收集方法 訪談地點為環境安靜的睡眠監測室。本研究全程由一人負責收集資料,采用半結構式深入訪談,允許家屬,特別是研究對象同室伴侶參與訪談。根據研究對象情況,選用本地方言或普通話進行。訪談前征得研究對象及家屬同意后對訪談過程進行全程記錄,包括全程錄音、記錄關鍵語言及非語言資料。訪談期間營造出輕松的氛圍,鼓勵研究對象表達真實想法,允許家屬對病人訪談內容進行補充,運用提問、傾聽、回應、追問、重復等訪談技巧,訪談時間控制在20~40 min。
1.2.3 資料整理分析方法 在訪談結束后24 h內將訪談內容轉錄為文字資料,并由課題組另一名成員對內容進行核對、補充,以保證轉錄內容的完整性及準確性。采用Colaizzi 7步分析法對訪談資料進行分析,具體步驟如下:①轉錄訪談資料;②歸納有重要意義的陳述;③對反復出現的有意義的觀點進行編碼;④匯集編碼后的觀點;⑤寫出詳細的描述;⑥辨別類似的觀點,升華主題概念;⑦返回研究對象處核實。
2 結果
2.1 主題1:對疾病認識不足,缺乏疾病相關知識
2.1.1 對疾病概念鮮有聽聞 訪談中發現鮮有病人就診前已知曉OSA相關概念。有6例病人對疾病完全不了解。D:“以前不知道這個病,不知道睡著了還能有問題。”E:“以前對這個病一點都不了解,更不清楚怎么治療了。”F:“壓根沒聽說過這個病。”H:“看病前我完全都不知道這個病,沒注意過。”I:“不知道有這個病,完全都不清楚。”J:“誰知道這個病啊,我幾十年了睡覺都是這樣,從來沒聽說過。”M:“我以前不知道這個病,我從小就胖,很早就打呼嚕了,爸媽也沒跟我說過有啥不正常。”
2.1.2 對疾病認識不足 在就診前一部分病人雖然意識到自己可能存在睡眠呼吸相關性疾病,但知之甚少,特別是在疾病的治療方面。A:“我知道這個病,有一定了解,但對治療方法不是很清楚。”B:“我通過網上信息對這個病有一定了解,但還不知道治療方法。以前覺得打呼嚕不影響工作和生活,所以不用治療。”C:“我以前知道這個病,但是不是很清楚,對治療方法一點都不知道。”G:“我知道這個病,但不知道具體的治療方法。”K:“我聽說過這個病,也知道自己可能是這個病,但不是很了解。”L:“我最近剛了解這個病,知道的很少。”
2.2 主題2:傳統觀念的影響 打鼾“對日常生活沒有影響”“打呼嚕就是睡得香”的傳統觀念仍然存在,并影響病人是否及時就醫。D:“打呼嚕不是太正常了嗎?很多人都打呼嚕,對生活又沒啥影響。”F:“人睡得沉都會打呼嚕吧,又不影響生活,沒有幾個人不打呼嚕。”J:“以前我認為打呼嚕是睡得香,就一直沒來看,直到我越來越胖,不能平躺,才發現不是那么回事。”M:“我從小就胖,很早就打呼嚕了,也沒影響生活,沒想到這也是病。”
2.3 主題3:忽視疾病相關癥狀與消極應對 多數病人由于對疾病知識不甚了解,忽視OSA相關癥狀,而未能盡早就醫,未采取積極有效的措施緩解癥狀。A:“我愛人說我呼嚕聲太大了,除了打呼嚕我還有白天犯困的現象,因為不知道啥原因,所以我也沒有采取過措施來緩解,抽煙喝酒的習慣也沒改。”B:“媳婦嫌我打呼嚕太大聲的時候,試過鍛煉減肥來減輕呼嚕聲,但是沒有成功,反而越來越胖,最后干脆放棄了。”E:“前段出現了幾次反酸,半夜有好幾次胃里的東西反上來,又酸又辣,非常難受。還有幾次夜里正睡著就憋醒了,像有人捂住了鼻子和嘴巴。我不知道該采取什么措施來緩解。這種事也不是經常發生。”F:“白天犯困,有時候坐著都能睡著,媳婦曾經讓我側著睡。L:“我是個貨車司機,打呼嚕很長時間了。以前抽煙、喝酒,后來白天困得厲害就把酒戒了,煙還是照樣抽,抽煙提神啊(笑聲)。”
2.4 主題4:監測條件要求與病人時間限制 目前,行多導睡眠監測需要住院進行診療,且沒有納入醫保報銷范圍,部分病人表示自己“沒時間住院”。B:“以前不來醫院,主要是沒時間,打呼嚕也沒影響到工作,所以就一拖再拖。”C:“平時太忙了,沒時間來大醫院檢查。如果能在家做監測就好了。”D:“這次主要是陪父親來復查(腫瘤性疾病),正好有時間來查看,監測完我還不能繼續接受治療,父親要出院,下次他來復查的時候我再陪著來,再做呼吸機治療(哈哈哈),主要是沒時間,再說這個病也不著急。”
2.5 主題5:基層醫療單位人員知識和設備限制 一般病人感覺身心不適,尋求醫療幫助時最初一般都傾向基層醫療機構,然而本研究顯示,基層醫療機構對于本病的診斷及認識程度還不足,人員知識和設備方面都相對欠缺。E:“基層醫院做不了這項檢查,所以我才來咱醫院。”F(兒子代述):“開始我們去縣醫院做過頭部CT等檢查,都沒查出來原因,咨詢了縣里好多大夫,都說不清楚,最后還是咨詢到耳鼻喉科的一個醫生,才知道有睡眠呼吸暫停這個病,我在網上查大醫院能做這個檢查,就帶他來了。”J:“我高血壓很多年了,也一直很胖,一直在社區醫院看病,他們從來沒說讓我檢查過睡眠啊。”
3 目前就診原因缺乏主動
3.1 嚴重的疾病并發癥促使就診 在訪談中發現嚴重的疾病并發癥或由疾病引起的意外為迫使病人就醫的部分客觀原因。E:“這次來檢查是因為前幾天我在其他醫院做胃鏡,麻醉完出事故了,搶救了十幾分鐘才過來,麻醉師詢問我病情后說我可能有睡眠呼吸暫停,還怪我為什么不把病情告訴他,我當時不知道打呼嚕還能引起麻醉意外。但是基層醫院做不了這項檢查,所以我才來咱醫院。”G:“這次來看病我覺得是不得不來了,前幾天睡覺時醒不過來了,把舌頭咬出血了才醒過來,我覺得這個問題嚴重了,就趕緊來看了。”L:“我最近開車犯困的厲害,有幾次都差點出事,控制不住要睡覺,覺得有些嚴重了。”
3.2 社會家庭支持系給予壓力促使就診 病人夜間打鼾往往不自知,家庭成員,特別是伴侶受其影響較大。A:“愛人覺得呼嚕聲太大,影響到她休息,強烈要求我來檢查。”B:“來就診主要是有了孩子后老是把孩子吵醒,愛人堅持讓我來醫院治療。”C:“來看病是我媳婦讓來的(苦笑),我真覺得沒啥事。”M:“我剛結婚,媳婦嫌棄我打呼嚕聲太大,逼著我來的。”
4 討論
4.1 糾正錯誤觀念,普及OSA基本知識 長期以來,打鼾一直被認為是正常現象,甚至錯誤地認為打呼嚕是幸福的標志[15]。睡眠醫學雖然在我國已有20余年的發展,但是本研究顯示病人對于這種疾病還存在很大誤解,未全面認識疾病臨床表現,普及疾病知識是提高病人及時就診率的前提。疾病基本知識的欠缺一方面是由于大眾對此種疾病的誤解,另一方面也與對睡眠醫學的投入和主流媒體的宣傳力度有關。加大疾病宣傳力度,強化OSA疾病概念及危害,才能轉變錯誤觀念,認識到疾病的不自知性。
4.2 加強大眾對OSA疾病健康后果的認識,促進病人主動就醫 本研究中大部分病人認為OSA疾病本身“沒有影響正常生活”,而未能選擇及時就醫,相當一部分病人就診原因為疾病的嚴重后果,OSA嚴重后果包括白天昏睡、表現力受損、晨起頭痛、情緒紊亂、神經行為障礙和全身不適。由于病人不了解OSA的危害,更未認識到高血壓、糖尿病、心律失常、冠心病、卒中等與OSA的密切關系,因而對疾病嚴重性缺乏判斷,導致不能及時就醫[16]。因此,幫助大眾認識OSA的嚴重后果是促進病人及早就醫的關鍵。
4.3 加強基層醫務人員對OSA的認知和警覺,充分發揮護士健康教育職能 目前,整夜PGS監測結果為診斷OSA的金標準,治療需要應用無創通氣技術,目前只在大、中城市部分醫院才能對本病進行規范的診斷和治療,然而OSA 并不是城市人群特有的疾病,在農村打鼾、呼吸暫停也很常見。基層醫療單位醫務人員的工作因不受專業分科的限制,對于OSA的診治既有優勢又有責任,應當成為防控OSA的一線人員。提高基層醫務人員對本病的認識和警覺性對提高本病的檢出率及病人的就診率至關重要[17]。美國睡眠醫學學會已提倡醫生詢問所有病人OSA的癥狀和體征[18],但本研究顯示,基層醫務人員對本病的診斷意識還不足,疾病相關知識相對欠缺,睡眠醫學專業內也為普及基層醫療衛生人員相關知識不斷努力,并制定了一系列基層規范指南和基層醫療機構OSA管理流程[19-20],加強基層醫療機構對睡眠醫學專業的投入,規范合理的睡眠醫學診療模式應當成為今后的發展方向。
4.4 發揮健康體檢在OSA防控中的作用 目前,OSA的診斷需要住院進行,本研究顯示相當一部分病人表示沒時間住院檢查,加之本病相關檢查及治療不在醫保報銷范圍,造成病人就醫延遲現象嚴重,就醫時病人一般都伴有較嚴重的臨床癥狀。目前,健康體檢是隱匿性疾病檢出的一種快速有效方式。隨著人們對健康的重視,健康體檢越來越普遍,但目前一般健康體檢中很少包含OSA的篩查項目。鑒于OSA對健康造成的影響[1-5],如果能夠將一些篩查工具,如睡眠評價量表[21-23]、家庭睡眠測試(HST)等[23-24]初篩方法納入到健康體檢的項目中,對及早發現OSA、促進病人盡早就醫、降低疾病帶來的危害有十分重大的意義。由于睡眠評價量表、家庭睡眠測試(HST)等初篩方法較低的成本且易用越來越受歡迎,在無法到睡眠試驗室進行研究的病人中,HST能夠較準確地識別中重度OSA,對不伴有充血性心力衰竭、慢性肺病或神經系統疾病等合并癥的病人來說可推薦使用[18]。
5 小結
OSA是一種較普遍的健康問題[25],在中國擁有高發病率的同時卻存在著極低的診斷率和治療率,未經治療的疾病對個人和社會的影響是巨大的,深入挖掘病人延遲就醫或不就醫的原因對提高疾病的診斷率和治療率至關重要。本研究采用質性研究方法,深入探究OSA病人就醫延遲原因及特征,提煉出對疾病認識不足與缺乏疾病相關知識,傳統觀念的影響,忽視疾病相關癥狀與消極應對,監測條件要求與病人時間限制,基層醫療單位人員知識和設備限制5個主題。建議糾正錯誤觀念,普及OSA基本知識,加強大眾對OSA健康后果的認識,促進病人主動就醫;加強基層醫務人員對OSA的認知和警覺,充分發揮護士健康教育職能,積極推動健康體檢在OSA防控中的作用,促進病人及時盡早就診。

