列線圖在骨腫瘤疾病的應用與研究進展
李文樂 胡朝暉 王永輝 高森 陳史勝 張文婷
隨著對循證醫學和精確醫學的重視,數據的價值越來越受到重視。如今大數據的獲取與信息的傳遞較以往有迅速的發展,個性化的醫療也成為可能[1]。臨床預測模型 (clinical prediction models,CPMs) 作為一種評估風險和獲益的工具,可以為臨床醫生和患者以及從事公共衛生事業的行政管理人員帶來更加直觀和理性的信息,其在骨腫瘤的預防和治療及相關研究上有著非常大的潛力[2]。利用 CPMs 指導臨床醫生做出治療決定,對患者的預后有利,因為 CPMs 可以將多變量信息合成為一個統一的分 析[3-4]。然而,先前的一項研究表明,雖然 CPMs 有很好的預測結果的能力,但是臨床醫生使用 CPMs 作為決策工具的頻率仍然很低[5]。在骨科腫瘤疾病的臨床工作中,醫生或者患者在進行醫療決策時,普遍是根據相關經驗或者上級醫生指示,如果有客觀的、科學的參考,會給骨科醫生在制訂醫療方案給予幫助和給患者帶來更大的療效上的 收益。
一、CPMs 的簡介
CPMs 是指用數學公式估計某一特定個體將來患某種疾病或某種結果的概率[2,6-8]。CPMs 可應用于多種的臨床場景:篩查高風險個體的無癥狀疾病,預測未來事件,如疾病或死亡,協助醫療決策和健康教育。CPMs 本質上是預測因子的數學公式的組合,為了便于臨床應用,研究者往往給不同等級的預測因子給出不同的數值,最終總分對應一定的發生概率,得分即概率表,使用者可以根據得分高低劃分高危人群,進行臨床干預。常見的預測因素包括社會人口學特征 (如年齡、性別、種族)、現病史、既往史、個人史、用藥史、體檢結果、影像學、電生理學、血樣尿檢、病理學檢查、疾病階段和特征、組織學[8]等。CPMs 并非適用于所有臨床問題的研究,回答疾病的診斷或預后相關問題是其最合適的,特別是基于預測因子的組合如何準確的估計患病或事件發生的概率[9]。CPMs 包括診斷模型和預后模型[6]。列線圖 (Nomogram) 是一種常見的表示形式。診斷模型主要研究基于當前癥狀、體征、病史和輔助檢查的臨床特點的疾病診斷概率。預后模型關注的是在當前健康狀況 (健康或疾病) 下,一定時期內一定的患病率、復發率、病死率、殘疾和并發癥的發生概率,這在隊列研究中經常看到,已在多種腫瘤疾病中構建并證明是有效的[10]。在 CPMs 中,最常見的結果是疾病、疾病復發、病死、殘疾和并發癥。
相對于其它科室的疾病,腫瘤疾病的診斷相對明確,擁有較多“金標準”,例如病理學的相關證據,因此預后模型的使用在骨科占據主流。在骨腫瘤的臨床治療中,以骨科腫瘤的預后相關研究、開發與驗證為主。
二、CPMs 在骨腫瘤的運用
1. 骨肉瘤:在骨科相關腫瘤、轉移瘤中 CPMs 也有相關研究。骨肉瘤是兒童青少年最常見的原發性骨惡性腫瘤,發病率為 4~5 / 百萬人[11-12]。骨肉瘤以惡性程度高、生長迅速、早起診斷困難、預后不佳為主要特點,病死率和致殘率居高不下,給患者和患者家庭及社會帶來了巨大負擔[13-14]。盡早識別出高風險的潛在骨肉瘤患者,有助于提高患者的預后。黃綱等[15]構建了骨肉瘤預后個體化預測模型 Nomogram (圖 1),該模型通過收集 10 年的骨肉瘤患者的相關數據,分析出了包含了 5 個獨立預后因子構建的預測模型,對比于傳統的 Enneking 分期和 AJCC 分期系統更直觀、準確,實現個體化的骨肉瘤患者預測。基于多因素的個體化的預測圖出現,除了提高預測精確度,每位患者可以計算出各自生存率,為院外防治以及隨訪監控提供重要信息。
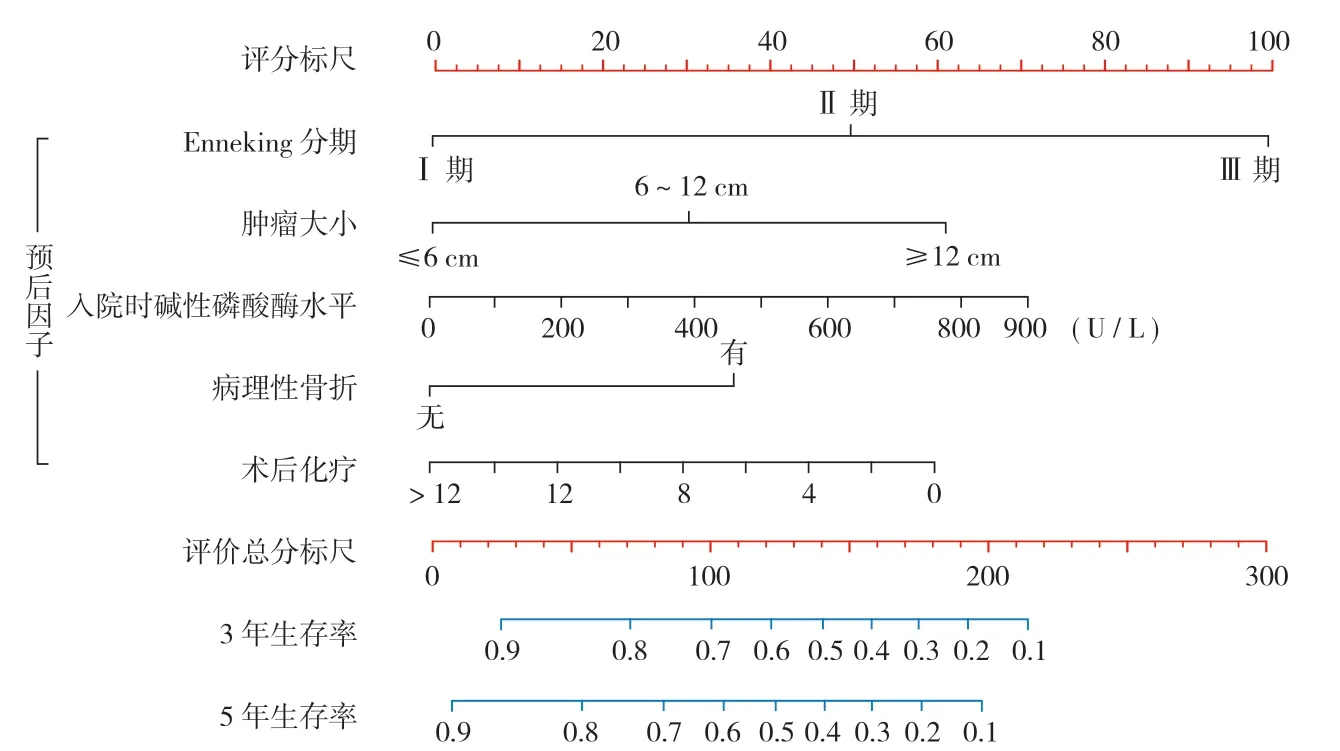
圖1 黃綱等建立的基于腫瘤分期、大小、治療等因素預測骨肉瘤患者總體生存率的 Nomogram。在使用時,將患者各變量在相應的軸上找到對應的點的分數,將各變量的分數求和,求和的結果在生存率軸上得分,便是相應時間的生存可能性Fig.1 Nomogram established by Huang, etc. to predict overall survival of patients with osteosarcoma based on tumor stage, size, treatment, and other factors. To sum the score of each variable on the corresponding axis to show the survival possibility of the corresponding time
隨著人們對骨肉瘤發病機制的認識越來越清楚,一些 miRNA 可以作為預后因素考慮[16-19]。有學者建立了基于 miR-203 和臨床病理特征預測的非轉移性骨肉瘤患者新輔助化療和手術后生存率的 Nomogram,其對于非轉移性骨肉瘤患者的預后有更準確的預測[20]。雖然多學科聯合治療的方法顯著提高了骨肉瘤的存活率,但腫瘤轉移的存在使骨肉瘤成為一種具有挑戰性的疾病,有相關研究發現伴有轉移的骨肉瘤存活率約為 20%[21]。因此,能盡早篩選出高風險的骨肉瘤轉移的患者有重大的臨床價值。有學者開發了術后預測 Enneking ⅡB 期四肢骨肉瘤轉移概率的 Nomogram,其具有高性能和通用性的術后 Nomogram 預測 Enneking ⅡB 期四肢骨肉瘤的轉移概率[22]。該 Nomogram 的開發將有助于骨肉瘤轉移風險的個體化評估。自從引入聯合全身化療以來,骨肉瘤患者的長期存活率顯著提高。不幸的是,盡管在過去的幾十年里進行了大量的臨床試驗,但患者的存活率并沒有顯著提高。骨肉瘤具有明顯的異質性臨床行為。高達 15% 的患者僅通過手術就可以治愈[23]。Kim 等[24]開發了預測 AJCC Ⅱ 期肢體骨肉瘤新輔助化療和確定性手術后 5 年轉移概率預后的 Nomogram,該圖可以進行個性化的風險評估,并可以作為風險適應治療的基礎。
有報告指出,骨肉瘤的患者近 90% 的病例在診斷為時被歸類為高級別骨肉瘤[25]。患者的 5 年整體生存率 45%~75%。雖然有眾多治療手段,包括諸如手術治療和輔助化療,有利于可能表現出較差生存期的患者,但并不是所有的骨肉瘤患者都能從這些治療中獲益[26-27]。目前研究發現,一些臨床因素,如年齡、腫瘤體積、分期、組織學亞型和病理骨折都與治療結果相關[28-29]。Wu 等[30]從預處理診斷的計算機斷層攝影圖像中提取放射學特征,利用每例患者的放射組學特征計算放射組學評分以反映生存概率,結合放射組學評分和臨床因素,建立預測骨肉瘤患者 5 年預期生存率的 Nomogram。該 Nomgram 結合放射組學特征和臨床因素,較以往的預測模型提高了預測精度,成為一個獨立組成部分。基于放射學的骨肉瘤早期生存預測 Nomogram,可以讓醫生為患者提供更合適的治療策略,可以安排合理的隨訪時間間隔,從而避免不必要的醫療資源和費用。
2. 軟骨肉瘤:軟骨肉瘤約占骨肉瘤的 20%,是一種常見的原發性惡性骨腫瘤,復發率較高[31-32]。然而,目前尚缺乏一種有效的方法評估盆腔 CS 術后是否會復發,從而影響臨床治療方案的制訂[33]。Yin 等[34]建立并驗證基于三維多參數 MRI 成像特征和臨床特征的臨床放射學 Nomogram (圖 2),估計盆腔 CS 的早期復發可能性。基于多序列聯合特征的放射組學模型是骨盆 CS 患者術前評估早期復發的有力工具,特別是在缺乏手術相關臨床資料的情況下。該研究有助于臨床醫師在術前對患者進行更好的分層,在臨床實踐中進行準確的個性化治療。對于這些復發風險較高的患者,可以開發更積極的治療方案,如一些放療和化療。

圖2 基于 3D 多參數 MRI 特征和臨床特征的預測骨盆軟骨肉瘤早期復發的 Nomogram。基于組合特征 + 臨床數據 (a) 和彌散加權成像 + 臨床數據 (d) 的 Nomogram。該 Nomogram 的使用方式與圖 1 相同。該模型同時將數據分為訓練組與驗證組,使用校準圖進行內部和外部檢驗更進一步增加了 Nomogram 的可靠性。校準曲線顯示在訓練集 (b,e) 和驗證集 (c,f) 中。兩者越靠近虛線,預測效果越好Fig.2 Nomogram to predict early recurrence of pelvic chondrosarcoma based on 3D multi-parameter MRI and clinical features. Nomogram was based on combined features and clinical data (a) diffuse-weighted imaging and clinical data (d). The Nomogram was used in the same way as that in Figure 1. The model divided the data into training and validation groups; calibration diagrams for internal and external validation were used to further increase the reliability. The calibration curve was shown in the training set (b, e) and the validation set (c, f). The closer they are to the dotted line, the better the prediction
3. 尤文氏肉瘤:尤文氏肉瘤是一種小圓形細胞高度惡性肉瘤。是兒童和青少年中第二常見的原發性惡性骨肉瘤。既往研究表明,年齡、腫瘤部位、腫瘤大小、手術方式、放療、化療等臨床相關預后因素和臨床特征已證明為尤文氏肉瘤患者的獨立預后因素[35-37]。然而,影響 ES 生存率的因素很多,沒有單一因素能夠準確預測尤文氏肉瘤患者的生存率。因此,建立預后預測模型,可以綜合所有重要的預后因素,準確預測尤文氏肉瘤患者的生存期。Zhou 等[38]通過 Cox 多因素分析,開發了包括年齡、種族、分期、腫瘤部位、腫瘤大小及化療等相關預測因子的生存預測模型 (圖 3、4)。該 Nomogram 的研究人員通過 X-tile 軟件,確定連續變量年齡和腫瘤大小的最佳臨界值,增加了 Nomogram 的預測能力。該 Nomogram 是區分和預測尤文氏肉瘤患者生存期的可靠工具,可以幫助患者更好地選擇醫學檢查,幫助腫瘤內科醫生和外科醫生優化治療方案,促進個體化的醫療方案進步。
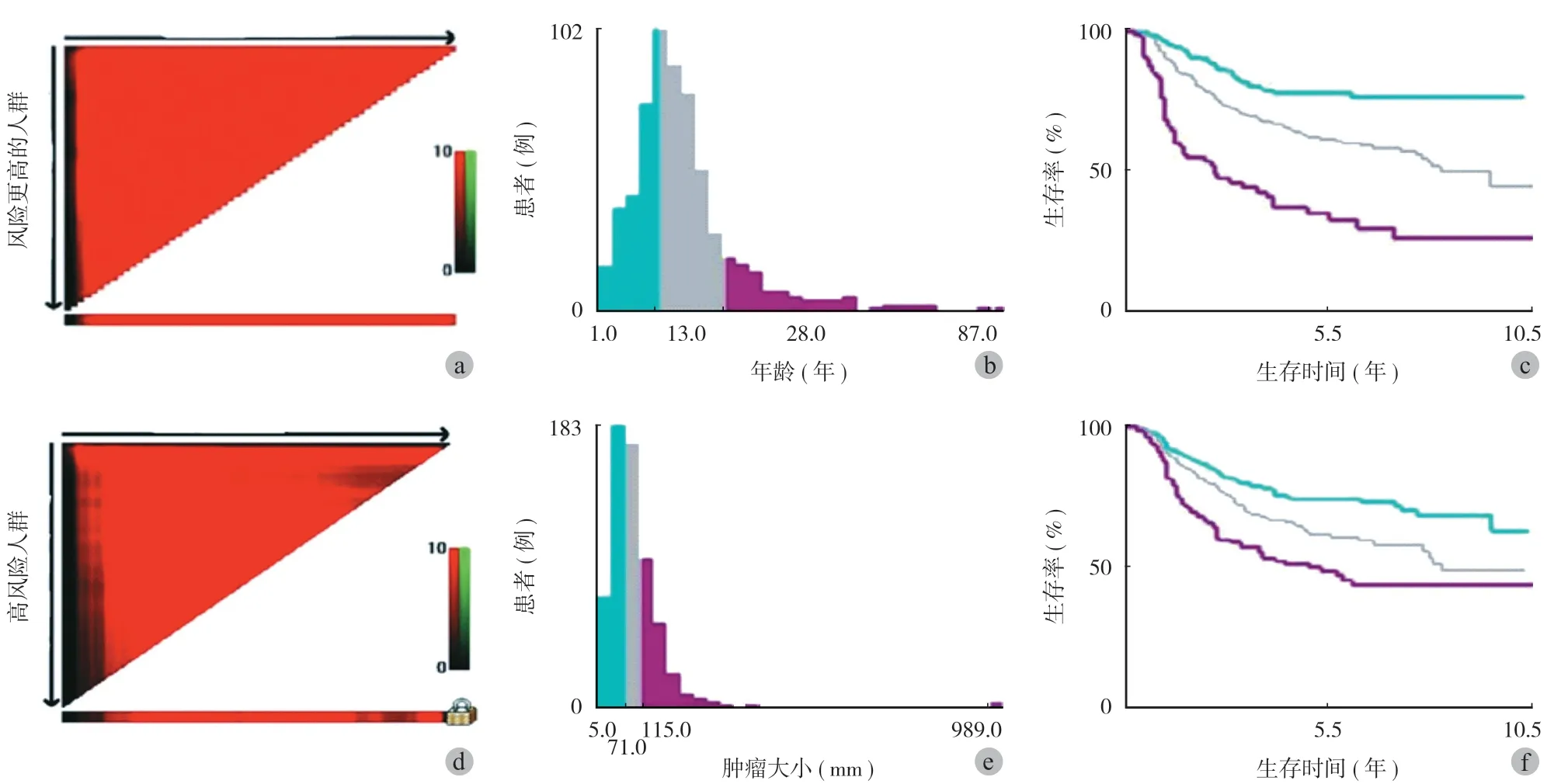
圖3 通過 X-tile 軟件,確定連續變量年齡和腫瘤大小的最佳臨界值,增加了 Nomogram 的預測能力。(a,d) 黑點表示已確定年齡和腫瘤大小的最佳臨界值。(b,e) 直方圖和 (c,f) Kaplan-Meier 是基于確定的臨界值構建的Fig.3 X-tile software to determine the optimal threshold of continuous variable age and tumor size, which increased the predictive power of Nomogram (Qiang Zhou, etc.). (a, d) The black dots represented the optimal threshold for determined age and tumor size. (b, e) Histograms and (c, f) Kaplan-Meier were constructed based on determined thresholds
4. 骨轉移:骨轉移是惡性腫瘤常見的并發癥,常見于乳腺癌、前列腺癌、肺癌、直腸癌、腎癌和甲狀腺 癌[39-41]。骨轉移引起的與骨相關的癥狀和表現,如疼痛、惡性高鈣血癥、病理性骨折、脊髓壓迫等,嚴重損害了患者的生活質量[42-43]。骨轉移明顯影響癌癥患者的生活質量,對骨轉移患者的全程管理在當前的臨床實踐中具有重要的意義[44-45]。如何預測骨轉移瘤的風險,篩選高危人群,提高患者預后成為關注焦點。有學者通過篩選相關因素,開發了基于腫瘤部位、組織學、分級、T 分期、N 分期、癌胚抗原 (CEA) 等的骨轉移風險預測模型和基于組織學、腫瘤分級、T 分期、N 分期、CEA、化療、手術、肝和肺轉移的骨轉移生存的預后模型[42],這兩個模型將幫助臨床醫生確定 BM 患者的治療決策和指導合理使用醫療資源。
三、CPMs 在骨腫瘤臨床應用與研究的展望
綜上所述,近年來預測模型的研究在幫助骨科醫生與患者選擇治療方式起到積極的作用,并能有效地減輕醫療花費。筆者在臨床中也遇見許多相關問題,在與患者溝通時,因患者的學歷背景等諸多因素,患者往往無法理解的治療方案選擇原因,Nomogram 的可視化圖在此有重大的臨床價值。

圖4 預測尤文氏肉瘤患者的 3 年和 5 年總生存期 (a) 和癌癥特異性 (b) 生存期Fig.4 To predicts 3-year and 5-year overall survival (a) and cancer-specific survival (b) in patients with Ewing’s sarcoma
臨床模型應該準確地預測具體的事件,并且相對簡單和易于使用。如果預測模型對未來事件的發生提供了不準確的估計,就會誤導醫護人員對患者治療選擇困難和醫療資源的管理不足。另一方面,如果一個模型具有很高的可預測性,但難以應用 (例如,計算復雜或不熟悉的問題、項目或單位)、耗時、昂貴或相關性較低 (例如,上述部分模型基于美國的數據庫簡歷),它將不會被普遍使用。因此,在可預測性和簡單性之間取得平衡是一個好的 CPMs 的關鍵。
CPMs 需要不斷更新與驗證的,但很少有預測性能進行外部驗證。由于模型開發是復雜的,咨詢統計學專家可以提高精確預測模型研究的有效性和質量。在開發模型之后,在將模型應用于實際的之前,應該使用多個外部數據集進行有力的驗證,并向相關方進行有效的傳播[46]。
目前,上述骨腫瘤 CPMs 的研究有一定的局限性, (1) 數據來源均為單中心,并沒有多中心的研究報告,在臨床應用前應該進行多來源的數據外部驗證;(2) 其數據多數來源于 SEER (the surveillance,epidemiology,and end results) 數據庫[47]。該數據庫由美國國家癌癥研究所支持,17 個基于人群的癌癥登記收集發病率和存活率數據,約占美國人口的 26%,但是該數據庫并未收集較多關于癌癥的詳細治療方式及復發情況,并且人種構成與中國差異非常大,在國內無法直接使用。開發多中心外部驗證并且及時更新模型,其需要多個地區多個醫院配合才能真正發揮預測模型的價值。

