國內41例5-羥色胺綜合征文獻報告回顧性分析研究
吳 軍, 尹長森, 湯其強
5-羥色胺綜合征又名血清素綜合征(serotonin syndrome,SS),是指由藥物或藥物相互作用引起的5-羥色胺在體內蓄積,導致中樞和外周神經(jīng)系統(tǒng)相關癥狀的一種藥物反應綜合征,Stembach在1991年對該綜合征進行總結,并提出了相應的診斷標準,國外曾對該綜合征多次總結研究,一項2009年-2013年美國退伍軍人回顧性隊列研究顯示,暴露于5-羥色胺類藥物的患者SS發(fā)病率為0.23%(總體0.07%)[1]。國內近年來亦有間斷的病例報告,但缺乏系統(tǒng)的匯總研究分析。近年來臨床上選擇性5-羥色胺再攝取抑制劑(SSRI)、5-HT及NE再攝取抑制劑(SNRI)等抗焦慮抑郁藥物在內的精神類藥物應用明顯增加,5-羥色胺綜合征的發(fā)生風險增加,5-羥色胺綜合征可導致嚴重不良后果,故提高臨床醫(yī)生尤其是綜合醫(yī)院的醫(yī)生對該綜合征的進一步認知是非常必要的。本文擬對國內報道的5-羥色胺綜合征個案報告進行匯總分析,提煉發(fā)病特點,以期加深認識。
1 資料與方法
1.1 診斷標準 本文對5-羥色胺綜合征的診斷參照Dunkly 2003年提出的診斷標準[2]:5 w內服用過5-HT能藥物,出現(xiàn)以下任何一條癥狀:(1)震顫、反射亢進;(2)自發(fā)陣攣;(3)肌肉僵直,體溫>38 ℃,眼震或誘導陣攣;(4)眼震、激惹或出汗;(5)誘導陣攣,易激惹或出汗。同時排除其他疾病原因引起的癥狀。
1.2 檢索方法 以“5-羥色胺綜合征”“血清素綜合征”“serotonin syndrome”“SS”為題名檢索中國期刊全文數(shù)據(jù)庫(CNKI)、維普數(shù)據(jù)庫和萬方數(shù)據(jù)庫,時間范圍為建庫以來至2019年10月份,由國內醫(yī)療單位發(fā)表,剔除不同數(shù)據(jù)庫重復收錄的,共檢索出相關病案報告文獻41篇,對照診斷標準,剔除臨床資料不全或診斷難以成立的文獻3篇,入選文獻38篇,共計病例41 例,分別由任冬冬、葉指南、孟媛媛等作者報告發(fā)表[3,4]。對患者性別、年齡、原患疾病、合并疾病、懷疑藥物、藥物以外的誘發(fā)因素、5-羥色胺(5-HT)能藥物種類、用藥至SS發(fā)生時間、是否增量過程中發(fā)生、是否換藥過程發(fā)生、合用的相關藥物、SS癥狀表現(xiàn)、治療措施、臨床轉歸、轉歸時間等進行分類統(tǒng)計分析。其中SS癥狀又具體按有無前兆癥狀(惡心、乏力、坐立不安、腹瀉等)、意識障礙、譫妄或激越、多汗大汗、震顫、肌強直或肌陣攣、發(fā)熱、血壓或心率升高8各方面進行分類統(tǒng)計。
2 結 果
2.1 一般情況 41例病例報道一般情況(見表1),患者平均年齡(48.6±20.7)歲。從用相關藥物至癥狀出現(xiàn)的發(fā)病時間長短不一,最短1 h,最長的1例長達18 m,中位數(shù)為5 d。
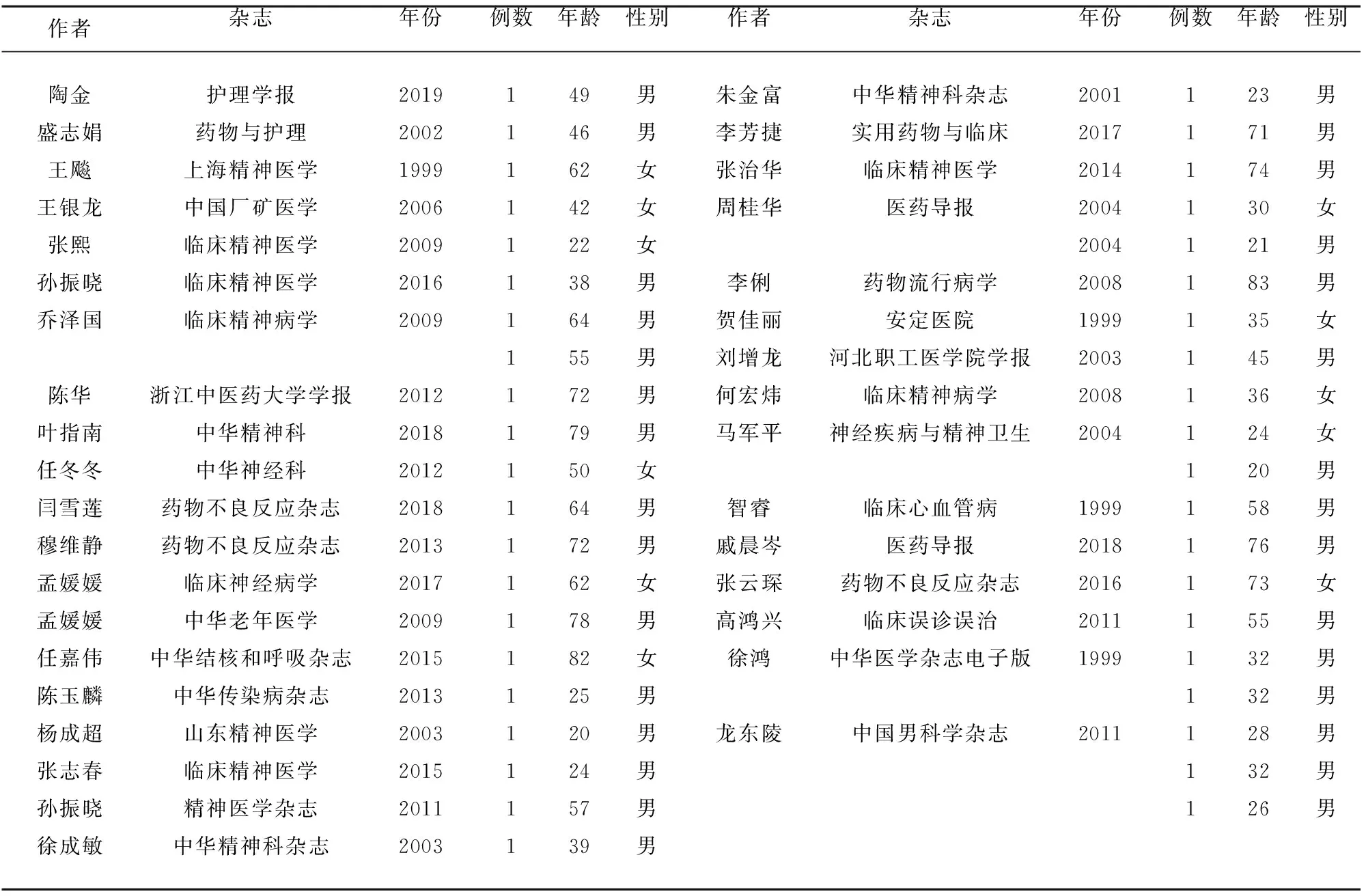
表1 41例SS病例報道一般資料一覽表
2.2 用藥情況 41例患者中有10例(24.4%)有使用帕羅西汀(其中6例為聯(lián)合用藥),8例(19.5%)有使用氟西汀(其中6例為聯(lián)合用藥),7例(17.1%)有使用舍曲林(其中5例聯(lián)合用藥),6例(14.6%)有使用氯米帕明,5例(12.2%)使用曲唑酮(均為聯(lián)合用藥),4例有使用文拉法辛(其中2例為聯(lián)合用藥),3例(7.3%)使用阿米替林(均為聯(lián)合用藥),3例(7.3%)使用黛力新(均為聯(lián)合用藥),3例7.3%使用西酞普蘭(2例為聯(lián)合用藥),2例(4.9%)使用利奈唑胺(1例聯(lián)合用藥),2例(4.9%)使用曲馬多(1例聯(lián)合用藥),米氮平1例(聯(lián)合用藥),芬太尼貼劑1例。
5-HT能藥物用藥方面,1例患者應用3種5-HT能藥物,17例患者應用兩種5-HT能藥物,21例患者僅應用一種5-HT能藥物,2例患者應用的為非傳統(tǒng)5-HT能藥物(利奈唑胺和芬太尼)。
進一步分析,17例(41.5%)患者是在5-HT能藥物增量過程中出現(xiàn)癥狀,12例(29.3%)患者是在增加5-HT能類藥物過程中出現(xiàn)癥狀。26例(63.4%)患者存在一種可能影響5-HT能藥物的合并用藥,3例(7.3%)存在兩種及以上的可能影響5-HT能藥物的合并用藥,最常見的相關合并用藥是碳酸鋰(6/30),其次為氯硝西泮(3/30)和阿普唑侖片(3/30),非典型抗精神病藥物(氯氮平、奧氮平、喹硫平、舒必利等)共5例,苯二氮卓類7例,中藥2例(大黃1例,疏肝解郁膠囊1例),其他可能藥物包括羥考酮、丙戊酸鈉、司來吉蘭、普拉克索、異煙肼、氟康唑、甲狀腺素片、胃復安片等。
2.3 癥狀表現(xiàn)特點 5-羥色胺綜合征的表現(xiàn)呈現(xiàn)多樣化的特點,本文對相關癥狀進行總結(見圖1)。前兆癥狀指在5-羥色胺綜合征診斷標準中的癥狀出現(xiàn)之前的一些相對較輕的先兆性癥狀,包括惡心、乏力、坐立不安或腹瀉等,結果顯示41.5%病例有先兆癥狀出現(xiàn)。
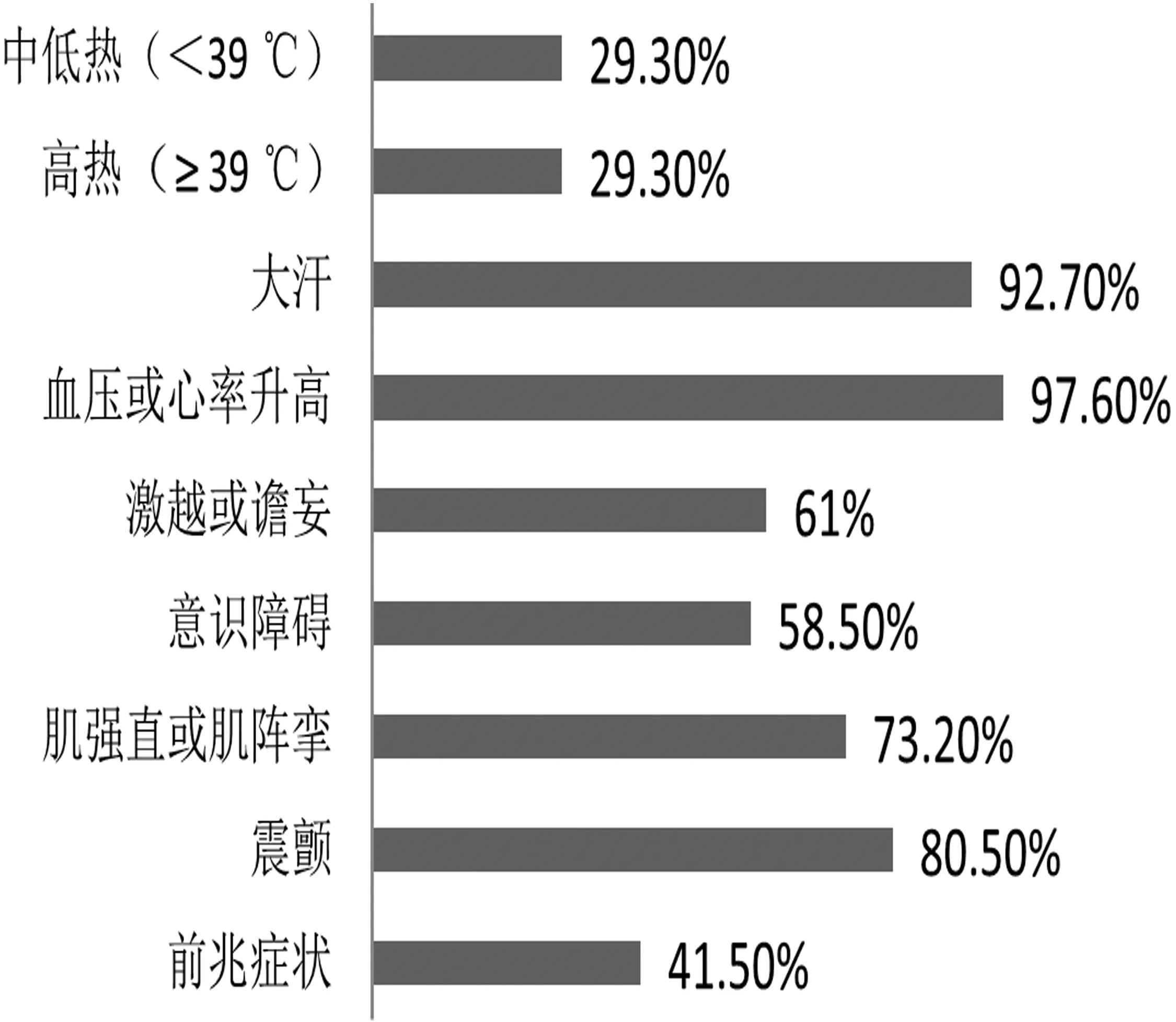
圖1 41例患者SS相關癥狀發(fā)生率
值得注意的是3例發(fā)生了橫紋肌損傷,2例患者發(fā)生快速房顫發(fā)作(1例舍曲林+曲唑酮,1例舍曲林+利奈唑胺),2例患者在綜合征出現(xiàn)后發(fā)生呼吸心跳驟停(1例文拉法辛,1例文拉法辛+阿米替林),1例心肺復蘇成功,1例死亡。
2.4 治療及恢復轉歸情況 41例患者中,40例SS相關癥狀緩解,1例呼吸心跳驟停死亡。40例緩解的患者平均恢復時間為(3.60±3.19) d,最短1 d,最長18 d。死亡的患者因未能完成尸檢,故不能確定死亡原因是否與5-羥色胺綜合征直接相關。處理措施上均采取了停藥補液等對癥支持措施,9例患者使用了賽庚啶,9例應用了氯硝西泮等苯二氮卓類藥物。
3 討 論
3.1 5-羥色胺綜合征的發(fā)病機制 5-羥色胺綜合征的發(fā)生機制目前認為是由于藥物等作用導致中樞或外周神經(jīng)突觸間隙內5-羥色胺神經(jīng)遞質濃度過度濃聚,不同類型的5-羥色胺受體分布于腦中不同類型的神經(jīng)元上,重要的受體包括5-HT1A受體、5-HT2A受體和5-HT2C受體,其他還有如5-HT3、5-HT4、5HT5等,前期研究認為SS產(chǎn)生機制上可能主要與5-HT2A受體相關。5-HT2A受體存在于大腦皮質、下丘腦、胃腸道、血管和支氣管平滑肌等部位[5],契合SS多樣化癥狀。
基因遺傳學層面上,發(fā)現(xiàn)SS的發(fā)生可能與5-HT2A受體T102C位點多態(tài)性、CYP多態(tài)性有關,某些T102C位點多態(tài)性個體更易發(fā)生SS[6,7]。另有研究報告CYP2D6等位基因多態(tài)性個體在服用帕羅西汀發(fā)生SS[8]。
5-羥色胺綜合征并非都是在超劑量使用5-羥色胺能藥物時出現(xiàn),以上文獻分析及國外研究均顯示相當部分患者在單藥常規(guī)劑量使用時發(fā)病,推測與個體敏感性以及合并用藥的因素有關。血液中血清素水平與發(fā)生SS綜合征無直接關聯(lián),檢測血液血清素對于SS綜合征的診斷并無明確價值。
3.2 診斷進展 SS的診斷基礎包括精神狀態(tài)改變、自主神經(jīng)活動亢進和神經(jīng)肌肉異常,SS的診斷至今經(jīng)歷了3個較為公認的診斷標準,先后是1993年的Sternbach標準,2001年的Radomski標準[9]和2003年Dunkly提出的Hunter標準,因SS的診斷幾乎完全依賴臨床癥狀及用藥史診斷,缺乏特征性的實驗室指標,而其臨床表現(xiàn)又多樣化,故暫時難有十分完美的診斷標準,上述3個標準各有優(yōu)缺點,Hunter標準表現(xiàn)出相對較好的靈敏度與特異性,可優(yōu)先推薦[10,11]。
3.3 臨床特征 早期的研究認為SS一般在調整藥物或過量服藥后短時間內起病,大概60%的患者起病時間在6 h內[12],但近年來有研究提出不同意見,對236例患者的回顧性分析中發(fā)現(xiàn)僅有27.5%發(fā)生6 h內,44.5%的患者發(fā)生在24 h后,進一步亞組分析發(fā)現(xiàn),快速或過量服藥的組中多達50.2%發(fā)生在6 h內,而非快速加量或過量組僅有11.8%發(fā)生在6 h內,60.4%發(fā)生在24 h后[11]。產(chǎn)生差別可能與前者研究包含的病例以服藥過量患者為主有關。本文統(tǒng)計患者從最初用藥至發(fā)病的時間長短不一,多數(shù)在5 d內發(fā)病,考慮與5-羥色胺遞質濃度聚集需要一定時間有關,少數(shù)病例用藥初期無特殊,超過1個月以上發(fā)病,經(jīng)分析與疊加藥物、合并感染、腹瀉等誘發(fā)因素有關,這些因素可能誘導突觸間歇內5-羥色胺遞質濃度進一步升高,導致SS綜合征發(fā)生。
根據(jù)Hunter標準,SS的癥狀表現(xiàn)分為精神狀態(tài)改變、自主神經(jīng)活動亢進和神經(jīng)肌肉異常3個方面。本文分析結果顯示大量出汗、血壓心率升高、發(fā)熱等自主神經(jīng)活動亢進是最常見的癥狀,其次是震顫、肌陣攣或強直等神經(jīng)肌肉的異常表現(xiàn),而譫妄、激越或意識內容變化等精神異常則相對較少,這有助于與惡性綜合征、抗膽堿能綜合征鑒別。值得注意的是,本文總結發(fā)現(xiàn)SS患者在出現(xiàn)典型的SS癥狀之前有41.5%出現(xiàn)惡心、乏力、坐立不安或腹瀉等先兆癥狀,既往研究較少有提及先兆癥狀,對先兆癥狀的重視或可早發(fā)現(xiàn)早干預,降低嚴重后果的風險。
橫紋肌損害或心血管并發(fā)癥往往提示為重度SS,目前機制尚不明確,橫紋肌損害以肌酶升高為表現(xiàn),嚴重可出現(xiàn)腎衰竭。心血管并發(fā)癥相對多見如房顫發(fā)作、室上速發(fā)作,嚴重的心源性猝死可能是極度心動過速誘發(fā)惡性心律失常,本身可能存在心臟基礎疾患。
可導致SS的藥物除了常用的抗抑郁劑如SSRI、SNRI類等以外,其他可能誘發(fā)SS的藥物包括鎮(zhèn)痛藥如曲馬多、芬太尼、利奈唑胺等,偏頭痛藥物曲坦類國外亦有報告有誘發(fā)SS可能,但目前未有定論。單胺氧化酶抑制劑司來吉蘭、呋喃唑酮、異煙肼等在與5-HT能藥物合用時增加SS風險,上述文獻分析發(fā)現(xiàn)有部分病例初期單用抗抑郁劑無反應,后期合用單胺氧化酶抑制劑類藥物時發(fā)生SS,故應促使臨床醫(yī)生及藥劑師提高警惕,降低此類不良風險。文獻分析發(fā)現(xiàn)米氮平相對較少發(fā)生SS,有研究佐證原因為米氮平僅通過5-HT1A受體途徑增強血清素,而阻斷5-HT2和5-HT3受體[13]。
3.4 治療進展 對于SS的治療分為對因及對癥治療,對因治療包括停用相關藥物,使用5-HT2A受體拮抗劑如賽庚啶或酮替芬,已有研究證明,SS綜合征特別是嚴重病例,可以通過冰水噴霧、降溫毯和許多其他外部降溫措施來緩解,有學者通過大鼠模型,驗證了外部降溫措施通過降低5-HT(2A)受體對過量5-HT的反應性,減輕SS癥狀的假設[14]。故在伴有高熱的SS患者采取有效的降溫措施非常重要,包括物理及藥物降溫、補液等,是否可進一步采取亞低溫治療目前尚無臨床證據(jù),尚需進一步研究闡明。
4 結 論
由于SS表現(xiàn)多樣化,診斷標準仍存在一定程度的局限性,在臨床實踐中容易被漏診,目前對其機制的研究比較有限,許多研究數(shù)據(jù)來自動物模型和個案報告的病例描述,仍需進一步探索精準的診斷手段。在預防方面,T102C位點多態(tài)性等高危基因的檢測或可為使用SSRI類等5-羥色胺能藥物時降低SS風險提供幫助。
短篇與個案報告

