基層醫院首診急性ST段抬高型心肌梗死患者再灌注治療方式和轉運時機對預后的影響*
鄧媛, 李偉, 謝登海, 何凌宇, 熊國寶, 段宗剛, 熊信林, 張磊, 王清騰, 周海燕
(1.貴州醫科大學附屬醫院 心內科, 貴州 貴陽 550004; 2.貴州醫科大學 研究生院, 貴州 貴陽 550004; 3.貴州醫科大學附屬醫院 臨床醫學研究中心, 貴州 貴陽 550004)
急性ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)發病急,死亡率高,是目前威脅人類健康的主要疾病之一[1],2002—2017年我國急性心肌梗死的死亡率總體呈上升趨勢,且2013年農村地區超過城市平均水平[2]。早期實施有效的再灌注治療,開通梗死相關動脈,可挽救瀕臨死亡的心肌、縮小梗死面積及降低死亡率,從而獲得更好的臨床預后[3]。目前經皮冠狀動脈介入(percutaneous coronary intervention,PCI)是首選的再灌注策略,但是由于地理位置、醫療條件及資源分布不均等因素限制,并非所有STEMI患者可直接就診于具備PCI醫院,國內外相關治療指南推薦,STEMI患者若首診于非PCI醫院,應判斷首次醫療接觸時間(first medical contact,FMC)至轉運行PCI的時間,若時長<120 min,應轉運至PCI醫院行直接PCI治療;若時長>120 min,應于基層醫院行靜脈溶栓治療,并在溶栓后3~24 h盡早轉運至PCI醫院行急診PCI治療[1,3]。轉診醫院入門到出門時間(door-in to door-out,DIDO)是指STEMI患者從到達非PCI能力的轉診醫院到離開的時間[4]。為了評估首診醫院轉診STEMI患者的及時性,美國心臟病學學會和美國心臟協會(American College of Cardiology and American Heart Association,ACC/AHC)建議,DIDO目標為30 min[5],但達標者較少[6-7]。國外有研究認為DIDO與總缺血時間呈正相關,DIDO的延遲與更高的住院死亡率有關[8]。目前對提升STEMI救治水平更多聚焦在PCI醫院的救治優化方面,然而我國偏遠地區多數STEMI患者首診于非PCI醫院。因此,為進一步優化STEMI患者的救治流程,不僅需關注PCI醫院,更需要加強對基層醫院的救治優化,本研究旨在探討首診于基層醫院的STEMI患者再灌注治療方式以及DIDO長短對預后的影響。
1 對象與方法
1.1 研究對象
選取2017年1月—2020年6月首診于基層網絡醫院、明確診斷為STEMI后直接或溶栓后轉運至醫院行急診PCI術的患者,納入標準:(1)胸痛癥狀持續時間超過30 min且低于12 h;(2)心電圖有2個及以上相鄰導聯出現ST段的抬高(胸前導聯≥0.2 mV、肢體導聯≥0.1 mV)或新發現的左束支傳導阻滯;(3)心肌損傷標志物[以肌鈣蛋白T(troponin T,cTnT)為主]證實明確診斷為急性ST段抬高型心肌梗死(診斷符合我國《2019急性ST段抬高型心肌梗死診斷和治療指南》[1]);(4)有完整冠狀動脈造影(coronarography,CAG)和PCI記錄者;(5)患者和家屬接受電話隨訪。排除標準:(1)合并惡性腫瘤、嚴重血管疾病、嚴重肝腎功能疾病及感染等患者;(2)不適合或因自身原因拒絕行再灌注治療的患者;(3)要求非醫囑離院的患者;(4)失訪。共納入患者430例,根據是否在基層醫院進行靜脈溶栓治療分為溶栓后轉運PCI組(n=84),直接轉運PCI組(n=346),其中直接轉運PCI組按DIDO進一步分為DIDO≤30 min組(n=112)和DIDO>30 min組(n=234)。各組患者一般臨床資料見表1。
1.2 研究方法
1.2.1資料收集 通過查閱電子病歷資料收集所有患者基線資料,包括一般資料[患者的性別、年齡、吸煙史、體質量指數(body mass index,BMI)、既往病史(高血壓、糖尿病、血脂異常、腦血管意外及血運重建)]、就診相關時間節點[首診醫院DIDO、入門-球囊擴張時間(door-to-balloon,D2B)、首次醫療接觸-球囊擴張時間(first medical contact-to-ballon,FMC2B)]、入院時情況[心率、收縮壓、心功能分級(Killip分級)]、實驗室指標[血肌酐、cTnT峰值、肌酸激酶同工酶(creatine kinase isoenzyme,CK-MB)峰值、腦利鈉肽前體(type B natriuretic peptide,BNP)峰值]、介入治療資料[病變血管支數、罪犯血管部位、支架數、支架總長度、PCI術后及術后冠狀動脈血流分級(thrombolysis in myocardial infarction,TIMI)]。
1.2.2臨床隨訪 所有患者通過電話聯系和門診復診隨訪6個月,收集患者出院后是否規律服用藥物和6個月內主要心血管不良事件(major adverse cardiovascular events,MACE;包括全因死亡、心力衰竭、惡性心律失常、心源性休克及非致死性心肌梗死)的發生情況。
1.3 統計學分析
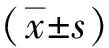
2 結果
2.1 一般資料
結果顯示,直接轉運PCI組STEMI患者cTnT峰值較溶栓后轉運組降低,差異有統計學意義(P<0.05);DIDO≤30 min組STEMI患者cTnT和BNP峰值較DIDO>30 min組低,差異有統計學意義(P<0.05)。見表1。

表1 各組STEMI患者的一般資料Tab.1 General data of STEMI patients in each group
2.2 直接轉運PCI組患者的介入治療時間
結果顯示,DIDO≤30 min組患者FMC2B較DIDO>30 min組短,差異有統計學意義(P<0.05);D2B差異無統計學意義(P>0.05)。見表2。

表2 直接轉運PCI組患者的救治時間點[M (P25,P75)]Tab.2 Treatment time node of patients in the direct transfer PCI group[M (P25,P75)]
2.3 介入資料
介入資料比較結果顯示,直接轉運PCI組患者術前TIMI血流0級的比例較溶栓后轉運PCI組高,差異有統計學意義(P<0.05);DIDO≤30 min組和DIDO>30 min組患者在介入手術資料比較,差異無統計學意義(P>0.05)。見表3。

表3 各組STEMI患者的介入手術資料Tab.3 Interventional operation of STEMI patients in each group
2.4 MACE的發生情況
結果顯示:直接轉運PCI組和溶栓后轉運PCI組患者6個月內MACE發生率比較,差異無統計學意義(P>0.05);DIDO≤30min組患者6個月內全因死亡率較DIDO>30 min組低,差異有統計學意義(P<0.05)。見表4。

表4 各組STEMI患者MACE事件的發生情況[n(%)]Tab.4 The occurrence of MACE events among STEMI patients of each group[n(%)]
3 討論
目前我國冠心病的發病率逐年升高并有年輕化的趨勢,隨著STEMI救治水平的逐漸提升,患者的臨床預后得到一定改善,然而死亡率卻無明顯下降,主要原因考慮患者發病后的就診延誤以及就診后的相關延遲延長了總缺血時間,錯過了最佳的再灌注治療時期[9-10]。
研究顯示PCI術前TIMI血流3級患者的左心室射血分數較TIMI血流0~2級者高,其院內死亡率更低[11],因此在SETMI患者救治中及時開通梗死血管、恢復TIMI3級血流可降低死亡率。本研究中直接轉運PCI組患者術后TIMI血流3級無差異,術前TIMI血流0級的比例>溶栓后轉運PCI組,考慮及時有效的溶栓治療能獲得更好的術前TIMI血流分級,因此,在非PCI醫院盡快溶栓可在一定程度上縮短STEMI患者的心肌再灌注時間。
研究表明,肌鈣蛋白存在于心肌細胞中,當心肌損傷和細胞壞死時,釋放到血液中,其敏感度及特異度較高,其峰值能夠反應心肌壞死的程度,對急性心肌梗死患者的死亡率有一定的預測價值[12-13]。BNP是心室分泌的神經肽,在急性心肌梗死早期,梗死部位的心肌缺血及心室舒縮功能下降,引起BNP釋放,BNP水平可反應梗死面積、心室負荷及左心室功能障礙程度[14]。本研究中直接轉運組患者cTnT峰值較溶栓后轉運組低,考慮可能與溶栓后缺血再灌注,一過性加重了心肌損傷相關。與DIDO>30 min組相比,DIDO≤30 min患者cTnT峰值和BNP峰值更低,考慮DIDO越長,患者心肌壞死程度更重,心功能越差。
有報道指出,STEMI患者在發病后先予藥物溶栓治療,然后早期(3~24 h內)行PCI治療,其療效及安全性與直接PCI相當,且溶栓后PCI甚至可以獲得更佳的心肌和心外膜再灌注水平,也增加了后續介入治療的時間窗[15]。國內研究也發現與直接轉運PCI相比,STEMI患者應用溶栓后行轉運PCI有利于早期開通梗死血管、提高介入治療效果、獲得優異的心肌灌注水平,從而可進一步改善預后且安全性相當[16-17]。本研究結果表明,與直接轉運組相比,溶栓后轉運行PCI可獲得較好的術前TIMI血流分級和相當的術后TIMI血流分級,且不增加6個月內MACE事件的發生率。因此,對于STEMI患者首診于非PCI基層醫院,且推斷轉運時間過長,溶栓后轉運PCI的模式是可行且有效的。
STEMI的預后十分依賴于救治效率,D2B是目前STEMI患者救治流程的一個主要關注時間節點,是評估STEMI患者救治水平的重要參數,也是胸痛中心建設的一項重要質控指標[18]。國外多項研究指出,在STEMI患者中D2B延遲與患者的死亡率和生存效益相關[19-21]。本研究中DIDO≤30 min組和DIDO>30 min組患者的D2B差異無統計學意義(P>0.05),考慮D2B體現的是PCI醫院STEMI的救治效率,可認為與轉診醫院DIDO無明顯相關性;FMC2B是總缺血時間的重要部分,為提高救治效率,我國通過建立區域協同救治網絡和規范化胸痛中心等方式盡可能縮短FMC2B以減少救治延誤,尚珊珊等[22]、張旭霞等[23]研究也證實在胸痛中心的推進下可有效縮短FMC2B,減少住院期間主要并發癥和改善患者預后。本研究結果也表明,DIDO≤30 min組患者FMC2B低于DIDO>30 min組,提示縮短DIDO可有效減少患者的FMC2B,從而縮短總缺血時間。因此,對DIDO較長的基層醫院仍需推進胸痛中心模式的建立及優化,加強首診醫生的培訓,從而縮短DIDO,進一步縮短STEMI患者心肌再灌注時間。
已有研究顯示,心肌總缺血時間與患者的死亡率呈強相關,縮短總缺血時間,STEMI患者可得到顯著的獲益[24],其中FMC2B的減少與更好的生存相關,死亡率和嚴重左心室功能障礙隨FMC2B時間增加而增加[25-26]。目前STEMI救治優化大多數研究主要聚焦于D2B,但縮短D2B僅減少了PCI醫院的院內延遲,若患者在到達PCI醫院前已于基層醫院延誤過多時間,即使D2B達標,亦沒有明顯降低總缺血時間,從而達到預期的效果[27]。因此,DIDO即到達PCI醫院前于基層醫院停留的時間對患者的預后也有著一定的影響,在本研究中,DIDO≤30 min組患者6個月內全因死亡率低于DIDO>30 min組,其可能是因為隨著DIDO的縮短,通過減少FMC2B可縮短心肌總缺血時間,從而使患者獲得更好的短期預后。
綜上所述,在不具備PCI能力的基層醫院接診STEMI患者時,若推斷患者直接轉運行PCI治療的時間過長,可選擇溶栓后盡快轉運至PCI醫院行PCI治療;在STEMI的救治中,縮短基層醫院DIDO可有效減少患者FMC2B,改善其心肌總缺血時間,降低短期全因死亡率。

