硬脊膜穿破硬膜外阻滯鎮痛在肥胖產婦分娩中的應用觀察
閆戰秋,宋寶杰,呂小靜,朱立杰,劉忠玉,李剛
秦皇島市婦幼保健院麻醉科,河北秦皇島 066000
分娩疼痛是分娩過程中的自然身體反應,疼痛劇烈、持續時間長。因此,降低分娩疼痛已成為產婦的主要需求[1-2]。椎管內阻滯鎮痛是目前臨床減輕分娩疼痛最有效的方法,主要包括硬膜外分娩阻滯技術和蛛網膜下腔—硬膜外聯合阻滯技術。目前,硬膜外阻滯分娩鎮痛技術在臨床中應用更廣泛,但其具有阻滯不全、起效速度慢等缺點,產婦滿意度一般[3-4]。肥胖產婦的脂肪層肥厚,硬膜外阻滯穿刺困難、鎮痛效果更差。硬脊膜穿破硬膜外阻滯技術作為一種新的鎮痛技術,具有起效快、阻滯效果好等優點[5]。國內外硬脊膜穿破硬膜外阻滯術已越來越廣泛用于產婦的分娩鎮痛中,但目前關于其在肥胖產婦分娩鎮痛中的應用國內相關研究報道較少。2019年1月—2020年6月,我們對50例肥胖產婦分娩過程中應用硬脊膜穿破硬膜外阻滯術,觀察其鎮痛效果及安全性。現將結果報告如下。
1 資料與方法
1.1 臨床資料 選擇我院2019年1月—2020年6月間有分娩鎮痛要求的初產婦100例,納入標準:21~35歲,ASA分級Ⅱ~Ⅲ級,孕周>37周,BMI 30~40 kg/m2,單胎,頭位,初產婦,初步評估可經陰道分娩。排除標準:嚴重呼吸循環疾病,椎管內麻醉禁忌證。剔除標準:中轉剖宮產產婦。100例產婦按照隨機數字法隨機分為硬脊膜穿破硬膜外分娩鎮痛組(DPE組)及硬膜外分娩鎮痛組(EP組),每組各50例。DEP組年齡(28.13±3.22)歲,BMI(31.94±1.81)kg/m2,孕周(39.54±1.72)周;EP組年齡(27.61±3.62)歲,BMI(32.42±1.94)kg/m2,孕周(39.22±1.56)周。兩組年齡、BMI及孕周等一般資料具有可比性。本研究通過秦皇島市婦幼保健院倫理委員會批準,納入者或其家屬均知情同意并簽署知情同意書。
1.2 產婦硬脊膜穿破硬膜外分娩鎮痛方法 兩組產婦均于宮口開至2~3 cm時進行分娩鎮痛,常規監測BP、SpO2、ECG、胎心,開放上肢外周靜脈,預先輸注復方乳酸鈉500~1 000 mL。EP組產婦取左側臥位,在L2-3間隙使用硬膜外穿刺包行硬膜外穿刺,頭側置管3~5 cm并固定,硬膜外導管回抽無腦脊液和血液后給予試驗劑量1%利多卡因3mL,觀察5 min確認未誤入蛛網膜下腔和血管后,硬膜外導管內注入0.1%羅哌卡因+0.5μg/mL舒芬太尼的混合液8~10 mL作為負荷劑量,觀察15 min生命體征、胎心無異常后進行后續分娩。DPE組取左側臥位,L2-3間隙使用腰硬聯合穿刺包行硬膜外穿刺,穿刺成功后暫不置管,使用腰麻針刺破硬脊膜,在蛛網膜下腔不注射任何藥物,觀察有腦脊液流出后撥出腰麻針,向頭側置入硬膜外管3~5 cm固定[6],然后同EP組給予試驗劑量、負荷量,觀察后進行后續分娩。兩組產婦溫覺消失平面達T10時連接硬膜外鎮痛泵。所有鎮痛泵配方為0.1%羅哌卡因+0.5μg/mL舒芬太尼,背景劑量4 mL/h,PCA劑量6 mL/h,鎖定時間10 min。指導產婦及家屬正確使用鎮痛泵,當產婦VAS評分≥5分時按壓自控鍵,維持產婦VAS評分在2~5分,鎮痛泵維持使用在第一產程結束時。
分娩鎮痛實施后發現產婦收縮壓低于100 mmHg或20%的基礎收縮壓時,立即快速輸注晶體液,可靜注麻黃素6~12 mg或去氧腎上腺素50~100μg。分娩鎮痛后出現的胎心過緩,需要檢查感覺平面排除高位或全脊柱麻醉;測量血壓排除低血壓;左側臥位;加快靜脈輸液;暫停催產素以減緩宮縮。
1.3 觀察指標及方法 觀察并記錄兩組產婦分娩鎮痛前(T0)、分娩鎮痛10 min(T1)、分娩鎮痛30 min(T2)、分娩鎮痛2 h(T3)、宮口開全(T4)時視覺模擬疼痛(VAS)評分(0分為完全無痛,10分為無法忍受的劇痛).;記錄兩組產婦各產程時間、鎮痛泵按壓次數、鎮痛藥用量;記錄新生兒出生1分鐘Apgar評分、新生兒出生5分鐘Apgar評分、新生兒臍動脈血氣分析(pH值和PaO2);記錄兩組產婦的產后出血量>500 mL、血流動力學劇烈波動、惡心嘔吐、胎心異常、頭痛發生例數。
1.4 統計學方法 采用SPSS 24.0統計軟件進行數據處理。正態分布的計量資料以±s表示,組間比較采用成組t檢驗;非正態分布計量資料以中位數(M)和四分位數間距(IQR)表示,組間比較采用Mann-WhitneyU檢驗;計數資料比較采χ2檢驗或Fisher精確檢驗。P<0.05為差異有統計學意義。
2 結果
2.2 不同時間兩組產婦VAS評分比較 T0、T1、T2、T3、T4時兩組產婦VAS評分比較見表1。
表1 T 0、T 1、T 2、T 3、T 4時兩組產婦VAS評分比較(±s)

表1 T 0、T 1、T 2、T 3、T 4時兩組產婦VAS評分比較(±s)
注:與T0比較,*P<0.05;與EP組比較,#P<0.05。
組別DPE組EP組VAS評分(分)T0 8.13±1.37 7.91±1.25 T1 2.65±1.01*#3.81±0.93*T2 2.39±0.82*2.71±1.02*T3 3.13±0.91*#3.81±1.15*T4 4.13±1.35*#5.51±1.95*
2.2 兩組產程、鎮痛泵按壓次數、鎮痛藥物用量比較 兩組產程、鎮痛泵按壓次數、鎮痛藥物用量見表2。兩組第一產程、第二產程、鎮痛泵按壓次數及鎮痛藥物用量比較,均無統計學差異(P均>0.05)。
表2 兩組產程、鎮痛泵按壓次數、鎮痛藥物用量(±s)
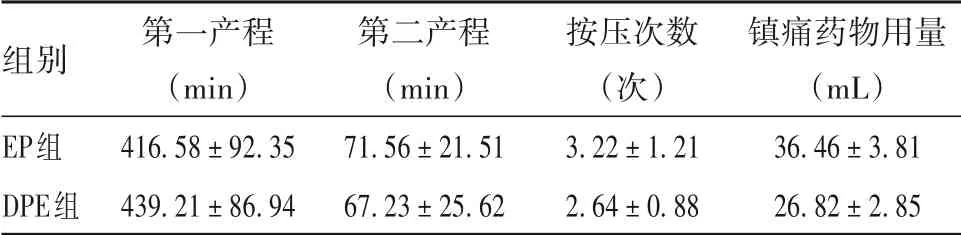
表2 兩組產程、鎮痛泵按壓次數、鎮痛藥物用量(±s)
組別EP組DPE組第一產程(min)416.58±92.35 439.21±86.94第二產程(min)71.56±21.51 67.23±25.62按壓次數(次)3.22±1.21 2.64±0.88鎮痛藥物用量(mL)36.46±3.81 26.82±2.85
2.3 兩組新生兒出生1分鐘Apgar評分、新生兒出生5分鐘Apgar評分、臍動脈血氣分析結果比較 兩組新生兒出生1分鐘Apgar評分及新生兒出生5分鐘Apgar評分、新生兒臍動脈血pH值和PaO2水平見表3。兩組間各指標比較差異均無統計學意義(P均>0.05)。
表3 兩組新生兒出生1分鐘Apgar評分、新生兒出生5分鐘Apgar評分、臍動脈血pH及臍動脈血PaO2水平(±s)

表3 兩組新生兒出生1分鐘Apgar評分、新生兒出生5分鐘Apgar評分、臍動脈血pH及臍動脈血PaO2水平(±s)
組別EP組DPE組新生兒出生1分鐘Apgar評分(分)8.81±1.24 8.95±1.55新生兒出生5分鐘Apgar評分(分)9.81±0.72 9.76±0.65臍動脈血pH(mmol/L)7.38±0.17 7.35±0.12臍動脈血PaO2(mmHg)25.82±12.26 23.54±10.15
2.4 兩組產婦鎮痛不良反應發生情況 DPE組產后出血3例、血流動力學劇烈波動4例、惡心嘔吐0例、胎心異常1例,頭疼0例,EP組分別為4、3、1、0、0例。兩組產婦鎮痛不良反應發生情況比較差異無統計學意義(P均>0.05)。
3 討論
近年,肥胖的發病率逐年升高。在傳統補充營養的觀念下,女性懷孕后營養經常加倍,導致越來越多的產婦發生肥胖[6]。產婦肥胖常常會伴隨著一些妊娠疾病,如妊娠期高血壓疾病、妊娠期糖尿病等,均會導致產婦、新生兒的健康。肥胖常導致產婦分娩過程中第二產程延長、中轉剖宮產、器械助產等,這些均不利于正常分娩[7]。肥胖也會增加麻醉過程中椎管內穿刺、神經阻滯、氣道管理等困難,導致分娩鎮痛效果差[8]。
正常女性自然分娩是最有利母嬰的分娩方式,但分娩過程的劇烈疼痛導致很多產婦主動選擇剖宮產,這是我國剖宮產率高的原因之一[9]。分娩過程中的疼痛、焦慮、恐懼等一系列應激刺激,都容易引起產程延長,胎兒宮內窘迫,剖宮產率升高等不良后果,也會增加產婦產后抑郁情緒發生幾率。其中疼痛是首要因素,因此需要我們臨床工作采用相應措施減輕分娩痛,現在椎管內分娩鎮痛是目前臨床較為廣泛使用且有效的減輕產婦分娩痛的方法[10]。
目前,硬膜外麻醉阻滯是椎管內分娩鎮痛最常用的方法,但肥胖產婦由于脂肪厚、骨性標志不清晰、定位不準確,導致穿刺困難,引起硬膜外阻滯操作失敗或麻醉效果不完全、起效慢等[11-12]。因此,在臨床中尋找更為合適的鎮痛方法,提高肥胖產婦分娩鎮痛滿意度成為值得關注的熱點之一。
硬脊膜穿破硬膜外阻滯技術是一種結合硬膜外阻滯和蛛網膜下腔阻滯兩者特點的新技術,是一種新的麻醉阻滯技術[13],其操作要點為硬膜外穿刺成功后,使用腰麻針刺破硬脊膜,隨后退出腰麻針,不向蛛網膜下腔注射藥物,并置入硬膜外導管,按照硬膜外阻滯給予相應藥物,同時也可以通過腰麻針穿刺過程判斷硬膜外位置,提高硬膜外阻滯的效果。當硬膜外給予藥物時可以通過硬脊膜上的空隙滲入到蛛網膜下腔,以此來增快起效時間、增強鎮痛效果[14-15],其優點理論上適合應用于肥胖產婦的分娩鎮痛。
本研究通過其與傳統的硬膜外阻滯相對比,觀察其在肥胖產婦分娩鎮痛中的效果及鎮痛不良反應的發生情況。結果發現,同EP組相比,DPE組肥胖產婦在分娩鎮痛實施后5 min可見VAS評分顯著降低,表明DPE具有更快的起效時間,硬膜外間隙在給予相應藥物后,藥物除通過傳統硬膜外阻滯通路止痛外,藥物還可以通過硬脊膜上的小空隙由硬膜外間腔少量滲入蛛網膜下間隙,直接阻滯脊神經根起到較快的止痛作用;在30 min時,雖然DPE組產婦VAS評分較EP組低,但其并沒有統計學差異;而在分娩鎮痛實施后2 h及宮口開全時,DPE組肥胖產婦VAS評分顯著降低,隨著鎮痛時間的延長,很多分娩鎮痛效果會變差,分析其原因有宮口開大時內臟痛和驅體痛雙重作用、導管位置移動、鎮痛藥物耐受等。DPE可以通過進入硬脊膜下腔的藥物更好的抑制內臟痛和軀體痛,還能通過直接滲入的藥物減少由于導管位置移動的影響,這些因素都能為產婦提供更好的鎮痛效果。因此表明在長時間分娩鎮痛時,DPE能夠提供更優鎮痛效果;同樣在鎮痛泵按壓次數、藥物總量上,DPE組兩指標也相應減少,由于DPE能提供更好的鎮痛效果,產婦按壓次數會減少,總用藥量也減少,更加保證產婦安全,都表明DPE組在滿足肥胖產婦鎮痛效果時使用更少的藥物。DPE用于肥胖產婦分娩鎮痛時能夠使用較少藥物提供更優的鎮痛效果。
既往研究[16-17]都表明,硬膜外阻滯可以安全應用于分娩鎮痛中,對母嬰不產生不良影響。本研究中通過兩組對比,觀察DPE在肥胖產婦分娩鎮痛中對母嬰安全的影響,結果表明兩種分娩鎮痛方法對第一產程、第二產程比較沒有統計學差異,表明DPE未對產婦各產程產生明顯影響;同樣在1 min、5 min新生兒Apgar評分及臍帶血動脈血氣分析中PH值和PaO2比較也沒有顯著差異,表明DPE對嬰兒沒有明顯影響;兩組產婦在產后出血、循環波動、惡心嘔吐、胎心異常、頭疼各不良反應發生率比較沒有統計學差異。以上結果表明,同EP一樣,DPE也可安全應用于肥胖產婦的分娩鎮痛中,對母嬰安全不產生明顯不良反應。
DPE可以安全應用于肥胖產婦分娩鎮痛中,在提供良好鎮痛效果同時,未引起母嬰不良反應。但本研究納入樣本量相對有限,并且僅和硬膜外阻滯技術相對比,未與蛛網膜下腔—硬膜外聯合(CSEA)阻滯進行相關分析研究,需要以后納入更多樣本進行DPE和CSEA對比研究以及三者在肥胖產婦分娩鎮痛中對比研究,為臨床工作提供參考依據。
綜上所述,硬膜外分娩鎮痛鎮痛相比,硬脊膜穿破硬膜外阻滯鎮痛用于肥胖產婦分娩鎮痛效果較好,且未引起明顯不良反應。硬脊膜穿破硬膜外阻滯技術是一種可行、安全、有效的分娩鎮痛方法。

