眼前節異物的超聲生物顯微鏡檢查診斷
路璐 張馳 張丹 付天英 許建鋒 郭金喜
眼內異物是常見的眼科急癥之一,通常合并眼部組織結構的多種機械、化學損傷和感染性眼內炎,從而導致患者視力喪失、失明,甚至摘除眼球。因此,在臨床上眼內異物的早期診斷意義重大。目前X線、CT、MRI、B型超聲、眼前節異物超聲生物顯微鏡(ultrasound biomicroscopy,UBM)等是臨床上常見的影像學檢查及定位方法。而本文分析的側重點為UBM在眼前節異物檢查中的應用特點和定位優勢。報告如下.
資料與方法
一、一般資料
收集并分析2016年6月至2018年6月期間來我院治療且有完整病歷記錄的眼前節異物患者,這些患者均行UBM檢查。本組共36例(36只眼),其中35例為男性,1例為女性,均為單眼,年齡6~76歲,平均(44.7±16.5)歲,均有明確外傷病史,其中8例為煙花爆炸傷。所有患者都通過手術取出異物以證實UBM診斷。
二、檢查方法
在進行UBM(MD-300 L型,天津邁達公司)檢查之前,所有患者常規使用裂隙燈顯微鏡檢查,以排除如大面積的角鞏膜創口及眼內容物脫出等UBM檢查禁忌證。患者取平臥位,使用愛爾凱因滴眼液進行表面麻醉,根據患者眼瞼裂隙的大小選擇相應大小的眼杯,杯內盛入適量的生理鹽水或隱形眼鏡護理液。探頭垂直于角膜緣,按順時針方向旋轉檢查,以獲得各鐘點的眼前節二維圖像。將清晰的圖像存儲在計算機上以供參考。檢查后使用氯霉素滴眼液滴眼以防感染。
結 果
36例(36只眼)術后均證實眼前節有異物。按其所在的部位分類:角結膜異物14只眼,占38.9%;前房異物4只眼,占11.1%;虹膜異物1只眼,占2.8%;房角異物4只眼,占11.1%;晶狀體異物4只眼,占11.1%;睫狀體異物3只眼,占8.3%;鞏膜內異物6只眼,占16.7%。按異物性質分類:金屬異物12只眼,占33.3%;植物異物8只眼,占22.2%;石屑4只眼,占11.1%;水泥片1只眼,占2.8%;其他不明非金屬異物11只眼,占30.6%。(圖1~4)。
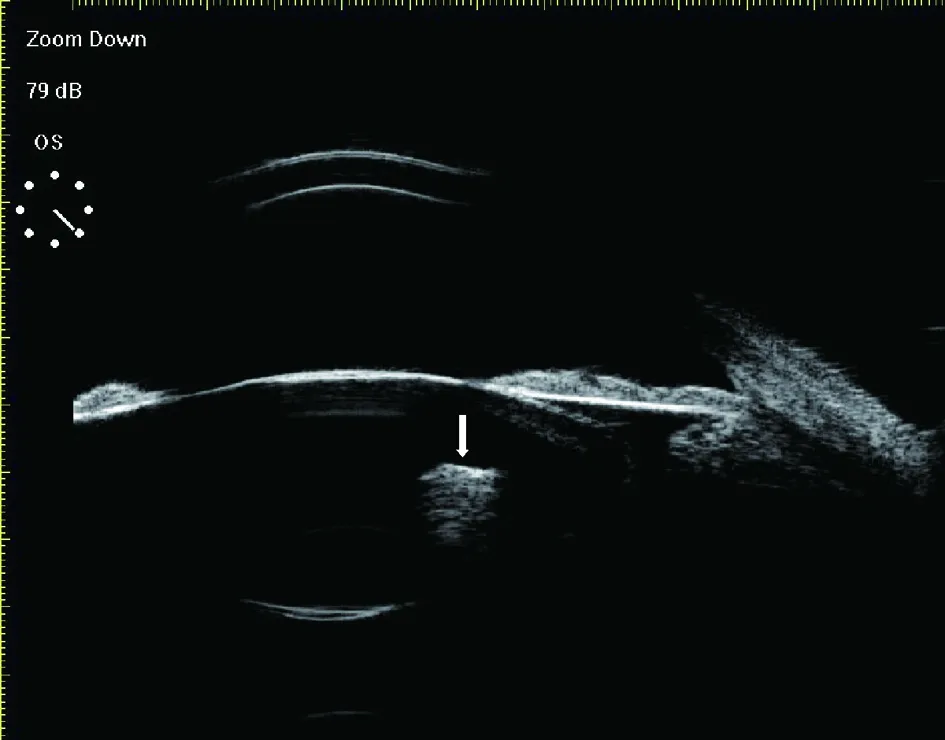
圖1 患者1,左眼內濺入合金,視物不清8 d;手術證實為金屬異物;UBM見強回聲異物位于晶狀體內,可見較強的超聲偽影(慧尾征)
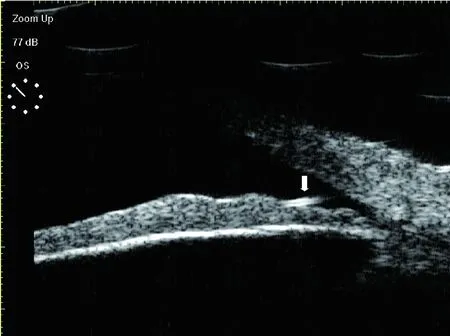
圖2 患者2,左眼被玉米秸扎傷視物不清、眼疼2 d;手術證實為植物異物;UBM見中強回聲異物位于前房虹膜前表面,無偽影
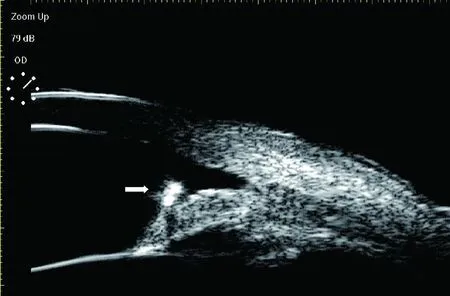
圖3 患者3,右眼濺入不明異物,視力下降6 d;手術證實為木質異物;UBM見異物位于前房,附著于虹膜前表面,可見明顯超聲偽影(聲影)
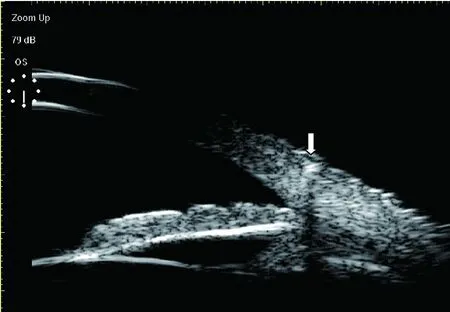
圖4 患者4,左眼被栗子刺扎傷15年,視力下降1年;手術證實為植物刺;UBM見異物強回聲位于角鞏膜緣,有較明顯超聲偽影(聲影)
其中30例(30只眼)病例同時行眼眶薄層(1 mm)CT掃描,有26只眼呈高密度異物影,6只眼無明顯異物顯影,陽性率為86.7%。其中顯影病例中有11只眼為金屬異物,陰性病例中2只眼為植物花刺、1只眼為水泥片、3只眼為其他不明非金屬微小異物。
討 論
一、眼內異物的診療趨向
目前眼內異物的治療要求:以最小的切口取出眼內異物,最大程度上確保患者的視覺功能不受影響,并有效地治療和預防并發癥。以盡可能少的手術次數,使患者視力在盡可能早和最大程度上得到恢復。目前,角膜移植、白內障摘出、人工晶狀體植入、玻璃體切除、視網膜復位等三聯、四聯、五聯手術已成為國內外治療眼內異物及其并發癥的常規手術方法[1-3]。在這種復雜的手術設計過程中,術前應確定眼內異物的大小、形狀、性質、位置及并發癥。
二、眼內異物的影像診斷
眼內異物占眼外傷的2%~6%。眼前節異物約占眼內異物的15%,這里眼前節異物是指位于角膜、鞏膜、前房及前房角、后房、晶狀體、睫狀體及周邊視網膜的異物,除了前房角異物是臨床上常規檢眼鏡及裂隙燈顯微鏡檢查的盲區外,其他部位的異物小、密度低時也很難被發現。此外,諸如屈光間質混濁、出血和炎性物質包裹等因素使得對眼外傷患者進行常規診斷更加困難[4]。而通過影像學檢查不僅可以發現眼內異物,還可以發現相關的并發癥。因此,臨床上確診眼內異物并確定異物位置的主要方法依然是影像學檢查。
1. UBM檢查:UBM是20世紀90年代初發展起來的一種新的眼科超聲成像方法,其中軸及側向分辨率為50 μm,掃描范圍為5 mm×5 mm,可得到眼前節任意經線上的二維切面圖像,并利用數字轉換技術,快速完成距離和角度的測量,因此具有分辨率高、非干擾、實時、定量等優點,可在活體狀態下清晰顯示常規眼科檢查無法顯示的“盲區”,如后房、晶狀體周邊部、睫狀體等眼前節組織[5],能準確的定位和測量眼前節異物,從而指導手術入路及手術方法。何雷等[6]認為,進行UBM檢查的最佳指征是經由其他檢查結果為陰性但依然懷疑眼前節微小異物的病例。
鞏膜在正常情況下是眼前節組織中回聲最強的,而不論何種異物都比鞏膜的反射更強。金屬異物表現為強回聲的光點或光斑,其后可見聲影和彗尾征,并且光斑的大小會隨著異物的大小而變化,當增益降低到60 dB時,光斑依然清晰可見。非金屬異物表現為強回聲光點或光斑,其后組織呈陰影狀,不顯影。正確認識其UBM圖像特征,對于判斷眼前節是否存在異物具有重要價值,對于異物損傷并發癥的及時治療具有積極的臨床意義。
本研究中,UBM能清楚地顯示異物具有高強回聲的圖像特點,這里面17例有聲影,7例有明顯的“慧尾征”,使異物容易被發現和定位。12例細小異物,包含石屑、植物花刺、鐵屑等均無明顯的超聲偽影,但大多數病例仍顯示出較高的回聲反射。其中有些異物被機化物包裹,形態不規則、邊界不整齊,與周圍組織有明顯的區別。
2. CT掃描:CT掃描的分辨率遠高于X線,這不僅可以識別密度與眼組織非常相似的異物,也可以識別異物與眼球壁的關系。因此,在定位眼內異物時具有一定的優勢,尤其是當眼內有明顯傷口時。但是,在判斷異物和周圍組織之間的關系時,CT掃描也有一定的局限性。例如,當密度低的木質和植物類異物周圍被出血、炎癥滲出包裹時,CT掃描通常難以診斷,而金屬異物顯示為高密度影,它與軟組織有很大差異,并伴有放射狀偽影,這會影響到異物測量及定位的準確性[7]。另外在微小異物的診斷時,需減小層厚,增加掃描層次,這樣就增加了眼部的輻射劑量,并且由于掃描層面的限制, 即便是最小層厚1 mm的薄層掃描,也容易忽略位于斷面之間的微小異物而漏診。在本研究中有6例CT掃描為陰性,均是非金屬且由于異物過小而漏診。
3.其他影像學方法:在影像學檢查中,X線檢查是眼內異物成像的傳統方法,成本低、操作簡便、適用范圍廣,但其密度分辨力較低,使得透過X射線的異物或不透過X射線的小異物不能被顯示。而通常的X線定位檢查是在眼球外放置一個定位器,用角膜邊緣標記定位,以眼球標準數值測量,但因患者個體差異、屈光不正、攝片時眼位不正、低眼壓等因素改變了眼球的大小,因而很難對位于邊界的眼內異物進行準確定位[8]。此外,定位器的放置和移動將直接影響異物尤其是微小異物的定位精度,有時異物影會和定位點重疊而顯示不清,因此使用起來非常不方便。
與CT相比,MRI可以更清晰地顯示晶狀體、眼外肌、視網膜和其他結構。但是,在強磁場中,磁性物質會旋轉并移動,即使直徑0.56 mm以下的異物只發生旋轉而不移動位置,依舊可能會對眼內結構造成損害。此外,無論磁性異物有多小,都會扭曲磁力線,造成明顯的磁性金屬偽影[9]。因此,禁止將MRI用于磁性眼內異物檢查,并且當不清楚異物的性質時,禁止使用MRI進行眼內異物檢查[10]。另外MRI檢查的費用更高,這會增加患者的負擔。
總之,UBM的特點是無損傷、成本低且無疼痛,最重要的是可以驗證眼前部組織中是否存在異物,并進行準確的定位及測量,無論異物的性質和大小如何,它和周圍組織的關系都可以通過不同的回聲來區分和確定。在本研究中,36例疑似眼內異物的患者均經UBM檢查確定異物的準確位置后經手術摘除確認。由此可見,UBM在提高眼前節異物的診斷和提供手術切除異物方面具有獨特的優勢,極大地彌補了該領域其他影像學檢查的局限性。當然,由于UBM是通過水浴法檢查的,所以為了避免眼內感染或眼部組織的進一步損傷,UBM只能在閉合或未穿孔的角鞏膜損傷時使用,此外,UBM檢查需要較長時間,而且由于檢查者技術的影響,而存在漏診、誤診的可能性。因此,必須根據患者術前的不同眼部狀況選擇不同的檢查方法,或者必須結合多種檢查方法為眼內異物手術提供可靠的依據。

