天津市視障學校學生視覺損害的病因及康復現狀
韓 丁,杜 蓓,周 祎,魏瑞華
0引言
據世界衛生組織(the World Health Organization,WHO)估計,2010年全球視覺損害人數約2.85億,其中盲3 900萬,低視力2.46億[1]。我國2006年第二次全國殘疾人抽樣調查結果顯示,視力殘疾者約有1 200萬,其中盲約400萬,低視力患者約800萬[2]。兒童盲、低視力所占比重較高,給家庭和社會帶來沉重的經濟與精神負擔,已經成為不容忽視的公共衛生問題,受到國家的高度重視與關注[3-6]。同時,國家對于兒童特殊教育的政策支持與投入力度也在逐漸加大,各地區視力障礙學校的體系建設日趨加強,對于該類學校進行視覺損害現狀調查可以為相關政策的制定與完善提供指導意義。本研究通過調查天津市視力障礙學校學生視覺損害的分級情況及主要病因,分析盲和低視力學生不同類型助視器的康復效果,為兒童視覺損害患者的康復工作提供指導依據。
1對象和方法
1.1對象于2019-08/09納入天津市視力障礙學校學生86例(從一年級到九年級共9個班),進行該校學生視覺損害病因及康復情況的調研工作。學生年齡9~24(平均14.5±3.8)歲,其中男51例,女35例。
1.2方法
1.2.1視力及屈光檢查所有學生由同一名驗光師應用低視力視力表China LogMAR及標準近視力表分別進行遠、近視力檢查。部分12歲以下學生經復方托吡卡胺滴眼液進行睫狀肌麻痹后[7],通過視網膜檢影法進行客觀驗光,獲得屈光不正度數及最佳矯正視力(best corrected visual acuity,BCVA),視力以小數記錄法進行記錄。
視覺損害的分級采用WHO 1973年制定的視殘標準及我國第二次殘疾人抽樣調查的視殘標準[3,8-9],即雙眼中好眼BCVA<0.05者為盲,其中無光感≤BCVA<0.02或視野半徑<5°為一級盲(一級視殘),0.02≤BCVA<0.05或視野半徑<10°為二級盲(二級視殘);雙眼中好眼BCVA在0.05~0.3者為低視力,其中0.05≤BCVA<0.1為一級低視力(三級視殘),0.1≤BCVA<0.3為二級低視力(四級視殘)。
1.2.2病史及眼部檢查眼科醫生詢問學生或家長病史及視覺康復情況,并應用裂隙燈、直接眼底鏡進行眼前節及眼底常規檢查,根據具體情況可補充視野、色覺、立體視等相關檢查,根據檢查結果分析該學生視覺損害的主要病因。
1.2.3助視器驗配調查學生既往助視器的應用情況。根據BCVA為學生試戴助視器,包括遠用光學助視器(單筒4×、單筒6×、雙筒2.8×望遠鏡式助視器)、近用助視器(手持4×放大鏡、近用眼鏡式助視器及近用電子助視器)。再次檢查試戴不同類型助視器后學生的康復視力,評估各種助視器的康復效果,并結合個人實際用眼需求,為其發放2~3種助視器(由天津市殘疾人康復服務指導中心免費提供),通過訓練指導學生正確使用助視器。
盲和低視力者應用遠用助視器后康復遠視力(distance vision with aids,DVA)達到0.3及以上即為脫殘,應用近用助視器后康復近視力達到0.5及以上為閱讀成功標準[10]。
統計學分析:采用統計軟件SPSS25.0進行統計學分析。將視力由小數記錄法換算為LogMAR記錄法進行計量資料的統計學分析。盲與低視力組使用3種遠用光學助視器前后遠視力的比較采用重復測量數據的方差分析,兩組間的遠視力比較采用獨立樣本t檢驗,各組使用助視器前后的遠視力采用SNK-q檢驗進行兩兩比較。使用3種遠用助視器后脫殘率及3種近用助視器閱讀成功率的比較采用Chi-square檢驗和Bonferroni檢驗。以P<0.05作為差異有統計學意義。
2結果
2.1視覺損害分級情況采用WHO 1973年制定的視殘分級標準及2006年第二次全國殘疾人抽樣調查視殘評定標準,86例中盲49例(57%),低視力37例(43%),見表1。

表1 天津市視障學校學生視覺損害分級情況
2.2視覺損害病因本次調查該校學生視覺損害病因首位為先天性眼球發育不良(小眼球、小角膜)26例(30%),其次為先天性白內障16例(19%)及早產兒視網膜病變12例(14%)等。其中,盲和低視力的首位致殘病因有所不同,分別是先天性眼球發育不良19例(39%)及先天性白內障11例(30%),見表2。
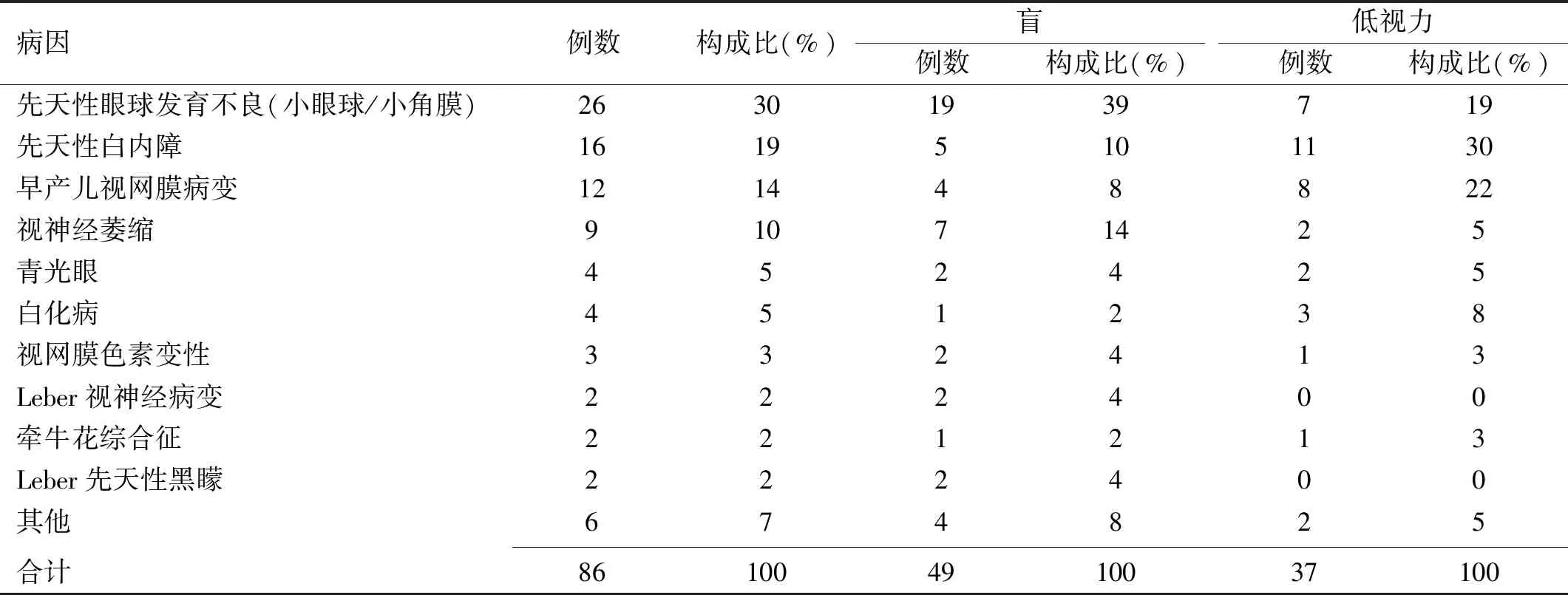
表2 天津市視障學校學生視覺損害病因
2.3助視器康復效果
2.3.1康復遠視力學生86例中8例既往使用過遠用光學助視器,其中6例已棄用。根據重復測量數據的方差分析,盲目組49例和低視力組37例兩組患者應用3種遠用助視器后康復遠視力均有所提升(F=110.59,P<0.01),低視力組遠視力優于盲目組(F=184.06,P<0.01)。獨立樣本t檢驗結果顯示,盲目組的基礎遠視力及應用不同類型助視器后康復遠視力與低視力組相比均較差(P<0.01)。兩組使用單筒4×、單筒6×及雙筒2.8×望遠鏡式助視器后遠視力均有所提高,與使用前相比差異均有統計學意義(P<0.01)。兩組應用3種助視器后康復遠視力的兩兩比較采用SNK-q檢驗,除低視力組使用單筒6×望遠鏡式助視器后康復遠視力優于2.8×望遠鏡式助視器(P=0.022),其它助視器之間康復遠視力的比較差異均無統計學意義(盲目組:P=0.07、0.56、0.80;低視力組:P=0.06、0.37),見表3。

表3 盲目組和低視力組應用三種遠用助視器前后遠視力比較
2.3.2脫殘率使用3種遠用助視器后,盲目組脫殘率和低視力組脫殘率采用Chi-square檢驗,差異均無統計學意義(盲目組:χ2=0.982,P=0.612;低視力:χ2=2.862,P=0.239),見表4。

表4 盲目組和低視力組應用三種遠用助視器后脫殘率比較 例(%)
2.3.3閱讀成功率盲目組使用手持4×放大鏡、近用眼鏡式助視器及近用電子助視器的閱讀成功率采用Chi-square檢驗,差異無統計學意義(χ2=5.721,P=0.057)。低視力組使用以上3種近用助視器,差異有統計學意義(χ2=11.100,P<0.01),采用Bonferroni檢驗進行兩兩比較,發現電子助視器閱讀成功率高于手持4×放大鏡及近用眼鏡式助視器(χ2=7.974、10.571,均P<0.01),見表5。

表5 盲目組和低視力組應用三種近用助視器后閱讀成功率比較 例(%)
3討論
天津市視力障礙學校是天津市一所為視力殘疾兒童及青少年提供康復指導、義務教育及職業教育的特殊教育學校。本研究對該校一至九年級共86例學生進行了全面的眼部檢查,評估視覺損害分級情況及主要病因,并分析不同類型助視器的康復效果。
3.1視覺損害分級情況研究結果顯示該校86例學生中盲生49例(57%),多于低視力學生37例(43%)。其中一級盲39例(45%),占在校學生一半左右。該結果與全國其它地區盲校情況相似,廣州市盲校254例學生中盲222例,占87.4%[11],上海市盲校163例學生中盲89例(54.6%),多于低視力學生74例(45.4%)[12],泉州市盲校盲和低視力學生數量大致相同,分別為60例和64例[13]。不同盲校間由于開辦時間、學校規模、當地民眾接受程度等因素而稍有差異。全國視力殘疾患者中低視力數量遠遠超過盲,低視力患者約800萬人,是盲患者的2倍[2],而盲校中盲生數量多于低視力或大致持平,這一反差考慮可能是由于民眾對于特教學校的認知及接受程度不及普通學校。視力損害嚴重的盲目兒童往往會選擇特教學校就讀,學習盲文及職業技能等,其教育內容及程度會受到一定的限制;而視覺損害較輕、殘余視力稍高的低視力兒童,父母更希望其就讀于普通學校,與并無視覺殘疾的孩子共同學習。
在調查中我們還發現,7例低視力學生經過屈光矯正后,視力均有不同程度的提高,雖然還沒有達到脫殘標準,但是任何程度的視力提升對于視殘患者都大有裨益,有利于他們有效利用殘余視力,康復效果事半功倍[3]。
3.2病因分析吳淑英等[14]于1987年對時名“天津市盲童學校”88例在校學生進行視覺損害及康復情況的調查顯示,先天性白內障占34.4%,為首位致殘原因。時隔30a后該校首位致殘病因轉變為先天性眼球發育不良(30%),并且盲和低視力的首位致殘病因有所不同。成人視力殘疾往往由高度近視、年齡相關性眼病等導致[15],而本研究發現先天性/遺傳性眼病是兒童盲、低視力的主要病因,感染或營養不良等因素導致的兒童視力殘疾已近乎消失,這也與既往兒童視覺損害的相關研究結果一致[16-17]。廣州市盲校低視力主要病因為先天性/遺傳性眼病,早產兒視網膜病變(32.88%)是其首位致盲性眼病[11],太原市特教學校嚴重視力損害患者中90%是由于先天性/遺傳性眼病導致[18]。可見,不同地區盲校兒童的首位致殘原因均為先天性/遺傳性眼病,而30余年前首位致殘原因為先天性白內障,這一轉變與國家復明助殘政策的支持及醫療技術的發展密不可分,先天性白內障、早產兒視網膜病變等可避免盲眼病的早期篩查及干預措施已取得一定效果。然而需要注意的是,雖然可避免盲眼病占比有所下降,但仍然處于較高水平,提示我們要繼續完善可避免盲眼病早期篩查體系的建設,加強診療及干預水平,降低長期并發癥[16]。
此外,本研究中16例先天性白內障學生包括5例盲者,經過病史詢問,得知其在白內障手術術后未進行任何視覺訓練和治療,錯過了視覺發育關鍵期而導致矯正視力低下、視覺損害程度嚴重。因此,先天性白內障患者在早期行人工晶狀體植入術后,要盡早進行合適的屈光矯正及視覺康復訓練,對恢復視覺功能、提升脫殘率具有重要意義。
3.3助視器康復效果本研究結果顯示,無論是盲生還是低視力學生,驗配合適的助視器均可以提高其視遠、視近的殘余視力。既往研究同樣表明助視器的應用可提升視覺功能及質量,降低視覺損害對生活、學習的影響,是進行視覺康復與訓練的基礎與重點環節[19-21]。
本研究中選用的助視器均為臨床使用較普遍的類型。遠用助視器包含單筒4×、6×和雙筒2.8×望遠鏡式助視器,使用時需轉動鏡筒調焦來注視不同距離的目標并將其放大,但同時視野會隨之縮小。研究結果顯示,雖然放大倍率不同,以上助視器的合理使用均可有效提升康復遠視力,雖然低視力組單筒6×較雙筒2.8×康復遠視力有所提升,但其脫殘率在兩組均無明顯差別,可見康復效果不僅由放大倍率所決定,還與其視野范圍、用眼需求、使用便利性等因素密切相關[3,22],這與既往研究結果一致。有研究報道對于173例視殘患者應用助視器1a后進行回訪調查,發現單筒6×的康復有效率為77.78%,而雙筒2.8×的康復有效率為87.88%,二者并無統計學差異[23]。Gao等[22]研究表明,視殘患者應用不同類型助視器后,76.9%的患者可以明顯提升視力。但是該研究人群年齡覆蓋范圍較廣(3~96歲),本項研究聚焦于兒童及青少年視殘患者(9~24歲),對于此類人群的視覺康復具有更好的指導意義。Uprety等[24]研究結果一致,558例年齡低于17歲的視覺損害兒童在應用不同類型助視器后,72%患者可以明顯提升視力,且助視器驗配類型需要因人而異。因此,在臨床低視力康復工作中,遠用助視器的選擇一定要結合患者的眼部狀況、用眼需求及康復效果等進行全面評估,制定個性化的康復方案。
近用助視器種類較多,均通過不同程度的放大作用來輔助視覺損害患者進行視覺康復[3,25-26]。本研究選取的手持式放大鏡、近用眼鏡式助視器是傳統的光學近用助視器,放大倍率一般在10倍以內,價格低廉、攜帶方便,對于殘余視力尚可的視殘患者可滿足康復需求;而電子助視器放大倍率可高達數十倍,且可以調整注視目標及背景顏色、對比度等,成像質量較好,但價格相對昂貴,因此助視器的選擇需要結合患者對于不同近用助視器的適應性及康復效果進行綜合分析及適配。本研究結果顯示由于盲目組基礎視力較低,視覺損害程度嚴重,不同近用助視器的康復效果不能予以區別及體現,而低視力組殘余視力較高,對電子助視器更加敏感,康復效果優于另外兩種助視器。另有研究報道視殘患者應用助視器1a后,驗配電子助視器的患者無棄用現象,有效率達100%,高于手持式放大鏡及近用眼鏡式助視器的有效率(64%~81%)[23]。可見,電子助視器不僅即時短期的康復效果較好,其應用體驗及可持續性也優于其它光學近用助視器,對于殘余視力尚可的低視力患者可以予以推廣使用。對于盲目組我們仍然不能放棄其康復指導,可以通過聽覺代償、觸覺代償等方式,提升其綜合康復效果[27]。
此外,需要注意助視器驗配成功后可能存在一定的棄用問題。Gori等[28]指出,由于助視器使用時需要調焦等操作,且視覺損害兒童在應用助視器后視覺信息的處理與整合比較困難,因此更傾向于利用其它感官進行代償而獲得外界信息,如果缺乏訓練指導,便會造成助視器使用的滿意度、接受率低下和棄用。美國一項關于助視器使用情況的調研發現,3 058例低視力患者中僅26.1%日常使用助視器進行視覺康復[29]。因此,視覺損害兒童驗配助視器后,還應進行康復指導與隨訪調查,確保可以熟練應用助視器,增強其視覺康復的信心與興趣。
綜上,視覺損害給兒童及其家庭、社會帶來嚴重的影響與負擔,隨著國家低視力康復的推動及兒童眼保健服務水平的提高,視覺損害兒童的康復工作也日益受到重視,各地陸續開展視覺康復機構的建設及專業人員的教育培訓。但當前視覺康復體系有待進一步健全完善,醫院、殘聯、視力障礙學校等機構應有機結合,從視殘篩查、助視器驗配及康復指導等方面進行流程的優化整合,為視覺損害兒童提供更加合理有效、個性化定制的視覺康復及訓練方案,更好地為兒童視覺損害患者服務。

