無黏彈劑微切口ICL V4c植入術后拱高對角膜內皮細胞的影響
王慧嫻,李文靜,張 旭,孫秋萍,聶 媛,高曉唯
0引言
可植入式透鏡(implantable contact lens,ICL)是目前公認的一種安全、有效、微創的屈光不正矯正方法[1-3]。角膜內皮細胞丟失是評估ICL術后安全性的一項重要指標,其常見原因為ICL型號選擇過大導致拱高過高、術中操作不當等造成內皮細胞機械性損傷。常規植入術中黏彈劑的使用雖可減少沖洗時對角膜內皮的機械沖擊以及與沖洗液的直接接觸,從而減少角膜內皮細胞的損傷,但術后黏彈劑的殘留易造成術后早期急性高眼壓、視力恢復進程緩慢[4]。近年來,國內外專家學者致力于改良ICL植入術式以減少并發癥、簡化手術操作步驟,提高手術安全性。本研究采用2.8mm微切口無黏彈劑植入術,探討ICL無黏彈劑植入術式是否會損傷角膜內皮細胞,750~900μm的高拱高是否會造成術后角膜內皮細胞丟失。
1對象和方法
1.1對象前瞻性非隨機對照研究。選取2017-11/2018-02于我院接受無黏彈劑微切口ICL V4c植入術的近視患者70例137眼的臨床資料。根據術后1wk光學相干斷層掃描(OCT)測量的拱高大小分為低拱高組(100μm<拱高≤250μm)19例37眼、中拱高組(250μm<拱高≤750μm)35例69眼、高拱高組(750μm<拱高≤900μm)16例31眼。納入標準:(1)符合《中國有晶狀體眼后房型人工晶狀體植入術專家共識(2019年)》[5]的手術適應證;(2)年齡18~45歲;(3)近視或合并散光的患者,連續2a每年屈光度數變化≤0.50D;(4)術前前房深度(ACD)≥2.8mm;(5)隨訪資料齊全。排除標準:(1)合并青光眼、白內障、活動性眼部病變或感染等,患有明顯的影響視力的眼底疾病;(2)既往有眼部其他手術病史;(3)術前角膜內皮細胞計數<2 000cell/mm2;(4)有全身嚴重疾病、精神疾病及哺乳期或妊娠期患者。本研究經本院倫理委員會審批通過,所有患者均對本研究知情同意并簽署知情同意書。
1.2方法
1.2.1術前檢查所有患者均于術前進行常規眼科檢查,包括裸眼視力(UCVA)、最佳矯正視力(BCVA)、非接觸性眼壓、角膜水平直徑(Pentacam、Orbscan)、ACD(Pentacam)、前房容積(ACV, Pentacam)、電腦驗光、綜合驗光、超聲生物顯微鏡(UBM)、眼B超、角膜內皮細胞計數、裂隙燈顯微鏡、眼底視網膜前置鏡等檢查,并采用OCT進行黃斑、視盤、房角等檢查。房角測量方法:使用Cirrus HD-OCT5000收集前房角角度(anterior chamber angle,ACA),囑患者取坐位,下頜置于下頜托上,調整眼部位置,調整虹膜視野中眼睛區域直到虹膜清晰對焦,使用控件進行粗調移動頜托,直到角鞏膜交界處出現在視野中為止,將掃描中心對準角鞏膜緣位置,進行掃描,檢查每眼顳側、鼻側2個象限房角并拍照,各方位至少取3張清晰圖像,每張圖測量3次取平均值并記錄。所有檢查均由同一檢查者完成。ACD、ACV測量方法:使用Pentacam測量,在暗室環境下,囑患者取坐位,額部緊貼額帶,下頜置于下頜托上,粗調下頜架高度使參考線位于瞼裂水平,囑患者注視旋轉軸中心藍色光帶中心的固視目標,微調操縱桿進行瞄準和對焦,測量時要求患者睜大眼睛、保持不動,取成像質量QS顯示OK的測量結果,連續測量3次,取平均值。
1.2.2手術方法術前30min使用復方托吡卡胺滴眼液充分散瞳,球結膜表面麻醉后常規消毒鋪巾。ICL裝載:取出人工晶狀體正面向上放置在裝載倉內,持晶狀體鑷將晶狀體拉入前部管內,將裝載頭卡入推注器,浸入BSS液中備用。切口制作:用2.8mm一次性角膜穿刺刀沿顳側角膜緣做一隧道切口,制作切口時盡量避免房水漏出。ICL植入:注入人工晶狀體時利用推注器前段管口密閉角膜隧道切口,以減少房水流出,緩慢將人工晶狀體推入前房,ICL前方兩腳襻可以直接推入睫狀溝內,等待人工晶狀體在前房內展開后,小心從切口處退出推注器,使用調位鉤將人工晶狀體的其余兩腳襻輕輕滑入睫狀溝內,調整人工晶狀體位置使光學區域居中。水密切口,輕壓眼球以檢測眼內壓是否正常,術畢涂妥布霉素地塞米松眼膏包扎術眼。所有患者手術均由同一位經驗豐富的手術醫師完成。
1.2.3術后觀察所有患者術后定期復查拱高、角膜內皮細胞計數、前房參數(ACD、ACV、ACA)的變化,角膜內皮細胞計數的采集固定在角膜中央同一位點,重復3次取平均值,所有數據采集均由同一位檢查者完成。隨訪至術后1a,觀察并發癥發生情況。
2結果
2.1三組患者基本資料的比較術前三組患者年齡、球鏡、柱鏡、等效球鏡度(SE)、角膜厚度等基本資料比較,差異均無統計學意義(P>0.05),白對白差異有統計學意義(P<0.001),見表1。術后1wk,三組患者拱高分別為192.95±38.28、470.07±78.13、801.55±47.43μm,差異有統計學意義(F=781.969,P<0.001)。
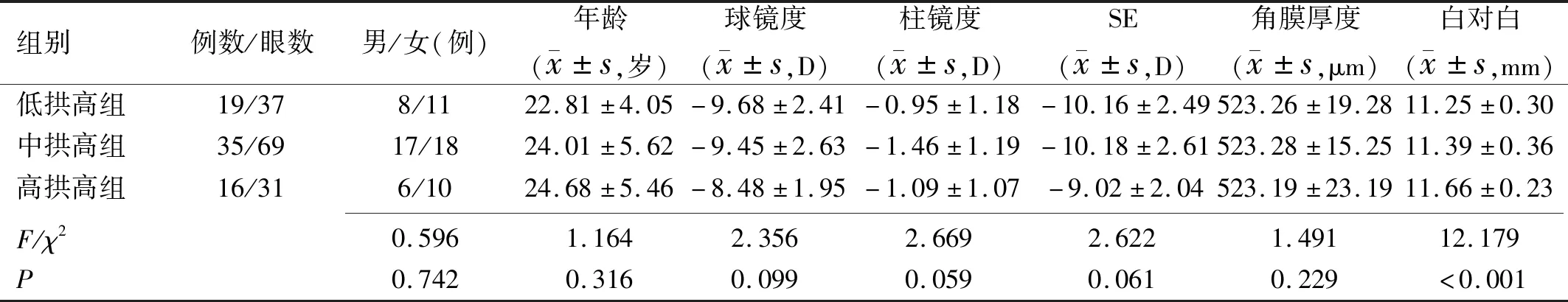
表1 三組患者術前基本資料的比較
2.2三組患者手術前后前房參數比較術后1wk,三組患者前房深度、前房容積、前房角角度均小于術前,差異均有統計學意義(P<0.01),見表2。
表2 三組患者手術前后前房參數的比較
2.3三組患者手術前后角膜內皮細胞計數的比較三組患者手術前后不同時間的角膜內皮細胞計數見表3。三組患者手術前后不同時間的角膜內皮細胞計數比較,差異無統計學意義(F組間=0.123,P組間=0.884;F時間=3.021,P時間>0.05;F時間×組間=0.195,P時間×組間>0.05)。根據“內皮細胞丟失率=(術前角膜內皮細胞數-術后角膜內皮細胞數)/術前角膜內皮細胞數×100%”計算術后角膜內皮細胞丟失率,結果顯示,術后1wk, 3mo, 1a低拱高組角膜內皮細胞丟失率分別約為1.2%、1.5%、1.7%,中拱高組角膜內皮細胞丟失率分別約為0.5%、0.7%、1.0%,高拱高組角膜內皮細胞丟失率分別約為1.1%、1.3%、1.4%。
表3 三組患者手術前后角膜內皮細胞計數
2.4術后并發癥情況隨訪至術后1a,三組患者除在術后1wk有個別高眼壓情況的發生(低拱高組1眼、中拱高組2眼、高拱高組1眼,發生率分別為2.7%、2.9%、3.2%),在停用局部外用激素類藥物并給予降眼壓藥物治療后均在短期內得到有效緩解,其余所有患者均未發現房角狹窄、ICL偏位、色素播散、瞳孔阻滯、晶狀體前囊膜下混濁、葡萄膜炎、眼內炎等并發癥。
3討論
角膜內皮細胞是維持角膜透明度及視力穩定的重要保護屏障之一,角膜內皮細胞不可再生,損傷后只能通過鄰近細胞的移行、擴張來維持角膜內皮層的完整。角膜內皮細胞丟失和水腫是內眼手術常見并發癥,Shaaban等[6]研究表明手術損傷是導致早期角膜內皮細胞丟失的重要因素。常規ICL植入術中,黏彈劑的使用在植入ICL時可起到維持前房成形,減少機械操作對角膜內皮細胞損傷的作用,但黏彈劑的殘留也大大增加了術后早期高眼壓的風險,胡春明等[7]認為ICL術后早期高眼壓的發生主要原因是黏彈劑在房水中殘留引起的一過性眼壓升高;Dougherty等[4]認為黏彈劑常常難以徹底清除,進而影響患者術后眼壓及視力恢復。因此探究改良術式,既能減少手術操作時間又能在避免術后高眼壓的前提下減少對角膜內皮細胞的損傷,對于保障眼部手術遠期臨床療效非常重要。
正常情況下,角膜內皮細胞密度會隨著年齡增長而降低,非接觸性角膜內皮鏡作為無創的檢測方式,可以直觀觀測角膜內皮細胞的形態,并可計算角膜內皮細胞密度、面積等,且在角膜中央檢測的重復性高。近年來國內外眾多學者針對ICL植入術后角膜內皮細胞丟失率進行了大量觀察,Edelhauser等[8]指出,ICL植入術后3、12mo,2、3a角膜內皮細胞平均損失2.1%、0.9%、2.3%、3.2%;畢伍牧等[9]研究改良ICL植入術(術中2.8mm透明角膜單切口、ICL裝載時使用極少量黏彈劑、ICL植入前免前房黏彈劑等)術后6mo,1、2a患者累積角膜內皮細胞丟失率分別為4.70%、7.59%、9.63%;Goukon等[10]比較了有孔型和無孔型ICL植入術后2a中央角膜內皮細胞丟失率分別為0.3%和1.1%;李海燕等[11]研究認為無黏彈劑ICL植入過程中的操作不會引起角膜內皮細胞的額外損傷,術后1wk角膜內皮細胞丟失率為1.0%,其作用與應用黏彈劑的術式相當。眾多研究觀測到的角膜內皮細胞丟失率略有差異,而早期研究的角膜內皮細胞丟失率相對近期研究偏高,分析主要與選取的樣本量較小、手術操作技術的日臻成熟、術中操作技巧的普及及測量過程中產生的誤差相關。本研究采用2.8mm微切口無黏彈劑ICL V4c植入術式,使得ICL植入時在前房內可以迅速展開,同時節省了沖洗黏彈劑的時間,大大減化了在前房內的操作步驟,有效減少與角膜內皮接觸的機會,從而減小了整個手術過程對角膜內皮造成的機械損傷風險,本研究中測得低拱高組術后1wk,3mo,1a角膜內皮細胞丟失率為1.2%、1.5%、1.7%,中拱高組術后1wk,3mo,1a中央角膜內皮細胞丟失率為0.5%、0.7%、1.0%,高拱高組術后1wk,3mo,1a中央角膜內皮細胞丟失率為1.1%、1.3%、1.4%,各組手術前后不同時間角膜內皮細胞計數差異無統計學意義,因此,無黏彈劑微切口ICL V4c植入術后早期未對角膜內皮細胞產生影響,表明無黏彈劑微切口ICL V4c植入術安全有效。
拱高為人工晶狀體后表面到晶狀體前表面的垂直距離。術后理想拱高(250~750μm)[12-13]是評價ICL植入術安全性的關鍵因素。Fernandes等[14]研究表明拱高過高可能引起前房變淺、角膜內皮損傷等。本研究發現,術后不同拱高組患者角膜內皮細胞計數無差異,因此750μm<拱高≤900μm的高拱高未造成術后早期角膜內皮細胞數目下降。本研究隨訪時間為1a,無黏彈劑微切口ICL V4c植入術式及高拱高長期對角膜內皮細胞的影響有待進一步觀察隨訪。
綜上所述,ICL植入術屬于微創手術,在追求更佳視覺質量的同時,減少眼球的損害顯得尤為重要。無黏彈劑微切口ICL V4c植入術及750μm<拱高≤900μm的高拱高在術后早期對角膜內皮細胞損傷很小,該術式安全可靠,大大減少了手術時間及操作步驟。

