卒中后肩手綜合征患者階段性抗阻訓練康復效果觀察
王國英
(河南中醫藥大學人民醫院/鄭州人民醫院,河南 鄭州 450003)
腦卒中為神經內科常見病, 是腦組織缺血缺氧性壞死所致, 是目前單病種致殘率最高的疾病,約2/3 患者會留有不同程度后遺癥。 肩手綜合征又稱反射性交感神經營養不良, 為腦卒中常見的肢體障礙并發癥,相關數據顯示[1],腦卒中后肩手綜合征(shoulder-hand syndrome,SHS)發生率高達70%。 該病可影響肢體任何部分,主要表現為手臂、腕關節及肩關節浮腫、疼痛,嚴重者可出現關節僵直、肌肉萎縮,使患者活動受限,逆轉困難,多數患者會伴隨終身,嚴重者會發展為固定的畸形,對其上肢功能活動造成極大的危害[2]。 腦卒中患者不僅表現為肢體功能障礙,且常伴隨語言、認知等功能障礙,這些障礙對肩手綜合征患者的預后產生不良影響。 腦卒中后肩手綜合征主要采用非甾體類藥物、 物理方法等治療,具有一定療效,但仍有部分患者遺留殘疾;在治療同時進行康復護理,提高患者自我管理能力,可在一定程度上促進肩手綜合征改善。目前,腦卒中后肩手綜合征護理方法包括康復技能訓練、心理干預等,但整體效果不理想。 臨床將腦卒中后肩手綜合征分為早期、后期和后遺癥期,階段性抗組訓練結合患者這一特點,分階段制定訓練程度,使患肢循序漸進承受訓練內容。 本研究對卒中后肩手綜合征患者采用階段性抗阻訓練結合綜合康復護理, 取得了一定的臨床效果,現報道如下。
1 對象
選取2016 年12 月—2018 年12 月我院收治的腦卒中后肩手綜合征患者90 例,對其隨機進行單雙編號后采用隨機數字表法分為觀察組與對照組,每組45 例。納入標準:(1)均符合腦卒中后肩手綜合征診斷標準[3],臨床分期參照江藤氏肩手綜合征診斷標準;(2)中風次數不超過2 次;(3)無骨質等畸形改變,既往無肩關節不利、疼痛癥狀;(4)無重大器質性病變,無精神障礙,意識清醒;(5)均知曉本研究詳情并自愿參與。排除標準:(1)合并心肌梗死、肝腎功能不全等重大疾病;(2)顱腦脊髓外傷等原因導致的肩手綜合征。
2 方法
2.1 干預方法
2.1.1 對照組 采用綜合康復護理, 連續訓練1 個月。(1)心理護理:卒中患者往往具有情緒異常(如焦慮、煩躁、抑郁)現象[4]。 與患者加強溝通,使其知曉通過康復護理能夠有效改善肢體功能障礙, 從而減輕患者不良情緒。(2)體位護理:患側臥位患者,指導其伸展肘關節,前臂旋后,張開雙手,防止肩關節受壓;使用冷熱交替濕敷法反復敷患肢腫脹處;健側臥位患者,將患側肘與手腕伸展開,前臂先前屈,并在腕下墊上枕頭。 (3)運動訓練:采用關節松動術松解患肢各關節;幫助患者做肩關節前屈、后伸、外展等被動運動; 待患者病情穩定后指導患者做肘關節屈曲、前臂旋前、旋后等主動活動;進行日常生活能力訓練,如洗臉、刷牙、如廁、穿脫衣服等。
2.1.2 觀察組 在對照組基礎上, 結合階段性抗阻訓練,在康復治療師和護士指導下,進行彈力帶、沙包等抗阻訓練,測試患者單次最大負荷(I Repitions Maximum,IRM),即用力階段吸氣、放松階段呼氣、深呼吸后屏氣再用力呼氣。(1)第1 階段 訓練阻力為50%IRM,進行搭橋訓練、滾筒訓練,護理人員指導患者利用健側上肢帶動患側上肢進行肩關節屈曲、肘關節伸展、前臂旋后、腕關節背伸訓練等,減輕頸部與患側屈肌痙攣;重點在于增大關節活動度,防止肌肉、肌腱粘連,每個動作10 次為1 組,每次訓練大約30 min,每天1~2 次,訓練幅度應以無痛與能承受為度。 (2)第2 階段 訓練阻力為60%~80%單次最大負荷,非痙攣肌力練習、抗痙攣手法,護理人員指導患者取平臥位,按摩痙攣肌肉,使用滾法訓練腕關節、指關節,使用推拿手法放松肩關節周圍肌群;訓練目的在于進一步增大關節活動;每個動作10 次為1 組,每次訓練大約30 min,每天1~2 次。(3)第3 階段 以大力量抗阻訓練為主并配合關節本體感覺訓練,指導患者循序漸進地進行上肢與全身運動,以身體可承受為度,避免過度運動造成損傷;進行拇指與四指伸展練習、日常生活活動訓練及上肢為支撐點的軀干運動。 訓練內容可減少,阻力相對增加,每次訓練大約30 min,每天1~2 次。 2 組患者均連續訓練1 個月。
2.2 觀察指標
2.2.1 肩關節活動度 干預前、干預1 個月末,采用180°通用量角器測量2 組患者肩關節前屈、 后伸及外展角度。
2.2.2 Ashworth 評分 采用Ashworth 痙攣評定量表,評定患者干預前、干預1 個月末的痙攣情況,分為6 個等級,0 級為肌張力未增加,患側被動活動無阻,計0 分;1 級為肌張力有一定增加,患側被動活動時肩關節活動度終末端有輕微阻力,計1 分;1+級為肌張力輕度增加,患側被動活動時,在肩關節活動度前50%范圍內出現突然卡住, 在肩關節活動度后50%呈現輕微阻力, 計2 分;2 級為肌張力較明顯增加, 在肩關節活動度大部分時阻力較明顯, 活動受限,計3 分;3 級為肌張力中度增加,患側被動活動時整個肩關節活動度內阻力明顯,活動較困難,計4分;4 級為肌張力高度增加,患側肢體僵硬,阻力很大,基本不可被動活動,計5 分。
2.2.3 日常生活自理能力 (activities of daily living ADL) 干預前、干預1 個月末,采用Barthel 指數進行生活自理能力評定,包括穿衣、如廁、進食、行走等10 項, 滿分100 分,60 分以上表示患者基本可以自理,分值越高日常生活自理能力越好[5]。
2.2.4 疼痛數字評價量表(Numerical Rating Scale,NRS):干預前、干預1 個月末,評定患者疼痛變化,分值為0-10 分,0 表示無痛,10 表示最痛。
2.3 調查方法與質量控制 本研究一般資料與觀察指標調查均采用問卷調查法, 由經過培訓的護理人員發放, 采用統一指導語為患者講解問卷填寫方法,填寫后當場收回,共發放90 份,回收90 份,回收率100%。本科室醫生、康復治療師、護理人員共同參與患者各指標的評價。
2.4 統計學處理 數據使用SPSS 21.0 處理, 本研究中呈正態分布的計量資料采用(±S)描述,2 組間比較采用獨立樣本t 檢驗, 組內干預前后比較采用配對樣本t 檢驗。2 組間計數資料比較采用χ2檢驗。以P<0.05 為差異有統計學意義。
3 結果
3.1 2 組一般資料比較 共納入觀察組、 對照組患者各45 例。 2 組患者性別、年齡、疾病類型、受累肢體、 疾病分期等一般資料相比, 差異無統計學意義(P>0.05)。 見表1。

表1 2 組卒中后肩手綜合征患者一般資料比較
3.2 2 組患者肩關節活動度比較 2 組患者干預前肩關節前屈、 后伸及外展角度相比差異無統計學意義(P>0.05),干預后2 組患者肩關節前屈、后伸及外展角度均較干預前增大(P<0.05),觀察組明顯大于對照組(P<0.05)。2 組在干預前后自身比較,在肩關節前屈、后伸及外展角度的差異也有顯著改善(P<0.001)。詳見表2。
表2 2 組卒中后肩手綜合征患者肩關節活動度比較(±S,°)

表2 2 組卒中后肩手綜合征患者肩關節活動度比較(±S,°)
前屈 后伸 外展n組別 t P t P t P觀察組對照組45 45 53.32 21.60<0.001<0.001 35.05 17.89<0.001<0.001 34.78 27.23<0.001<0.001 tP干預前44.72±5.26 45.80±5.53 0.95 0.34干預后156.78±11.66 82.76±9.79 32.61<0.001干預前14.15±2.29 14.63±2.74 0.90 0.37干預后41.52±4.68 26.72±3.92 16.26<0.001干預前39.92±5.10 38.75±4.84 1.12 0.27干預后97.75±10.58 72.64±7.67 12.89<0.001
3.3 2 組患者Ashworth、生活自理與疼痛評分比較
干預前,2 組患者的3 項指標評分比較,差異無統計學意義(P>0.05),干預后,2 組患者Ashworth、疼痛評分均顯著下降,生活自理評分顯著升高,觀察組明顯優于對照組(P<0.05)。2 組在干預前后自身比較,3個評分的差異均有統計學意義(P<0.001)。 詳見表3。
表3 2 組卒中后肩手綜合征患者Ashworth、生活自理與疼痛評分比較(±S,分)
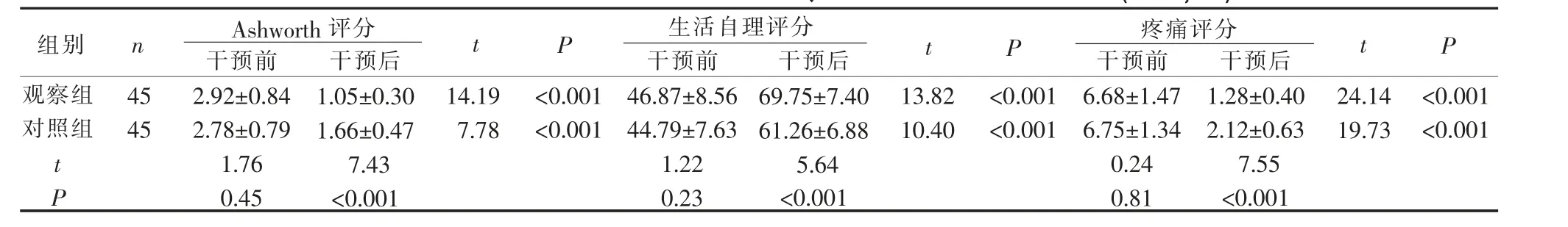
表3 2 組卒中后肩手綜合征患者Ashworth、生活自理與疼痛評分比較(±S,分)
Ashworth 評分 生活自理評分 疼痛評分t P組別 n t P t P觀察組對照組45 45 14.19 7.78<0.001<0.001 13.82 10.40<0.001<0.001 24.14 19.73<0.001<0.001 tP干預前2.92±0.84 2.78±0.79 1.76 0.45干預后1.05±0.30 1.66±0.47 7.43<0.001干預前46.87±8.56 44.79±7.63 1.22 0.23干預后69.75±7.40 61.26±6.88 5.64<0.001干預前6.68±1.47 6.75±1.34 0.24 0.81干預后1.28±0.40 2.12±0.63 7.55<0.001
4 討論
4.1 對肩手綜合征患者實施階段性抗組訓練和綜合康復護理的重要意義 肩手綜合征的發生與中樞神經損傷導致的血管運行功能障礙、 患肢長時間下垂所致體液循環不暢、 輸液時發生液體外漏等因素有關[6-7]。 目前,臨床對于腦卒中患者肩手綜合征尚無特效治療手段, 通常給予多療法協同治療,但療效仍有待提高[8]。 綜合康復護理為肩手綜合征常用護理干預模式,且內容全面,心理護理有利于疏導患者負性情緒,改善心理狀態,提高患者配合度, 確保其以更佳的心理狀態進行患肢功能鍛煉[9-10]。協助患者正確擺放體位,有利于促進靜脈回流,減輕患肢水腫與疼痛。 適度運動訓練通過幫助患者盡早活動, 可有效改善水腫, 預防肢體僵硬,從而提高關節活動度。 通過給予被動運動和主動運動來使得患者的關節活動范圍得到擴展,預防其關節粘連[11]。綜合康復護理中運動訓練雖然也依據患者耐受程度進行循序漸進訓練, 但并未對運動量進行量化處理, 護理人員在為患者制定運動量時主觀性較強,導致部分患者超負荷運動,不僅起不到促進康復的效果,還可能增加患者痛苦。何雯雯研究指出[12],抗阻訓練可改善腦卒中患者下肢功能。 因此,對肩手綜合征患者實施階段性抗組訓練和綜合康復護理具有重要臨床意義。
4.2 階段性抗阻訓練可改善肩關節功能 我科根據腦卒中肩手綜合征的階段性特點將訓練分為3個階段, 并依據單次最大負荷設定各個階段阻力。第1 階段應該掌握基本姿勢及運動,并進行正確運動,反復訓練,促進中樞神經系統內新的神經通路建立。 第2 階段進行神經促通,依據患者個體化特點重建正常運動功能模式,對上肢進行前屈、后伸、外展等主被動活動,使肩關節活動范圍擴展,預防關節粘連;通過滾法、按摩等促進靜脈血液流動,利用自發性姿勢反射與平衡反應調節肌張力,改善肌肉痙攣狀態[13]。 第3 階段進行日常功能性、技巧性動作訓練,以患者最大承受阻力,進行全身功能平衡訓練,包括姿勢控制、平衡反應、伸手、抓握、穿脫衣等日常動作,從而促進大腦高級運動中樞恢復和重建。 本研究中,腦卒中后肩手綜合征患者采用階段性抗阻訓練結合綜合康復護理,結果顯示,觀察組肩關節前屈、 后伸及外展角度均大于對照組,Ashworth 評分均低于對照組。 提示階段性抗阻訓練有利于改善肌肉痙攣狀態,增加關節活動度,促進肩關節功能恢復。
4.3 階段性抗阻訓練可提高日常生活能力 上肢功能障礙對患者生活質量影響較大, 也影響著患者的生活積極性及自我成就感[14]。腦卒中導致中樞神經受損, 上運動神經元損傷后脊髓反射活動增高可引起痙攣,是由于運動控制紊亂所致[15-16]。 本研究中, 階段性抗阻訓練通過采用反射性抑制來抑制異常的姿勢反射和肌張力, 并對痙攣肌進行持續牽伸訓練,從而減弱牽張反射活動,改善痙攣狀態。 臨床研究已證實[17],抗阻訓練可使核心肌群傾斜角度發生改變,激活核心肌,提高肌肉活動活性。 抗阻訓練針對患者不同階段進行抓握、進食、負重、穿脫衣服等日常活動訓練,提高患肢靈活性,也提高了患者參與日常活動的積極性。 腦卒中后肩手綜合征患者日常生活能力的恢復與生理、心理相關,該病作為重大應激源,可導致患者出現焦慮、抑郁等不良情緒,對其康復訓練有較大的影響。 本研究中生活自理評分高于對照組,提示將階段性抗阻訓練與綜合康復護理相結合,通過改善患肢靈活性及患者的情緒,進而增強其訓練的積極主動性,從而促進其關節功能恢復,提高日常生活能力。
4.4 階段性抗阻訓練可減輕疼痛 腫脹與疼痛是肩手綜合征主要臨床表現之一, 在進行早期主被動活動時,動作應輕柔,在不增加患者疼痛情況下進行患肢活動。 階段性抗阻訓練以患者運動量耐受程度進行階段訓練,有利于減輕患者疼痛,提高訓練積極主動性, 而積極主動訓練反過來也可促進血液循環加快,改善痙攣,減輕患肢疼痛。本研究結果顯示,觀察組疼痛評分明顯低于對照組, 表明階段性抗阻訓練有利于減輕患者疼痛, 提高患者參與訓練的積極性。

