壓力感受器張力測試系統在全膝關節置換術中的應用
莫挺挺,張江南,李 俊,朱云森,江 敞
全膝關節置換術(TKA)是治療終末期膝關節骨關節炎(OA)的重要手段[1-2],而軟組織平衡對TKA術后膝關節的運動準確性、穩定性和假體的長期生存率起著關鍵作用[3]。目前,對于軟組織平衡的評估很大程度上仍然依賴于外科醫師的經驗和技術,這就限制了TKA在基層醫院的開展。傳統軟組織平衡的技術主要是間隙平衡技術和測量截骨技術,測量截骨技術操作相對簡單,但屈膝間隙平衡難以保證,而間隙平衡技術對于術者技術的要求較高[4]。目前國內關于壓力感受器在TKA軟組織平衡中的應用研究較少。2018年1~12月,我科行TKA治療30例膝關節OA患者,本研究旨在探討壓力感受器張力測試系統輔助TKA治療膝關節OA的應用價值,報道如下。
1 材料與方法
1.1 病例選擇納入標準:① 符合膝關節OA臨床表現和X線影像學表現;② Kellgren-Lawrance分級Ⅲ級或Ⅳ級;③ 經過至少3個月非手術治療無效需行初次單側TKA;④ 膝關節肌力良好;⑤ 有完整的隨訪資料。排除標準:① 心、肺功能無法耐受手術;② 精神疾病無法配合治療;③ 髖關節疾病導致髖關節活動范圍嚴重受限者;④ 重度內外翻或膝關節骨量嚴重丟失者。
1.2 病例資料本研究納入30例,根據軟組織平衡方法不同將患者分為兩組,觀察組使用壓力感受器張力測試系統進行軟組織平衡,對照組采用間隙平衡技術進行軟組織平衡,各15例。兩組術前一般資料比較差異無統計學意義(P>0.05),見表1。兩組均由同一組醫師手術。假體采用捷邁Nex-Gen LPS高屈曲型膝關節假體,壓力感受器張力測試系統采用捷邁eLIBRA?張力測試系統。
1.3 手術方法腰硬聯合麻醉。常規使用充氣止血帶,做膝關節前正中切口,髕旁內側入路。顯露膝關節后,翻開髕骨,咬除增生骨贅,切除部分髕下脂肪墊、前后交叉韌帶、內外側半月板,并使膝關節前脫位。股骨側采用髓內定位法進行股骨遠端截骨,脛骨側采用髓外定位法進行脛骨近端截骨。① 觀察組:截骨完成后,伸直膝關節,將合適的間隔器與壓力感受器張力測試系統的感受器連接,并將間隔器插入伸直間隙,通過感受器上直觀顯示的數值判斷內外側間隙的張力,要求內外側數值相等并<5(1=15 N壓力);如內外側數值不等,則對數值高的一側的軟組織進行適當的松解,直至內外側數值相等并<5,如內外側數值相等且>5,可選擇小一號的間隔器進行測試。平衡伸直間隙后,膝關節屈曲90°,參考脛骨平臺感受器的大小,選擇壓力感受器張力測試系統股骨部件的大小。將股骨部件固定在股骨遠端截骨面上,確保組件緊貼股骨遠端和后髁,選擇合適大小的脛骨插件,連接感受器,將脛骨插件插入屈曲間隙,觀察感受器上的數值,要求內側數值>5 且大于外側數值,根據內側數值更換相應大小的墊片,再通過調整股骨部件外旋使內外側數值相等,達到屈曲間隙平衡。在股骨部件2個固定孔打入固定釘,該兩孔的連線即為股骨外旋參考線。根據屈曲間隙平衡后得到股骨的外旋角度測量股骨假體大小,進行四合一截骨。然后進行假體試模,徹底沖洗后安裝TKA假體。② 對照組:采用間隙平衡技術,先獲得平衡的伸直間隙后再以此為參考,以相同的內外側撐開張力撐開屈曲間隙,進行股骨前后髁截骨,最終獲得矩形的屈曲間隙,以此達到屈曲狀態下的內外側間隙平衡和屈伸間隙平衡,再進行四合一截骨。然后進行假體試模,徹底沖洗后安裝TKA假體。
1.4 術后處理常規使用抗生素預防感染。術后12 h開始使用抗凝藥物預防血栓。術后指導患者膝關節屈伸活動及股四頭肌功能鍛煉,術后第1天下午患者開始下床扶拐行走。
1.5 評價指標觀察兩組并發癥情況,記錄兩組術后12個月膝關節疼痛VAS評分、關節活動度(ROM)、KSS臨床與功能評分以及人工關節被遺忘指數(FJS)評分。
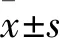
2 結果
患者均獲得隨訪,時間12~18個月。兩組患者術后均未出現切口感染及假體松動、周圍骨折等并發癥。術后12個月,膝關節疼痛VAS評分、ROM、KSS臨床與功能評分和FJS評分觀察組均優于對照組,差異有統計學意義(P<0.05),見表2。
兩組典型病例見圖1~6。

表1 兩組術前一般資料比較

表2 兩組術后12個月各項指標比較

圖1 患者,男,72歲,左側膝關節OA,采用壓力感受器張力測試系統輔助TKA治療 A.術前左膝關節X線片,顯示膝關節OA表現,內側關節間隙狹窄;B.術前全下肢X線片,顯示左膝關節輕度內翻畸形;C.術中使用壓力感受器進行伸直間隙平衡;D.術中使用股骨組件、脛骨插件和壓力感受器進行屈曲間隙平衡,轉動前內側的調整螺釘進行外旋調整;E.術后第1天左膝關節X線片,顯示假體位置良好;F.術后第7天全下肢X線片,顯示左下肢力線恢復良好;G.術后1年全下肢X線片,顯示假體位置良好,無松動、移位 圖2 患者,女,67歲,左側膝關節OA,采用壓力感受器張力測試系統輔助TKA治療 A.術前左膝關節X線片,顯示膝關節OA表現,內側關節間隙狹窄;B.術前全下肢X線片,顯示左膝關節輕度內翻畸形;C.術中使用壓力感受器進行伸直間隙平衡;D.術中使用股骨組件、脛骨插件和壓力感受器進行屈曲間隙平衡,轉動前內側的調整螺釘進行外旋調整;E.術后第1天左膝關節X線片,顯示假體位置良好;F.術后第7天全下肢X線片,顯示左下肢力線恢復良好;G.術后1年全下肢X線片,顯示假體位置良好,無松動、移位
3 討論
3.1 壓力感受器張力測試系統的優勢本研究中,對照組采用間隙平衡法進行軟組織平衡,術中通過特殊的撐開鉗使屈曲內外側間隙大致相等(需要術者根據經驗主觀判斷),然后通過截骨板進行外旋截骨,不受解剖標志影響,但撐開的內外側間隙也無法精確到完全相等[5-6]。而壓力感受器張力測試系統是通過計算機接收關節間隙壓力傳感器信號,能夠實時、客觀、量化顯示患者手術過程中的膝關節內、外側間隙的壓力值,能夠幫助醫師準確地調節軟組織平衡。該系統是一個開放的系統,可以適用于各種膝關節假體的置換,便于術者根據患者實際情況選擇假體;而且具有體積小、質量輕、便于攜帶的特點[7-9]。壓力感受器張力測試系統結合了間隙平衡法和測量截骨法的優點,在屈曲間隙平衡的過程中,可以精確地、個性化地確定股骨假體的外旋,使股骨假體的安裝符合個體的差異。Cidambi et al[4]對91例患者使用捷邁eLIBRA?壓力感受器張力測試系統進行屈曲間隙平衡,發現截骨精確度更高。Shalhoub et al[10]對121例膝關節置換者使用了張力測試系統,發現能準確地預測間隙平衡。本研究結果顯示,使用壓力感受器張力測試系統進行軟組織平衡的患者,術后膝關節疼痛程度更低,ROM更大,術后膝關節功能恢復也更好。
3.2 壓力感受器張力測試系統的缺陷在壓力感受器張力測試系統的使用過程中也會遇到一些問題,比如對于一些較嚴重的膝外翻畸形,會出現外側間室的壓力大于內側間室,這時可能需要先進行外側軟組織松解。對于一些較嚴重的膝內翻畸形,可能會出現內外側壓力值始終無法調整到相等,這時需要對內側軟組織進行適當松解。如果出現內側副韌帶松弛或者屈曲間隙過大,感受器的讀數可能不會增加,這時需要更換更厚的脛骨插件。內側副韌帶過于松弛是使用壓力感受器張力測試系統的禁忌證,這時可能需要使用限制性假體。

圖3 患者,女,70歲,右側膝關節OA,采用壓力感受器張力測試系統輔助TKA治療 A.術前右膝關節X線片,顯示膝關節OA表現,內側關節間隙狹窄;B.術前全下肢X線片,顯示右膝關節輕度內翻畸形;C.術中使用壓力感受器進行伸直間隙平衡;D.術中使用股骨組件、脛骨插件和壓力感受器進行屈曲間隙平衡;E.術后第1天右膝關節X線片,顯示假體位置良好;F.術后第7天全下肢X線片,顯示右下肢力線恢復良好;G.術后1年全下肢X線片,顯示假體位置良好,無松動、移位 圖4 患者,女,66歲,右側膝關節OA,采用間隙平衡技術進行TKA治療 A.術前右膝關節X線片,顯示膝關節OA表現,內側關節間隙狹窄;B.術前全下肢X線片,顯示右膝關節輕度內翻畸形;C.術后第1天右膝關節X線片,顯示假體位置良好;D.術后第7天全下肢X線片,顯示右下肢力線恢復良好;E.術后1年全下肢X線片,顯示假體位置良好,無松動、移位

圖5 患者,女,68歲,右側膝關節OA,采用間隙平衡技術進行TKA治療 A.術前右膝關節X線片,顯示膝關節OA表現,內側關節間隙狹窄;B.術前全下肢X線片,顯示右膝關節輕度內翻畸形;C.術后第1天右膝關節X線片,顯示假體位置良好;D.術后第7天全下肢X線片,顯示右下肢力線恢復良好;E.術后1年全下肢X線片,顯示假體位置良好,無松動、移位

圖6 患者,女,71歲,左側膝關節OA,采用間隙平衡技術進行TKA治療 A.術前左膝關節X線片,顯示膝關節OA表現,內側關節間隙狹窄;B.術前全下肢X線片,顯示左膝關節輕度內翻畸形;C.術后第1天左膝關節X線片,顯示假體位置良好;D.術后第7天全下肢X線片,顯示左下肢力線恢復良好;E.術后1年全下肢X線片,顯示假體位置良好,無松動、移位
綜上所述,使用壓力感受器張力測試系統輔助TKA治療膝關節OA能更精確地恢復膝關節的軟組織平衡,從而提高術后穩定性,更好地恢復膝關節功能以及活動度,值得在臨床推廣使用。本研究不足:納入病例數較少,缺乏大樣本的對照研究;隨訪時間短,缺少中遠期的隨訪及臨床療效評價。

