兩種入路行全髖關節置換術治療股骨頭缺血性壞死的短期療效比較
張 凌,馮樹生
股骨頭缺血性壞死若不及時治療,容易導致股骨頭塌陷,從而引起骨性關節炎、關節脫位等[1-2]。全髖關節置換術(THA)是目前治療股骨頭缺血性壞死的主要方式,可有效緩解疼痛,恢復髖關節功能[2-4]。THA術后關節功能恢復受諸多因素影響,而手術的入路方式就是其中較為典型的因素。2014年3月~2016年3月,我科采用直接前方入路(DAA)和傳統后外側入路(PLA) 行THA治療92例股骨頭缺血性壞死患者,本研究觀察不同入路對療效的影響,報道如下。
1 材料與方法
1.1 診斷標準股骨頭缺血性壞死診斷標準:臨床癥狀表現為大腿部位、臀部和腹股溝關節痛,髖關節活動受限。X線片顯示股骨頭塌陷,內部有分界的硬化帶,而放射性核素掃描顯示股骨頭內熱區中有冷區,MRI的T1加權像呈帶狀低信號。活檢顯示骨小梁的細胞空陷窩>50%,部分骨髓壞死等。
1.2 病例選擇納入標準:① 符合股骨頭缺血性壞死診斷標準,髖臼一般情況良好;② 術前檢查無手術禁忌證;③ 意識清楚,溝通能力良好;④ 術后有隨訪6個月的完整資料;⑤ 年齡≥18歲;⑥ 患者自愿參加本研究并簽署知情同意書。排除標準:① 嚴重骨質疏松;② 既往有髖關節手術史;③ 不能接受手術,有突發性死亡危險疾病;④ 其他因素導致的股骨頭壞死;⑤ 精神障礙、凝血功能障礙、肝腎功能不全。
1.3 病例資料本研究納入92例,均經X線及MRI檢查后確診為股骨頭缺血性壞死。根據入路方式不同將患者分為兩組,各46例。① DAA組:男25例,女21例,年齡54~78(61.2±4.3)歲;病程1~6 (2.6±0.8)年;股骨頭壞死ARCO分期:Ⅲ期37例,Ⅳ期9例。② PLA組:男26例,女20例,年齡52~79(61.5±4.1)歲;病程1~6 (2.5±0.8)年;股骨頭壞死ARCO分期:Ⅲ期38例,Ⅳ期8例。兩組術前一般資料比較差異無統計學意義(P>0.05)。
1.4 手術方法硬膜外麻醉。 ① DAA組:患者仰臥位。在髖關節外側,以大轉子為中心做 7~12 cm縱向切口,鈍性分離臀大肌,從髖關節前部、股骨附著處切斷肌群,T形切開關節囊,暴露股骨頭。在距離小轉子上 1.0~1.5 cm 處鋸斷股骨頸,取股骨頭,清除周圍組織。外展 45°、前傾20°行髖臼擴髓。維持角度,安裝髖臼生物型假體。屈髖屈膝內收下垂內旋患肢,先進行遠端擴髓至股皮質,確認股骨髓腔,而后分別進行屈髖 90°、外展外旋位。見關節穩定、無脫位后,再分別植入骨水泥型或生物型假體,復位。高分子編織線重建短外旋肌群、關節囊。② PLA組:患者側臥位,軟墊置于腋下方,使用外固定器分別在髂前上棘、骶尾骨處進行骨盆固定,保持身體垂直水平。距大轉子頂端1~2 cm處為中心,近端做長約6 cm的弧形切口,輕度弧形向遠端延伸3~8 cm,顯露股骨前側。切開皮膚、闊筋膜,沿臀大肌方向鈍性分離闊筋膜5 cm,必要時可擴大分離范圍,上下牽開臀大肌,暴露股骨轉子間窩髖關節外旋肌表面脂肪組織,無需分離坐骨神經,并將其與脂肪組織向后內側推開。髖關節內旋、牽拉,遠離坐骨神經,在梨狀肌、閉孔內肌止點處切開,留置縫線,靠近股骨止點處切斷外旋肌群并反折,暴露關節囊后部,T形切開關節囊,并向兩側牽開,暴露股骨頭、股骨頸等,使股骨脫出,在股骨小轉子上方一橫指處至大轉子頂點連線處向外截骨,修整股骨頭。髓腔鉆打通骨髓腔,采用銼骨刀擴髓,安裝股骨柄和股骨頭,復位。置引流管,縫合切口。
1.5 術后處理術后24 h拔除引流管。兩組給予抗生素治療2~3 d,術后2 d做被動康復訓練,下床后可做主動康復訓練(活動關節、借助拐杖下床行走等)。
1.6 觀察指標與療效評價記錄手術時間、術中出血量、切口長度、術后引流量及術中髖臼杯前傾角度。術后6個月采用Harris髖關節功能評分評估療效。
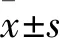
2 結果
患者均獲得6個月隨訪。術后均未發生假體松動或下沉。
2.1 手術情況見表1。切口長度、術中髖臼杯前傾角、術后引流量兩組比較差異均無統計學意義(P>0.05)。手術時間PLA組短于DAA組,但術中出血量PLA組多于DAA組,兩組2項指標比較差異均有統計學意義(P<0.05)。
2.2 Harris髖關節功能評分優良率見表2。術后6個月,兩組Harris髖關節功能評分優良率比較差異無統計學意義(P>0.05)。
2.3 兩組典型病例見圖1~4。

表1 兩組手術情況比較

圖1 患者,女,61歲,無誘因左髖疼痛、活動受限2年余入院,采用DAA行THA治療 A.術前X線片,顯示左側股骨頭壞死ARCO分期 Ⅲ期,股骨頭斑片狀密度不均、硬化與囊腫形成,髖臼側骨質增生;B.術后5個月X線片,顯示人工關節位置理想,髖臼杯、股骨柄貼合骨質,髖臼杯前傾角良好,假體位置無明顯改變,位置良好 圖2 患者,女,55歲,無誘因左髖疼痛、活動受限5年余入院,采用DAA行THA治療 A.術前X線片,顯示左側股骨頭壞死ARCO分期Ⅳ期,股骨頭關節面塌陷變扁、關節間隙狹窄、髖臼緣出現增生變化;B.術后6個月X線片,顯示髖臼、股骨柄位置良好,臼杯與真臼貼合,前傾約15°,假體無松動移位 圖3 患者,男,62歲,右下肢疼痛6年入院,采用PLA行THA治療 A.術前X線片,顯示右側股骨頭壞死ARCO分期Ⅳ期,髖關節面塌陷變扁、關節間隙狹窄;B.術后3個月X線片,顯示假體位置良好,髖臼杯前傾角刻意加大 圖4 患者,男,56歲,右下肢疼痛4年余入院,采用PLA行THA治療 A.術前X線片,顯示右側股骨頭壞死ARCO分期Ⅳ期,髖關節面塌陷變扁吸收、髖臼出現壞死、囊性變、囊腫;B.術后2個月X線片,顯示假體位置良好,未見松動移位

表2 術后6個月兩組Harris髖關節功能評分優良率比較(例)
3 討論
3.1 DAA行THA治療股骨頭缺血性壞死的優、缺點優點:① 可以提高透視定位的準確性,利于評估髖臼假體的位置及保證雙下肢等長。② 利用肌肉間隙進入到關節囊,不需要切斷或者劈開肌肉,對神經肌肉無明顯損傷。③ 創傷小、術中出血量少。本研究結果顯示,術中出血量DAA 組少于 PLA 組,體現了 DAA行THA治療股骨頭缺血性壞死的微創優勢。缺點:① 股骨近端暴露不良。② 易導致股外側皮神經損傷。③ 術中如過度用力外旋患肢易導致膝關節、踝關節骨折。④ 學習曲線階段,DAA行THA并發癥的發生風險高[4-5]。
3.2 PLA行THA治療股骨頭缺血性壞死的優、缺點優點: ① PLA行THA治療保留了臀中肌及屈髖肌群,術中軟組織損傷程度輕,可避免損害股外側血管,減少神經損傷。② 具有暴露廣泛、截骨充分、視野良好等優點。③ 假體定位準確,術后康復快,學習曲線短。本研究結果顯示,手術時間PLA組短于 DAA 組(P<0.05)。缺點: ① 破壞了髖關節的穩定性。② 臀大肌血供豐富,在分離臀大肌時可能損傷周圍血管,造成大量出血。
3.3 兩種入路方式行THA治療股骨頭缺血性壞死的療效比較假體位置、Harris髖關節功能評分是評估THA成功與否的重要指標。假體位置不良是造成髖關節術后不穩的一個重要因素,進而影響患者髖關節功能恢復。唐智 等[6]推薦理想的髖臼杯假體位置是前傾角(15°±10°),超出此范圍則認為假體位置不良。本研究術中髖臼杯前傾角兩組比較差異無統計學意義,術后均未發生假體松動或下沉,術后6個月兩組Harris髖關節功能評分優良率比較差異無統計學意義。說明兩種入路行THA治療股骨頭缺血性壞死的近期臨床療效相當。但PLA在保證手術療效的同時可縮短手術時間,而DAA術中出血量更少。在臨床實踐工作當中,應當根據患者實際情況,為其選取合理的手術入路方式。

