腹腔鏡輔助下經肛門逐層梯度切除直腸肌鞘改良Soave術治療小嬰兒先天性巨結腸的療效觀察
曾 輝 薛彥生 李國添 楊志敏 楊 超
廣東省惠州市第二婦幼保健院小兒外科 516000
先天性巨結腸也被稱為赫什朋病,指的是腸管受累發生痙攣狹窄,造成蠕動受限,腸內容物無法正常排出,并在腸道內堆積,引起腸管變形,逐漸形成巨結腸改變,多見于乙狀結腸、直腸等[1]。流行病學調查顯示,大約5 000個活產兒中有1例發病,且男性發病率明顯高于女性,二者比例約為4∶1[2]。至今,先天性巨結腸的發病原因并未明確,多認為是多基因遺傳和環境因素共同作用的結果,低位腸梗阻、頑固性便秘、腹脹等是其主要表現[3]。傳統經腹治療方案創傷較大,容易影響術后恢復,并發癥也較多。隨著腹腔鏡技術在臨床的不斷發展,經肛門逐層梯度切除直腸肌鞘改良Soave術的實施有了更好的技術支持,有文獻報道該技術的輔助性應用,能夠提升改良Soave術的效果[4]。為進一步了解腹腔鏡輔助下經肛門逐層梯度切除直腸肌鞘改良Soave術的治療價值,將我院兒科收治的60例小嬰兒先天性巨結腸患兒進行分析,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月—2019年12月我院收治的小嬰兒先天性巨結腸患兒60例進行分析。納入標準:(1)年齡<6個月的小嬰兒;(2)符合先天性巨結腸診斷標準[5],經術后病理證實;(3)有典型的嘔吐、腹脹煩躁、排便不暢等表現;(4)家長自愿參與,并簽署知情同意書。排除標準:(1)存在手術治療禁忌證,不滿足手術指征,手術不耐受;(2)合并其他類型的先天性疾病;(3)肛周伴有嚴重感染急需處理;(4)臨床資料欠完善。經數字隨機表法,將全部患兒分為對照組和觀察組,各30例。對照組中男22例,女8例;年齡24~78d,平均年齡(45.12±3.61)d;類型:常見型21例,長段型9例。觀察組中男24例,女6例;年齡25~80d,平均年齡(45.03±3.60)d;類型:常見型23例,長段型7例。本研究經醫院倫理委員會批準,兩組各資料比較均衡性好(P>0.05),具有可比性。
1.2 手術方法 對照組采用傳統手術治療:氣管插管全麻,取仰臥位,暴露肛門,在距離齒線上0.5cm處,電刀將直腸黏膜及部分黏膜下層逐層切開,沿肛管直腸肌鞘按環肌、縱肌梯度分離,超聲刀止血。觀察組采用腹腔鏡輔助下經肛門逐層梯度切除直腸肌鞘改良Soave術治療:術前1周,使用溫鹽水進行灌腸處理,并對灌腸后的各方面情況,如腹脹緩解、排便等進行觀察,做好腸道準備工作,其間建議家長喂養深度水解蛋白奶粉,以減少成形大便,縮短腸道準備所需時間。腹腔鏡對腸管情況進行探查,如顏色、厚度、蠕動等,以此初步明確切除部位及范圍。取仰臥位,氣管插管全醉,常規消毒處理、鋪巾,腹壁作3個孔。借助腹腔鏡的引導,使用超聲刀游離病變的結腸及近端直腸系膜至盆底,通過肛門撐開器適度撐開肛門,利用拉鉤牽拉,于肛門齒線上0.5~1.0cm的位置,針形電刀切開直腸黏膜(環形切開),縫1圈黏膜牽引線然后向上推剝1.0~2.0cm的距離,之后將直腸環肌切開,向上分離推進,距離為2.0~3.0cm,隨后進一步將縱肌切開,逐層梯度分離肌鞘(2.0~3.0 cm范圍內),將直腸肌鞘到盆底腹膜以環形的形式切斷,腹腔鏡直視下從肌鞘拖出病變結腸并切除,近端正常結腸漿肌層與殘留肌鞘縫合固定4針,結腸斷端全層與齒線上創面吻合。術后留置肛管3~5d,行靜脈營養支持,以及肛周局部皮膚護理。
1.3 觀察指標 術后進行隨訪,比較兩組各項圍術期指標和恢復情況,記錄術后和出院后并發癥發生情況,主要包括:肛門狹窄、排便功能障礙、小腸結腸炎、切口感染、粘連性腸梗阻。
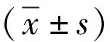
2 結果
2.1 兩組圍術期指標及恢復情況對比 觀察組圍術期指標及恢復情況均優于對照組,差異有統計學意義(P<0.05)。見表1。

表1 兩組圍術期指標及恢復情況對比
2.2 兩組術后并發癥發生情況對比 與對照組相比,觀察組術后并發癥發生率明顯更低(P<0.05)。見表2。

表2 兩組術后并發癥發生情況對比[n(%)]
3 討論
先天性巨結腸病是嬰幼兒時期的常見病和多發病,具有一定的家族性發生傾向,根據病變累及范圍的不同,可以分為常見型、長段型、短段型等,會對患兒的生長發育造成嚴重的限制,導致健康水平下降,嚴重時可威脅患兒的生命安全[6]。因此,醫生在根據病史、癥狀、實驗室檢查以及影像學綜合診斷檢查后,應及時有效地制定并采取治療方式。
藥物保守治療是先天性巨結腸的治療方式之一,適用于輕癥患兒,其是用各種方法使患兒達到每天或隔天排便,以解除低位腸梗阻癥狀的目的,但是通過服用潤滑劑、緩瀉劑,或者塞肛、灌腸等保守治療,患兒通常只能夠維持排便4~6個月,并且對于情況危急的患兒,保守治療往往無效,此時必須制定并采取手術治療方案。傳統手術方法治療先天性巨結腸盡管有一定的效果,但是大部分文獻報道指出其存在手術時間長、術中出血量大、恢復慢等不足,還容易引起并發癥[7]。肛門改良Soave根治術改變了傳統手術方式,在國內外均受到廣泛關注,加之腹腔鏡技術的使用,使得巨結腸的治療效果得到了質的提升。相較于傳統手術治療,腹腔鏡下輔助經肛門逐層梯度切除直腸肌鞘改良Soave術已經成為目前主流的巨結腸手術方法,具有創傷小、失血少、術后恢復快、切口美觀等優點,對肛門遠期功能幾乎不造成影響。本文結果顯示,觀察組在手術時間、術中出血量、禁食時間、腸蠕動恢復時間、住院時間均優于對照組(P<0.05),充分說明了經腹腔鏡Soave術的特點和優勢。并發癥是評價手術治療安全性的重要指標,減少并發癥的發生,可提升嬰幼兒手術治療的安全性。本文中,相較于對照組,觀察組并發癥發生率更低(P<0.05),表明了經腹腔鏡輔助行Sovae術,并發癥更少,安全性更高。腹腔鏡的使用,能夠開闊手術視野,使醫者更好、更清晰地觀察病灶位置,并且操作起來空間大,較為靈活,難度低于傳統手術,從而能夠更好地提升病灶切除的精準度,減少繁雜操作引起的并發癥,此外腹腔鏡手術程中能夠監視全部過程,避免吻合時出現結腸扭轉[8]。因此,腹腔鏡下輔助經肛門逐層梯度切除直腸肌鞘改良Soave術具有較少的并發癥,而獲得較高的安全性。
綜上所述,小嬰兒先天性巨結腸的臨床治療中,腹腔鏡下輔助經肛門逐層梯度切除直腸肌鞘改良Soave術治療具有創傷小、術后恢復快、安全性高的優點,是現階段一種較為理想的手術方法。

