272例新型冠狀病毒肺炎患者胸部CT演變特點分析
徐慧敏 蔣慧榮 陳鴻坤 陳思睿 陳 超 修良昌 韓亞娟
1 廣州醫科大學附屬廣州市第八人民醫院,廣東省廣州市 510060;2 廣東醫科大學公共衛生學院
新型冠狀病毒肺炎(Coronavirus disease 2019,COVID-19)是2019年12月以來在湖北省武漢市出現的一種新型急性傳染病,隨后在我國其他地區及境外多個國家相繼出現,發展為全球大流行,目前新型冠狀病毒感染確診主要依據病原學及血清學證據[1]。因對肺部早期病變及微小病變敏感,胸部CT作為首選的影像學檢查,可用于早期篩查、判斷病變性質、評估病變嚴重程度[2]。筆者回顧性分析272例新型冠狀病毒核酸檢測陽性確診患者的CT影像及臨床資料,探討患者的胸部CT影像學演變情況,對疾病的臨床分型及療效評估方面進行討論。
1 資料與方法
1.1 一般資料 收集2020年1—3月廣州市第八人民醫院隔離病區272例確診COVID-19患者臨床及影像學資料,所有病例至少1次新型冠狀病毒核酸咽拭檢測陽性,且均符合國家衛生健康委辦公廳、國家中醫藥管理局辦公室頒布的《新型冠狀病毒感染的肺炎診療方案(試行第五版)》中確診病例臨床診斷標準,并經廣州市第八人民醫院專家組討論確定診斷。其中,危重型5例,重型32例,輕型27例,普通型208例,男126例,女146例,患者年齡15~90歲。
1.1.1 分型標準:根據是否有臨床癥狀、是否有肺炎、肺炎的嚴重程度、是否出現呼吸衰竭、休克、有無其他器官功能衰竭等分為輕型、普通型、重型、危重型[1],所有病例均經廣州市第八人民醫院專家組討論確定分型。為便于討論,筆者把危重型、重型合并為重癥病例,輕型、普通型合并為非重癥病例。
1.1.2 倫理標準:本研究符合醫學倫理學標準,經廣州市第八人民醫院醫學倫理委員會批準,倫理審批號:市八倫字號,科202001134,取得患者或家屬知情同意。
1.2 方法 采用美國GE 64排128層OptimaCT680進行掃描,患者取仰臥位,吸氣后屏氣,掃描范圍從肺尖到肺底,層厚5~6mm。在PACS工作站上分別選擇縱隔窗(窗寬300~400HU,窗位35~40HU)及肺窗(窗寬100~1 300HU,窗位-700HU)進行觀察。采集入院后首次、第(3±1)天、第(7±1)天、第(12±1)天的胸部CT影像,并按臨床分型分為非重癥組與重癥組進行比較。
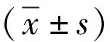
2 結果
2.1 患者基本情況 272例新型冠狀病毒肺炎患者,發病至入院時間中位數5(3,7)d,男126例,其中重癥24例(64.86%),女146例,其中重癥13例(35.14%),重癥組男性比例顯著高于女性,差異有統計學意義(χ2=5.149,P=0.023);年齡15~90歲,非重癥患者平均年齡(46.84±15.73)歲,重癥患者平均年齡(60.53±11.20)歲,兩組間比較,重癥組平均年齡顯著高于非重癥組,差異有統計學意義(t=6.430,P<0.001)。
2.2 病變累及肺部情況 隨著患者病情發展,病變范圍可能會產生變化,因此收集272例病例在入院后第(12±1)天的胸部CT數據顯示,37例重癥病例,病變均累及雙肺。在235例非重癥病例中,有10例胸部CT未見明確病變征象,其余以累及雙肺的病變為主(160例,68.09%),僅累及單側肺病變75例中,僅累及右肺病變58例,占約77.33%,僅累及左肺病變17例,占約22.67%。非重癥組單側肺部病變中,僅累及右側肺病變的病例明顯高于左側肺病例(P<0.05)。
2.3 肺部病變表現類型 新型冠狀病毒肺炎胸部影像學表現多樣,在收集的272例患者第(3±1)天[有7例患者入院后首次胸部CT未見明顯病變影像,在第(3±1)天后復查胸部CT才出現肺部病變影像]胸部CT影像中,10例患者胸部CT未見明顯病變,其余以斑片影、毛玻璃影、浸潤影等炎性滲出影像為主,實變少見,也可見胸膜增厚、炎性肉芽等炎性改變,對于上述改變,重癥組與非重癥組對比無統計學意義。重癥組合并胸腔積液13例,約占35.14%,非重癥組合并胸腔積液25例,約占10.64%,重癥合并胸腔積液多見,兩者對比有統計學意義(P<0.001)。見表1。

表1 患者入院后第(3±1)天肺部病變情況[n(%)]
2.4 肺部病變經治療后變化情況 272例住院患者入院后進行規律醫學治療,在入院后首次、第(3±1)天、(7±1)天、(12±1)天進行胸部CT檢查。重癥病例與非重癥病例在急性期即第(3±1)天時,兩組在表現為吸收、加重時均沒有統計學意義(P>0.05)。入院1周后,即第(7±1)天,重癥組胸部CT表現為病變加重的情況,與非重癥組比較有統計學意義(P<0.05),在接近2周時[第(12±1)天]差異明顯(χ2=10.487,P<0.001),而兩組在病變表現為吸收方面,各觀察時間差異均無統計學意義(P>0.05)。見表2。

表2 胸部CT表現為加重、吸收情況[n(%)]
2.5 外周血炎癥指標演變情況 對收集的272例患者入院后前2周的外周血白細胞、C反應蛋白、降鈣素原等傳統血液炎癥指標進行分析,非重癥組血白細胞入院后呈下降趨勢,而重癥組白細胞呈上升趨勢,兩組對比有統計學意義(P<0.05)。重癥組和非重癥組患者的C反應蛋白、降鈣素原入院后基本呈下降趨勢,兩組對比無統計學差異(P>0.05)。見表3。

表3 重癥組與非重癥組外周血白細胞、C反應蛋白、降鈣素原變化對比情況(秩和檢驗)
3 討論
3.1 不同臨床分型患者人群分布情況 重癥病例可能與患者的性別、年齡有關,在螺旋CT成像下觀察男性支氣管各種徑線均大于女性,隨著年齡增大支氣管會擴大,老年人的支氣管開口管徑要高于青年人和中年人[3],支氣管管徑增大,使病原體更易進入,氣道黏膜接觸的面積加大,進入人體內的病原體數量增多,發展為重癥病例可能性加大。因此,高齡、男性可能為較易發展為重癥病例的因素。
3.2 肺部病變累及部位 新型冠狀病毒肺炎無論為重癥或非重癥,多表現為雙肺的感染,這可能與新型冠狀病毒病毒2019-nCoV通過S-蛋白與人ACE2互相作用的分子機制感染人的呼吸道上皮細胞[4],感染性強有關。在非重癥病例中,也有部分病例僅表現為單側肺的病變,而其中單側肺部病變病例中,大部分病例多為右肺病變,支氣管結構中左主支氣管細長而傾斜,由于右主支氣管較粗、短、直,且氣管隆嵴偏左[5],病毒進入氣道后更容易與右主支氣管接觸,侵犯下級氣道。
3.3 肺部病變類型 新型冠狀病毒肺炎病理表現為肺泡及肺泡壁間的破壞,尸體解剖大體標本可見肺泡腔內滲出物,肺內支氣管可見黏液及黏液栓形成[6],這與新型冠狀病毒肺炎以滲出病變為主的胸部影像學符合,當動態復查胸部CT顯示病變范圍持續擴大,出現滲出嚴重的病變(如胸腔積液時),要警惕病情向重癥發展的傾向。
3.4 胸部CT演變特點與外周血炎癥指標演變特點比較 重癥組與非重癥組在1周后胸部CT表現有統計學意義,重癥組胸部CT表現為病變加重的時間相對較長,反映出重癥病例肺部炎癥滲出持續時間較長,與實際臨床表現相符。對比看傳統外周血實驗室輔助檢查炎癥指標,新冠肺炎患者外周血白細胞總數正常或減少[1],血白細胞在非重癥病例呈下降趨勢,而在重癥病例中呈上升趨勢,可能是因為在病理生理因素、機體應激、藥物治療等影響下(如重癥組病例常常會使用糖皮質激素治療),不能及時正確地反映出機體的疾病狀態[7]。在急性感染時,全身性感染情況下C反應蛋白、降鈣素原可出現升高,但是在病毒感染中水平浮動少或不明顯[7],在入院后前2周復查兩者均呈現為下降趨勢,且重癥組與非重癥組對比沒有統計學意義,不能較好地反映新冠病毒感染的發展情況。相較而言,胸部CT能直觀觀察肺部病變情況,且對微小病變靈敏,受藥物、機體應激狀態等外界因素干擾較少,在疾病發展前期評估病情變化方面,要較外周血實驗室輔助檢查更具特異性。因此,建議入院前2周密切監測胸部CT變化情況,特別是在入院1周后復查胸部CT仍呈加重表現時,需要警惕發展為重癥的可能,若入院1周復查胸部CT呈吸收表現,則表示病例為非重癥可能性大,預后較好。
綜上所述,新型冠狀病毒肺炎患者多為中、老年人,年長者需警惕重癥傾向,尤其為男性。目前新型冠狀病毒肺炎的臨床分型主要依靠臨床癥狀,但胸部CT的影像學證據在輔助臨床進行疾病分型和評估治療效果等方面作用顯著,在疾病發展前期評估病情變化方面,要較外周血實驗室輔助檢查更具特異性。建議患者入院后動態復查胸部CT,密切觀察胸部CT變化情況,可較好地評估患者病情發展情況,若患者胸部CT為單側肺部病變,預示著病情可能較輕,治療效果較好,但若出現胸腔積液、彌漫雙肺病變等提示滲出嚴重的胸部CT影像學變化時,需要警惕病情向重癥方向發展。若肺部病變呈現加重變化的時間較長,表示肺部滲出病變較明顯,警示病情向重癥發展可能性大,對臨床采取干預治療的時機提供了重要參考。

