基于乙肝肝硬化狀態(tài)下胰腺多層螺旋CT灌注成像研究
郭靜,黃小華,劉斌,董國禮,葉敏
1.崇州市人民醫(yī)院 醫(yī)學(xué)放射科,四川 崇州 611200;2.川北醫(yī)學(xué)院附屬醫(yī)院 醫(yī)學(xué)放射科,四川 南充 637000
引言
我國是乙型肝炎病毒(Hepatitis B Virus,HBV)感染的高負(fù)擔(dān)國家,現(xiàn)存感染者較多[1]。而HBV的持續(xù)感染是導(dǎo)致肝硬化的主要原因之一,病毒感染激發(fā)人體免疫應(yīng)答,引起肝細(xì)胞變性壞死、肝內(nèi)纖維組織增生及再生結(jié)節(jié)形成[2]。肝內(nèi)脈管結(jié)構(gòu)的扭曲、阻塞伴隨多種病理生理因素的改變,形成門靜脈高壓及高動力循環(huán)狀態(tài),并對顱腦、脊髓、肺、腎多種臟器造成影響,目前相關(guān)研究較多[3-6];而基于肝硬化狀態(tài)下的胰腺CT灌注研究則少有文獻報道[7-8],且多基于胰腺本身灌注參數(shù)的變化,而有關(guān)胰腺與腹主動脈強化峰值及達峰時間的探討,則罕有涉及。
胰腺為富血供器官,供血動脈及引流靜脈來源廣泛且與肝臟供血關(guān)系密切[9],乙肝肝硬化背景下伴隨胰腺并發(fā)癥或合并胰腺病變并不少見[10-12],當(dāng)胰腺病變的檢出及其強化特征的提取成為增強掃描的關(guān)注重點時,掃描時相的選擇就顯得尤為重要。因此,本研究采用CT灌注成像技術(shù),可快速無創(chuàng)獲取受檢者胰腺血流灌注數(shù)據(jù)以及胰腺、腹主動脈的強化峰值(Peak Value,PV)和達峰時間(Peak Time,PT),以探討肝硬化背景下胰周血流再分布時的胰腺灌注變化特點,提高胰腺CT灌注成像更深的認(rèn)識,并為胰腺掃描時間窗的選擇提供理論依據(jù)。
1 資料與方法
1.1 一般資料
根據(jù)納入對象分組標(biāo)準(zhǔn)收集川北醫(yī)學(xué)院附屬醫(yī)院行胰腺CT灌注病例共計87例,并分為兩組:乙型肝炎肝硬化組 30 例(男:女 =26:4),年齡 25~70 歲,平均(52.07±10.40)歲;對照組57例(男:女=44:13),年齡23~74歲,平均(51.30±10.86)歲。對所有病例進行身高和體重的測量,并記錄體質(zhì)指數(shù)(Body Mass Index,BMI)。本研究均在檢查前簽署知情同意書,并接受醫(yī)院倫理委員會監(jiān)督。
1.2 納入對象分組標(biāo)準(zhǔn)
1.2.1 乙肝肝硬化組
① 患者年齡在18歲以上;② 以《慢性乙型肝炎診斷標(biāo)準(zhǔn)(2015年版)》[2]為依據(jù),經(jīng)臨床及實驗室檢查、影像學(xué)檢查或手術(shù)穿刺確診為乙肝后肝硬化;③ 胰腺CT表現(xiàn)未見異常,且門靜脈系統(tǒng)無充盈缺損影;④ 臨床無任何胰腺疾病癥狀和體征,且相關(guān)實驗室檢查結(jié)果為陰性;⑤ 排除酒精、寄生蟲病、藥物或HCV感染等其他肝硬化致病因素;⑥ 排除胰周臟器腫瘤;⑦ 排除嚴(yán)重心臟大血管疾患,肝、腎功能損害,凝血障礙以及既往碘劑過敏史者;⑧ 排除既往因靜脈曲張接受過藥物、內(nèi)鏡治療或行TIPS術(shù)者。
1.2.2 對照組
除滿足上述正常胰腺納入標(biāo)準(zhǔn)外,不具有任何乙肝肝硬化指征。
1.3 檢查前準(zhǔn)備
空腹并分段飲水以做好胃腸道準(zhǔn)備;訓(xùn)練患者平靜淺胸式呼吸;于前臂正中靜脈預(yù)置靜脈通道。
1.4 檢查方法
應(yīng)用美國GE 128層LightSpeed VCT掃描儀,所有患者均先行平掃,隨后于獲得的平掃圖像上選擇擬行胰腺灌注的起始位置,以5 mL/s速率經(jīng)預(yù)置靜脈通道注射非離子型對比劑碘海醇(300 mgI/mL)50 mL,開啟胰腺灌注掃描程序,管電壓:80 kV,管電流:200 mA,采集層厚:0.625 mm,容積采集范圍:40 mm,總采集時間:52 s(每次曝光與間隔時間各1 s),一共獲得26期灌注圖像。隨后行腹部三期增強檢查。
1.5 灌注分析
使用GE AW4.5工作站對圖像進行后處理,應(yīng)用CT Perfusion 4(v4.4.2)對灌注數(shù)據(jù)進行分析,獲取灌注全程時間-密度曲線(Time-Density Curve,TDC)、偽彩圖以及CT值動態(tài)列表。于胰腺解剖位置顯示最佳層面手動勾畫胰腺實質(zhì)內(nèi)感興趣區(qū)(Region Of Interest,ROI),盡量選擇胰腺頸體尾部在同一水平者(因斷面形態(tài)差異無法滿足者選擇胰腺頭部作為補充),并分別于胰腺頸體尾部選取三個ROI進行測量并取平均數(shù),ROI范圍約20~30 mm2,盡量避開血管并遠(yuǎn)離邊緣。分別記錄胰腺血流量值(Pancreatic Blood Flow,PBF)、胰腺血容量值(Pancreatic Blood Volume,PBV)、平均通過時間(Mean Transit Time,MTT)以及表面通透性(Permeability Surface,PS)等灌注參數(shù)值。后處理軟件生成胰腺感興趣區(qū)和腹主動脈CT值變化列表,根據(jù)表中數(shù)值讀取它們的PV以及PT值,并計算腹主動脈與胰腺的PV差值和PT差值。
1.6 統(tǒng)計分析
對乙肝肝硬化組及正常對照組所有資料進行相關(guān)統(tǒng)計學(xué)處理。符合正態(tài)分布、方差齊性的資料(年齡、體重、體質(zhì)指數(shù)、PBF、PBV、腹主動脈PV及PV差值)采用獨立樣本t檢驗;不符合正態(tài)分布的資料(身高、PS、MTT、胰腺PV、胰腺和腹主動脈PT及PT差值)采用Mann-Whitney U秩和檢驗,兩組間性別差異采用Pearson卡方檢驗。
2 結(jié)果
2.1 可比性分析
表1顯示兩組研究對象的性別、年齡、身高、體重及BMI參數(shù)差異均無統(tǒng)計學(xué)意義(P>0.05),因此能夠進行可比性研究。
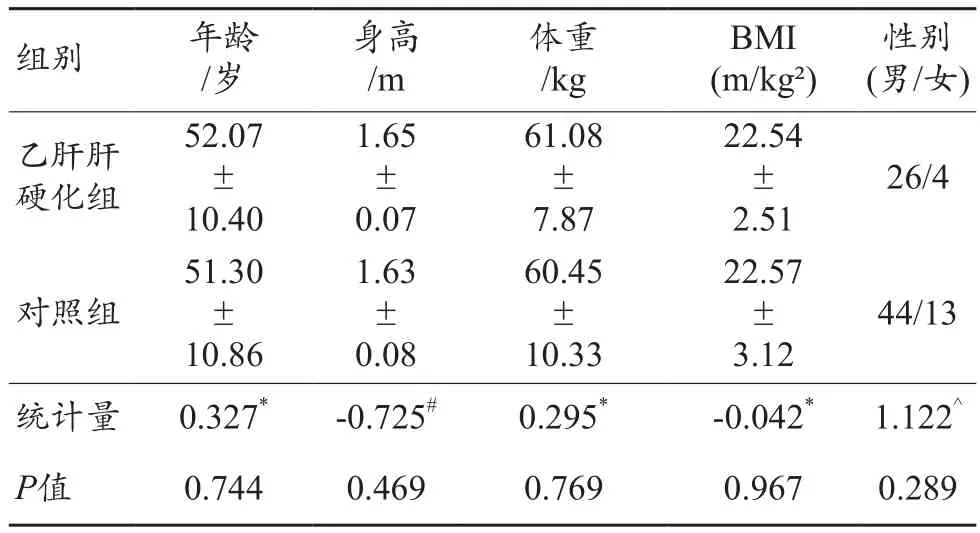
表1 乙肝肝硬化組和對照組間年齡、身高、體重及BMI的差異
2.2 乙肝肝硬化組與對照組之間胰腺各參數(shù)的灌注差異
結(jié)果顯示(表2):兩組資料在PBF、PBV、胰腺PV、MTT及PT差值間的差異有統(tǒng)計學(xué)意義(P<0.05),與對照組比較,肝硬化組的PBF、PBV及胰腺PV值減低,MTT及PT差值延長。見圖1~2。
表2 不同參數(shù)在兩組間的差異(±s)
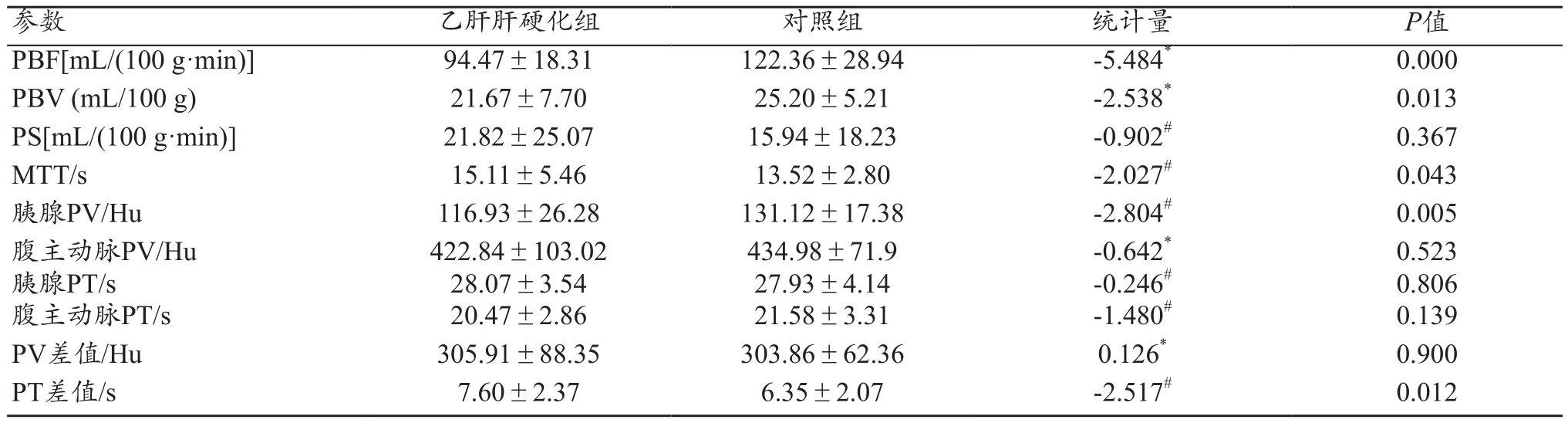
表2 不同參數(shù)在兩組間的差異(±s)
注:*表示t值,#表示Z值。
參數(shù) 乙肝肝硬化組 對照組 統(tǒng)計量 P值PBF[mL/(100 g·min)] 94.47±18.31 122.36±28.94 -5.484* 0.000 PBV (mL/100 g) 21.67±7.70 25.20±5.21 -2.538* 0.013 PS[mL/(100 g·min)] 21.82±25.07 15.94±18.23 -0.902# 0.367 MTT/s 15.11±5.46 13.52±2.80 -2.027# 0.043胰腺PV/Hu 116.93±26.28 131.12±17.38 -2.804# 0.005腹主動脈PV/Hu胰腺PT/s 422.84±103.02 28.07±3.54 434.98±71.9 27.93±4.14-0.642*-0.246# 0.523 0.806腹主動脈PT/s 20.47±2.86 21.58±3.31 -1.480# 0.139 PV差值/Hu 305.91±88.35 303.86±62.36 0.126* 0.900 PT差值/s 7.60±2.37 6.35±2.07 -2.517# 0.012
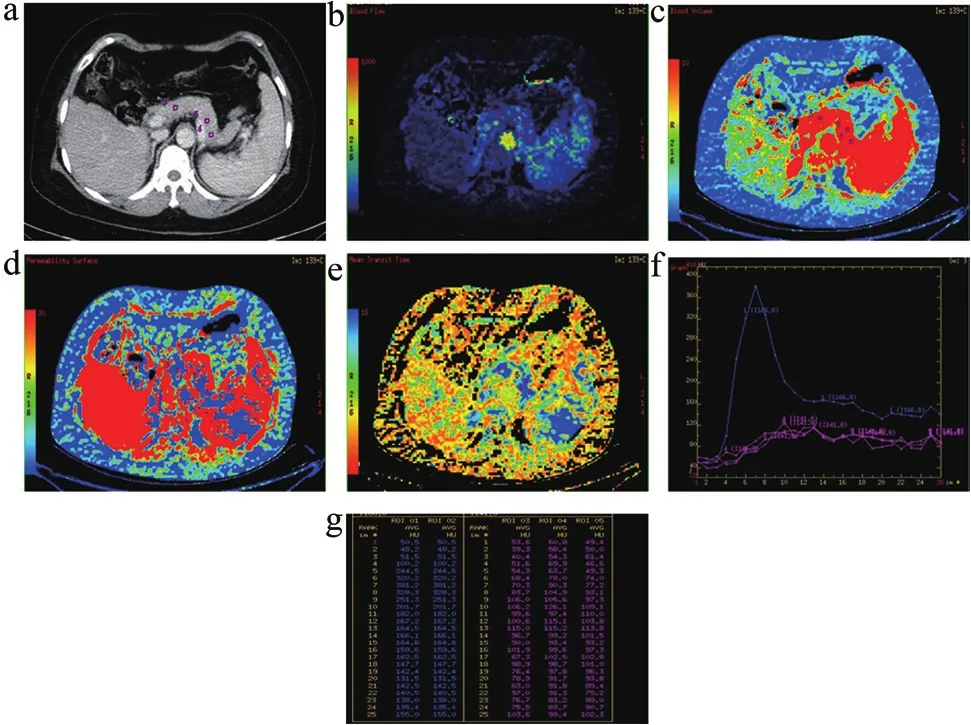
圖1 48歲女性乙肝肝硬化患者
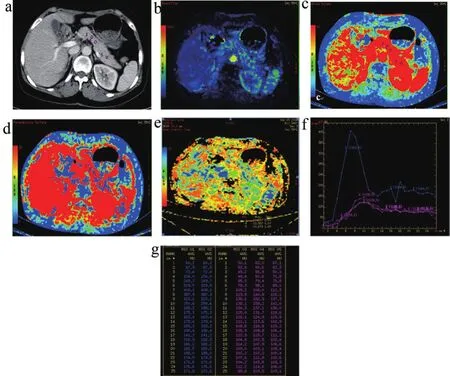
圖2 59歲女性正常對照對象
3 討論
多層螺旋CT具有掃描時間快、亞毫米薄層掃描及密度分辨率高等特點,已廣泛應(yīng)用于臨床;胰腺多期增強掃描通過增加病變與周圍組織結(jié)構(gòu)的密度對比差異,在提高病變檢出率、幫助定性的同時,可較好地顯示胰周血管情況[13-15]。而掃描時間窗口的設(shè)定依賴于胰腺及腹主動脈的強化峰值和達峰時間,即PV及PT值;CT灌注成像通過靜脈團注對比劑,對胰腺選定層面進行連續(xù)動態(tài)掃描,除可獲取感興趣區(qū)的血流灌注數(shù)據(jù)外,還可生成掃描層面內(nèi)每一像素的時間-密度曲線(TDC曲線)。該曲線反映了對比劑在感興趣區(qū)內(nèi)隨時間進程濃聚和消散的過程,可快速、準(zhǔn)確獲取相應(yīng)的最大強化值和達到此峰值的時間,這有助于掃描時相及方案的優(yōu)化。
在我國,乙肝患者基數(shù)較大,病程進展演變?yōu)楦斡不卟⒉簧僖姡?dāng)肝硬化背景下發(fā)生胰腺并發(fā)癥或合并胰腺腫瘤時,多期增強掃描則需要對胰腺的強化信息進行重點提取。胰腺病變與胰腺實質(zhì)密度差異最大時,最有利于病變的檢出。因此,對胰腺最佳強化時相的選擇則成為掃描成功的關(guān)鍵。既往有學(xué)者進行了相關(guān)技術(shù)探討[16-17],但多基于無基礎(chǔ)疾病的正常人群。因此,筆者利用多層螺旋CT胰腺灌注成像技術(shù),在掃描參數(shù)、對比劑注射劑量及速率恒定的情況下,擬探討肝硬化背景下胰腺血流灌注及胰腺、腹主動脈PV、PT值的變化,為臨床相關(guān)研究及掃描時相的選擇提供理論依據(jù)。
研究結(jié)果顯示乙肝肝硬化組的胰腺PBF、PBV均相較于對照組減低,MTT值延長,反映了肝硬化狀態(tài)下,胰腺微循環(huán)受損,相應(yīng)灌注量減低。此結(jié)果與相關(guān)研究報道相似[7-8,18-19],筆者推測這可能與以下因素有關(guān)。首先,胰腺血流灌注的改變可能源于門靜脈高壓的影響:陳友岱等[20]在相關(guān)動物實驗中發(fā)現(xiàn)胰腺血液灌流量隨著門靜脈壓力的增高而減少。這可能是由于門靜脈高壓的發(fā)生改變了胰周血流的分布。肝硬化時肝內(nèi)血管結(jié)構(gòu)的改變以及一氧化氮釋放受損、肝內(nèi)血管收縮,使門靜脈回流阻力增加[21];病變進展伴隨內(nèi)臟血管擴張、門-體分流,進一步導(dǎo)致門靜脈側(cè)支血流量增加、門靜脈系統(tǒng)血流負(fù)荷加重、壓力升高[22]。胰周血流再分布,胰腺微血管內(nèi)靜水壓增高,加劇血漿外滲和血液濃縮,血液表觀粘度增加[20],這種基于門靜脈壓力升高所引起的胰腺微循環(huán)繼發(fā)性改變,使得胰腺灌流量減少,灌注壓降低而致MTT延長。其次,可能與肝臟動脈代償有關(guān)。張俊等[23]研究結(jié)果表明,肝硬化患者門靜脈灌注量減低常伴隨代償性的肝動脈灌注量增加;而肝動脈與脾動脈起源于腹腔干,肝臟動脈的代償性擴張、血供增加引起脾動脈血流量相對減少,進一步降低胰腺的動脈血流流入,從而引起胰腺組織的血流灌注量減低[19]。最后,由于HBV病毒為泛嗜性病毒,亦會分布于胰腺組織并造成胰腺超微結(jié)構(gòu)的改變[24],因此筆者推測,HBV病毒對胰腺的侵害可能是導(dǎo)致其微循環(huán)受損的原因之一,這有待進一步研究證實。
此外,本研究通過對灌注全程TDC曲線及CT值動態(tài)變化列表的讀取,獲得胰腺感興趣區(qū)及腹主動脈相應(yīng)的PV和PT值。經(jīng)統(tǒng)計學(xué)分析發(fā)現(xiàn),肝硬化組腹主動脈的PV值有下降趨勢,PT值相對縮短,平均(20.47±2.86)s,但沒有統(tǒng)計學(xué)意義,這可能與肝硬化患者門靜脈高壓所伴隨的高動力循環(huán)狀態(tài)有關(guān)。門靜脈高壓時,為維持肝臟的門靜脈灌注,擴血管物質(zhì)釋放增加,且對縮血管物質(zhì)的低反應(yīng)性導(dǎo)致內(nèi)臟小動脈擴張,門-體側(cè)支循環(huán)開放、門靜脈系統(tǒng)血流量增多,門靜脈高壓進展,動脈血壓及外周血管阻力降低,有效循環(huán)血量不足,化學(xué)和壓力感受器介導(dǎo)的神經(jīng)體液因子被激活,腎血管收縮及對水、鈉的重吸收,總血容量上升,心率加快、心排血量增加而發(fā)生高動力循環(huán)[25-26]。因此,筆者推測,在對比劑濃度及注射條件一定的前提下,血容量及心排血量的增大縮短了對比劑到達動脈的峰值時間,同時增加了對比劑的稀釋作用,從而導(dǎo)致峰值降低,但總體影響不大。統(tǒng)計結(jié)果還顯示,兩組資料在胰腺PV值及胰腺與腹主動脈PT差值間的差異有統(tǒng)計學(xué)意義(P<0.05),即肝硬化組的胰腺PV值減低,PT差值延長,平均約(7.60±2.37)s。說明在肝硬化背景下,對比劑在胰腺中的最大濃度下降,反映的是胰腺組織灌流量的減少,這與前述胰腺灌注參數(shù)的變化是一致的。同樣,也正是由于胰腺的這種低血流灌注特征,相較于正常對照組而言,胰腺血流速度減慢,到達強化峰值的時間趨于延長,平均約(28.07±3.54)s,與腹主動脈PT值相對縮短共同作用,最終造成二者的峰值時間差值增大,其最大強化時間晚于腹主動脈約7~8 s,此時間差值較正常人群延長約1~2 s。說明肝硬化患者不僅胰腺血流減少、強化峰值下降,且胰腺的最佳強化時相對滯后。因此,可根據(jù)上述血流及強化特點對重點觀察胰腺病變的肝硬化患者制定適宜的掃描方案,從而提高胰腺病變的檢出,為臨床相關(guān)診療工作提供幫助。
綜上,我們利用多層螺旋CT灌注成像技術(shù),對肝硬化背景下的胰腺灌注及胰腺與腹主動脈PV和PT值進行了初步探討,發(fā)現(xiàn)乙肝肝硬化狀態(tài)下胰周血流再分布,胰腺組織微循環(huán)受損,表現(xiàn)為胰腺灌注量及PV值減低,胰腺的最佳強化時間較腹主動脈晚約7~8 s,并較正常人群稍滯后。基于此,可為肝硬化患者胰腺多期增強掃描延遲時間的選擇提供一定的理論依據(jù)和參考價值。本研究尚存在樣本量較小、未進行肝功能分級等不足,且不同注射速率(本研究為5 mL/s)對峰值、PT值及時間差是否存在影響,有待在今后研究中進一步探討。

