右后上縱隔脊索瘤1例
鄭 重,李 微,柏 濤,周太成
患者女性,63歲,因乏力、納差、腹脹不適半年余入院。患者半年前無明顯誘因出現雙下肢乏力,伴上腹部飽脹不適、食欲不佳。2017年6月5日于當地醫院檢查,胸椎MRI示:胸1椎體前方、椎體、椎管及椎間孔內占位性病變,壓迫脊髓,胸9、胸12莫氏結節形成;遂于2017年6月7日就診于南京鼓樓醫院,胸腹部CT平掃+增強示:胸廓入口處右上后縱隔占位,T1-2椎體骨質破壞,考慮孤立性纖維瘤可能(圖1)。
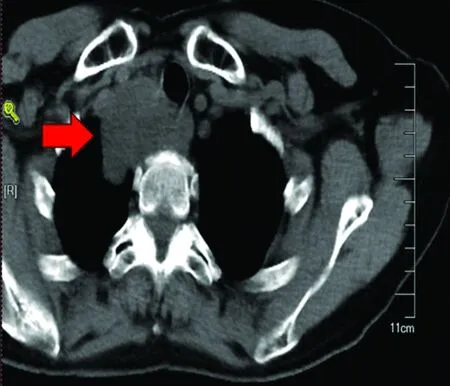
圖1 胸部及胸椎CT示胸廓入口處右上后縱隔占位
病理檢查細胞學檢查:患者縱隔主氣管外腫塊穿刺涂片經HE染色,可見腫瘤細胞呈團塊狀分布,胞質豐富,嗜酸性,輕度紅染(圖2A);細胞核呈圓形,中等大小,可見較大異型細胞核,多位于中央,染色質均質,細顆粒感,未見核仁和核分裂象,其特征性改變為部分細胞可見胞質內大小不等的空泡,并將核推向一邊(圖2B)。細胞切片整體背景呈粉染均質(圖2C),灶性區呈藍紫黏液樣改變(圖2D)。組織學檢查:穿刺組織制片染色后,鏡下瘤細胞呈片狀、條索狀、散在分布黏液間質中,胞質淡染、空泡狀,細胞輕~中度異型性,核分裂象少見。免疫表型:腫瘤細胞CK、S-100、EMA、Brachyury均陽性(圖3);HMB-45、GATA和CD68均陰性;Ki-67增殖指數約2%。特殊染色:腫瘤細胞黏液卡紅、PSAD染色均呈陰性。
病理診斷:(右后上縱隔)脊索瘤。
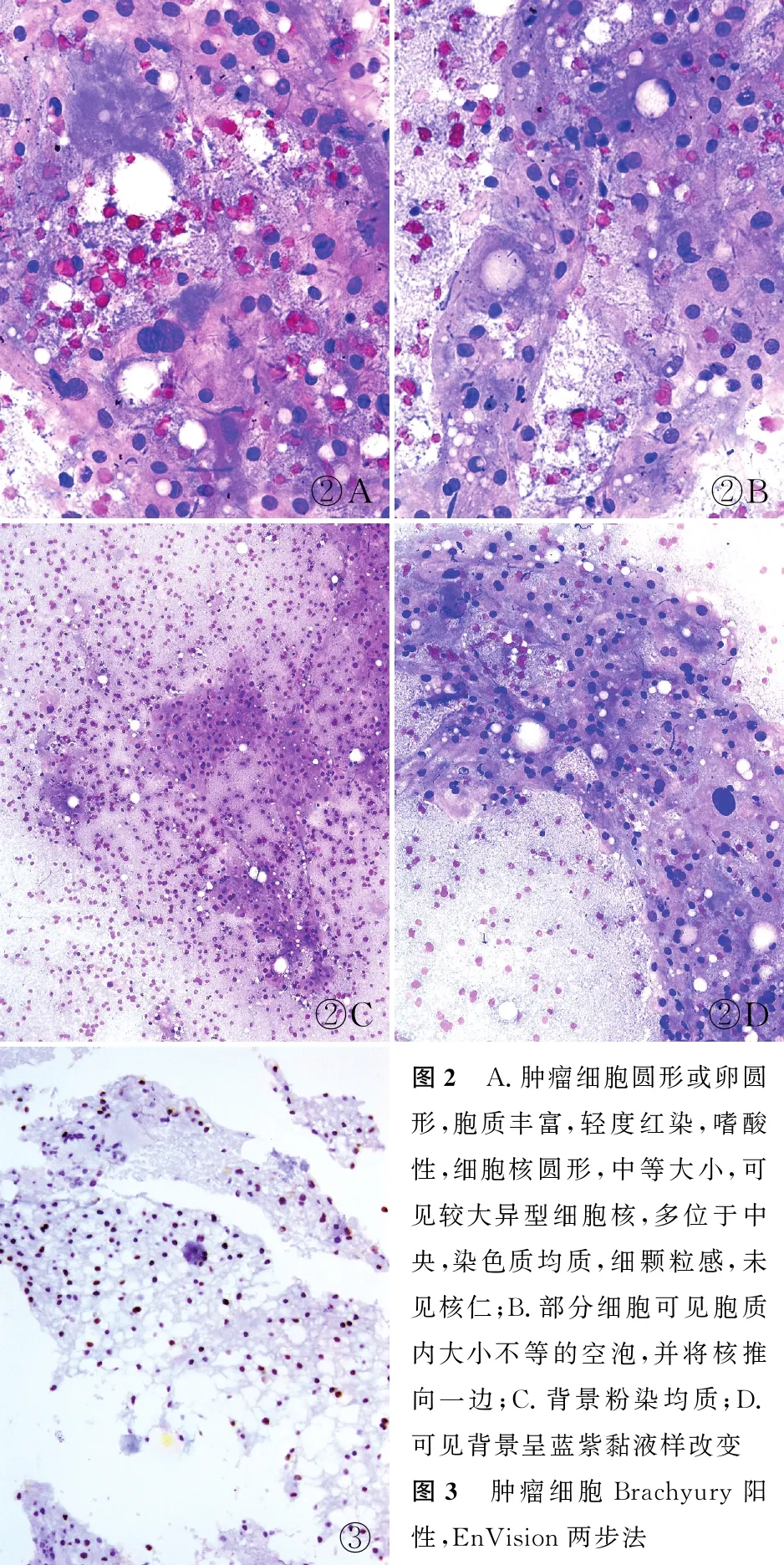
②A②B②C②D③圖2 A.腫瘤細胞圓形或卵圓形,胞質豐富,輕度紅染,嗜酸性,細胞核圓形,中等大小,可見較大異型細胞核,多位于中央,染色質均質,細顆粒感,未見核仁;B.部分細胞可見胞質內大小不等的空泡,并將核推向一邊;C.背景粉染均質;D.可見背景呈藍紫黏液樣改變圖3 腫瘤細胞Brachyury陽性,EnVision兩步法
討論脊索瘤起源于胚胎期殘留的脊索,屬于罕見的、低度惡性腫瘤,生長緩慢、具有局部侵襲和轉移性[1],治療以手術切除為主,術后輔助藥物治療。
影像學檢查可明確脊索瘤的位置、骨質侵犯及與周圍軟組織的關系。CT檢查可顯示溶骨或混合性骨破壞;MRI檢查顯示瘤體T2W1高信號,T1W1低信號或混雜信號,增強掃描呈不均勻強化;瘤體邊緣呈淺分葉狀或多結節狀的“足突邊緣”征[2-3]。影像學檢查有提示作用,但僅憑影像學特點難以將神經源性腫瘤、淋巴瘤等與脊索瘤鑒別,病理檢查仍是確診的金標準。本例脊索瘤發生于后上縱隔,部位罕見且侵犯胸椎,無法行R0切除,因此選擇針吸組織穿刺、涂片行細胞學診斷,結合文獻復習及本例特點,總結出其細胞學的獨特特征:背景大量猩紅色粉染均質,部分區呈藍紫色黏液樣改變,其中有較多散在分布的瘤細胞,部分瘤細胞可見胞質內大小不等的空泡,將核推向一邊。瘤細胞體積大,呈圓形、多邊形、立方形、多角形[4-5]。免疫組化染色有助于診斷及鑒別診斷,其中Brachyury高表達可確診并提示預后,但仍有Brachyury表達缺失的脊索瘤病例,可根據臨床資料、影像學、細胞學和組織學綜合診斷[6]。對于深部或難以獲得的手術標本,針吸細胞學檢查具有優勢,可作為首選檢查,并可通過免疫組化確診。另外,針吸細胞學檢查損傷小,患者恢復快、易接受。但針吸細胞學診斷有待更多經驗總結,提高早期診斷能力,切實服務臨床。

