殘余腫瘤負荷系統評估乳腺癌新輔助治療療效的實踐問題
可雪璇,于佳秀,曾祥菲,衛亞妮,2,步 宏,2,魏 兵
隨著乳腺癌新輔助藥物試驗不斷進展以及臨床實踐中新輔助治療的廣泛應用,新輔助治療的規范化病理評估備受關注。2020年發布《乳腺癌新輔助治療的病理診斷專家共識》,旨在推動規范化的新輔助治療病理評估[1]。鑒于新輔助治療后仍有較多乳腺癌患者不能達到病理學完全緩解(pathologic complete response, pCR),采用美國癌癥聯合會(AJCC)ypTNM分期和殘余腫瘤負荷(residual cancer burden, RCB)系統分層評估不同程度殘余腫瘤成為病理精準診斷的重要內容[1-5]。
2007年M.D.Anderson癌癥中心的Symmans等[6]建立RCB系統用于評估新輔助治療后乳腺癌患者的治療反應和復發風險。隨后研究驗證RCB系統的有效性、可重復性,適用于不同亞型乳腺癌治療后的病理評估[7-11]。國際乳腺協作組推薦將RCB系統作為臨床試驗中評估新輔助治療療效的優選病理方案[2]。盡管國內已有文獻介紹RCB評估系統[12],但臨床工作中常規使用該系統的單位較少[13],如何處理實踐中遇到的具體問題值得深入學習。本文對RCB評估系統的細節問題進行總結和綜述,旨在促進該系統的規范運用。
1 系統取材法是RCB評估的基石
RCB系統需要獲得乳腺原發灶殘余腫瘤范圍(mm×mm)、殘余腫瘤的細胞密度(%)、原位癌所占比例(%)、陽性淋巴結枚數和淋巴結殘余轉移癌的最大徑(mm),將其輸入網絡計算器(www.mdanderson.org/breastcancer_RCB)計算RCB指數。再根據1.36和3.28兩個截斷值,將患者劃分為四種不同的RCB分級:RCB-0/pCR;RCB-Ⅰ/腫瘤少量殘余;RCB-Ⅱ/中等量殘余;RCB-Ⅲ/廣泛殘余。RCB-0和RCB-Ⅰ患者預后較好,復發風險低[6]。
目前,國內病理科乳腺癌標本取材的最大問題是欠缺規范化和標準化。由于缺乏取材標準操作程序、腫瘤無金屬標志物定位、病理收費限制等,新輔助治療后標本取材不足或過度取材仍較為普遍。準確報告RCB評分需要對治療后標本進行系統取材[2,5]:(1)結合臨床和影像學明確治療前腫瘤所在的具體位置,如果治療后瘤床難以識別且臨床未能提供金屬標志物定位,病理醫師的首要任務是根據治療前相關信息確定瘤床所在象限,以便后續對其進行相對集中的組織取材,而非根據常規思路剖開標本尋找可能的腫瘤質硬區。(2)根據不同間距均勻切分乳腺癌標本,全乳標本和保乳標本切開間距分別為5~10 mm、3~5 mm;取材前需要對剖開的標本切面進行照相或繪圖。(3)若瘤床肉眼可見,則將瘤床的最大截面全部取材(含瘤床鄰近組織),體積過大的腫瘤選取最大截面5塊代表性組織鏡檢;若瘤床不能肉眼識別,則根據治療前腫瘤所在部位,每1 cm間距將瘤床截面全部取材,體積過大者間距1~2 cm選取每個截面中5塊代表性組織鏡檢(圖1)。取材數量一般不超過25塊組織[2],必要時可補充取材。(4)取材結束后需在大體標本的照相或繪圖圖片上標注每個蠟塊位置,以便重建殘余腫瘤范圍(圖2)。(5)為了便于識別相鄰蠟塊/組織塊相互的空間位置,可對組織塊的邊緣涂墨標記(圖3),其有助于精細評估鏡下腫瘤范圍。(6)RCB系統要求以2 mm間距平行切分淋巴結,并將組織全部送鏡檢[2],如肉眼發現可識別的淋巴結轉移灶,可選取包含轉移灶最大面的代表性組織送檢[5]。此外,最大徑<5 cm或<30 g的切除標本可考慮全部取材送鏡檢。新輔助治療前即存在的多灶/多中心腫瘤均分別按上述方法處理,同時需取材評估病灶間組織。RCB的取材方法可以滿足報告新輔助治療后乳腺癌的ypTNM分期。

圖1 乳腺癌標本1~5號切片組織中,第3號含瘤床的最大截面:將該截面的瘤床及其鄰近組織全部取材評估;鏡下殘余癌細胞(紅點)的分布范圍超出肉眼可識別的瘤床范圍(不規則星標)

圖2 乳腺癌標本均勻切分,對標本切面照相并標注取材蠟塊位置,方框內為蠟塊編號
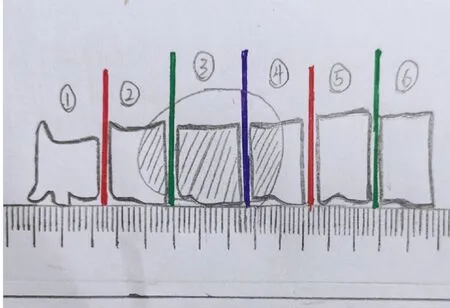
圖3 對瘤床相鄰的1~6號組織塊進行邊緣涂墨(多色或單色),標記組織的相互位置
2 殘余腫瘤大小的測量
無論采用何種新輔助療效評估體系,治療后殘余腫瘤大小的測量均需要以腫瘤/瘤床的大體測量為基礎,通過鏡下評估進行確認和校正[1],避免僅依靠大體測量而導致不同程度的誤差。新輔助治療后無論乳腺腫瘤組織是否出現退縮,RCB系統對原發腫瘤/瘤床的測量可以劃分為以下三種類型:(1)腫瘤退縮后僅見于一張HE切片,殘余腫瘤無論為單病灶還是多病灶,均測量腫瘤的最大范圍(特指殘余浸潤癌灶整體的最大雙徑)。測量的一條徑線為病灶整體的最大徑,另一徑線與之垂直(圖4)。值得注意的是,殘余癌灶之間的纖維化區域在測量范圍內,而癌灶整體以外的纖維化瘤床區域不屬于測量范圍。(2)殘余腫瘤見于多張HE切片但相對集中,將每張切片中的殘余腫瘤范圍打點標注,然后根據各切片空間位置拼接殘余腫瘤并測量大小(圖5)。(3)殘余腫瘤范圍廣,見于多張HE切片。此時精確測量較為困難。可根據每張切片中殘余病灶大小,結合組織塊大小、大標本組織片切開厚度等對殘余腫瘤的整體大小進行估算(圖6)。同時,可參考常規乳腺癌前哨淋巴結(sentinel lymph node, SLN)活檢,完成RCB系統對治療后淋巴結殘余癌最大徑的測量。淋巴結轉移灶中治療相關纖維化區域是否納入測量可參考乳腺原發灶。另一方面,殘余腫瘤大小的測量可能受各種因素制約和影響,導致測量精準度降低。有學者指出對于等級變量的RCB分級,測量的準度在一定范圍內對結果影響不大,過于追求細節并不能為臨床提供更多信息,甚至導致診斷困難。
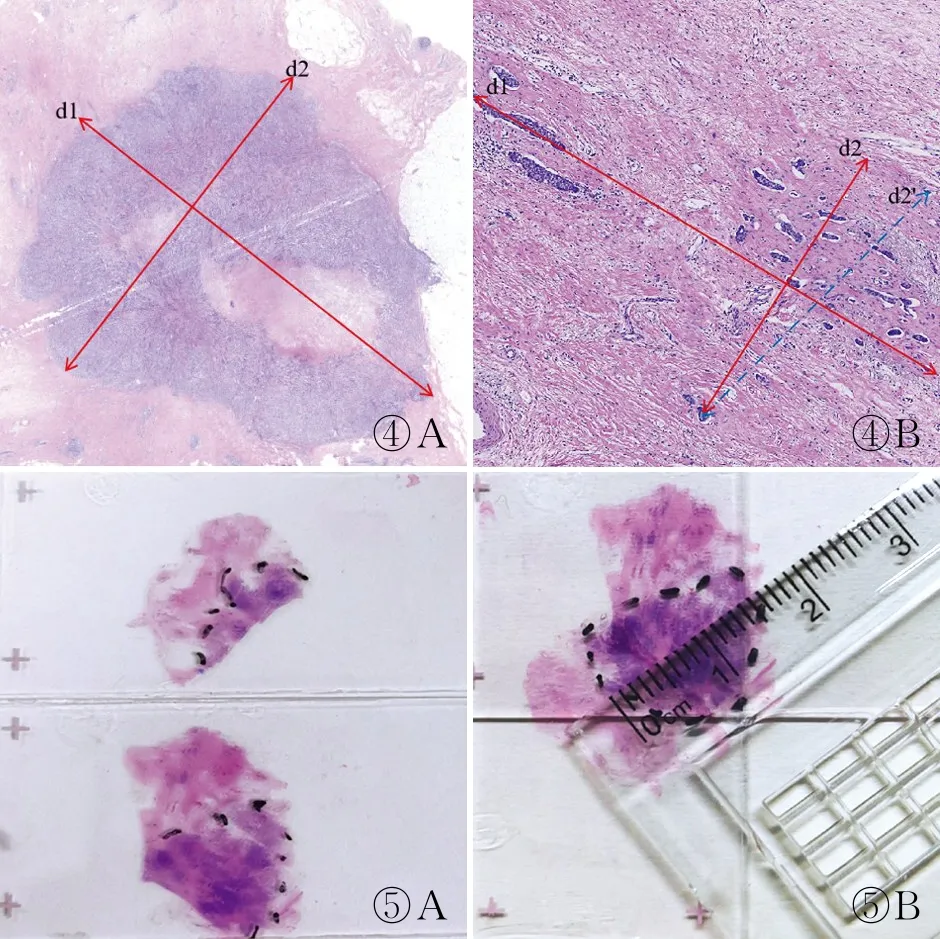
圖4 測量單張HE切片中殘余腫瘤的最大范圍(雙徑):殘余腫瘤可為向心性退縮(A)或散在病灶(B),當殘余腫瘤分布不規則時,測量相互垂直的徑線d1和d2 圖5 A.打點標注兩張HE切片的殘余腫瘤;B.將兩張切片拼接后測量殘余腫瘤大小
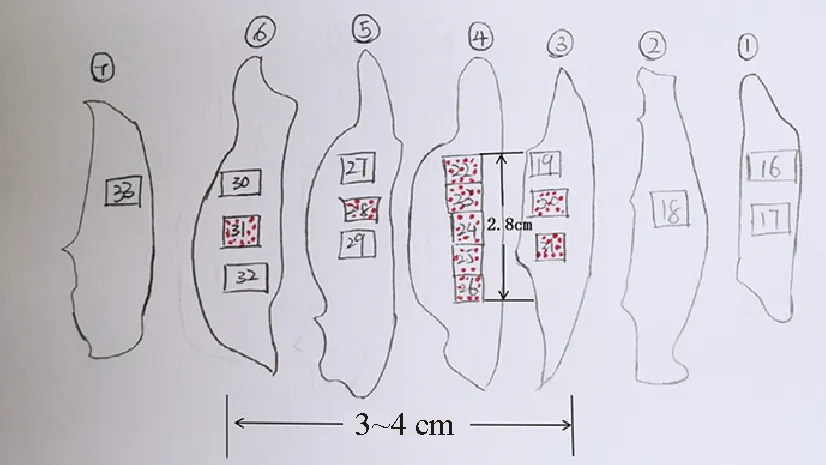
圖6 殘余腫瘤范圍較廣時的測量:殘余腫瘤(紅點)在4號組織中的上下徑線為2.8 cm,左右徑線跨越3~6號組織,為3~4 cm,組織切片厚度為1 cm,方框內為蠟塊編號
RCB評估中可能遇到以下特殊情況。某些患者在完成新輔助治療后仍未達到手術條件或出現疾病進展而不能手術,無法評估RCB分級。此時,患者可以歸入RCB-III/廣泛殘余。在充分取材和多層面組織學評估的基礎上,如果瘤床僅見黏液湖而缺乏殘余癌細胞,有學者將其視作pCR[5],而不是將黏液湖作為殘余癌進行測量。新輔助治療后壞死灶中形態學尚可識別的腫瘤細胞是否徹底失活缺乏精細的界定,是否對其進行測量需慎重。
3 殘余腫瘤的細胞密度
新輔助治療后乳腺腫瘤的退縮存在不同程度的異質性,RCB評分通過系統取材和評估不同區域腫瘤殘余密度的平均值來避免其影響[2,5]。殘余腫瘤細胞密度評估需要注意的事項:(1)將殘余腫瘤瘤床的最大截面送檢評估是最有效的方法。(2)不同殘留水平的腫瘤區域(包括無腫瘤細胞區)均需納入平均值計算,避免僅評估殘余細胞豐富區域。(3)根據RCB系統的設定,殘余腫瘤包括浸潤性癌和原位癌兩種成分。(4)錄入RCB系統的細胞密度逐級遞增,包括:0、1%、5%、10%、20%、30%、40%、50%、60%、70%、80%、90%、95%、100%。如在7個區域殘余腫瘤的細胞密度分別為40%、1%、10%、5%、10%、70%、30%,則整體平均的細胞密度約為25%。(5)M.D.Anderson癌癥中心的RCB評估體系網頁版提供殘余細胞密度為1%~95%的示意圖,有助于病理醫師直觀地仿照評估不同程度的細胞密度。(6)新輔助治療后殘余腫瘤密度極低時,殘余腫瘤的大小和細胞密度值均可如實錄入。如原發灶瘤床查見距離2 cm、直徑均為0.1 mm的兩個殘余浸潤灶,則瘤床大小為20 mm×0.1 mm,整體的癌細胞密度為0.01%。(7)對于多中心腫瘤,RCB分級取決于最大殘余腫瘤的測量。某些情況下計算體積較小腫瘤的RCB評分可能有價值,如較小腫瘤的細胞密度更高,可能得出更高的RCB評分;或者較小腫瘤屬于更具侵襲性的乳腺癌亞型。不同病理醫師在判定殘余腫瘤細胞密度時有主觀性和差異性,但不會顯著影響RCB評分和級別[4-5]。
4 殘余腫瘤中原位癌的比例
RCB系統中的原位癌包括導管原位癌和小葉原位癌,臨床中多為導管原位癌。與細胞密度類似,原位癌所占殘余腫瘤的比例亦逐級遞增:0、1%、5%、10%、20%、30%、40%、50%、60%、70%、80%、90%、100%。參考目前對新輔助治療后pCR(ypT0/Tis ypN0)的基本共識,RCB系統將殘余腫瘤中的原位癌成分校正去除較為合理。當乳腺癌患者新輔助治療后的瘤床僅殘余原位癌(原位癌占100%)且區域淋巴結陰性時,RCB評分為0,與AJCC分期中的pCR相同。部分病例中,先評估所有殘余癌的細胞密度,再去除原位癌所占比例是更簡便易行的算法。然而,在評估某些病例的殘余癌細胞密度時,可僅僅納入浸潤性癌的成分,原位癌的比例直接賦值為0[5]。此外,不能將殘余腫瘤中原位癌的比例誤解為原位癌占腫瘤瘤床的比例。
5 區域淋巴結評估
AJCC(第8版)乳腺癌分期中,新輔助治療后淋巴結內殘余孤立腫瘤細胞(isolated tumor cell, ITC)記錄為ypN0(i+)[14],其可能低估了治療后淋巴結的殘余癌負荷。與AJCC不同,RCB系統將新輔助治療后殘余ITC的淋巴結個數記錄入陽性淋巴結數目[5]。當淋巴結殘余癌灶的最大徑小于1 mm時,可將其實際大小錄入網絡計算器進行計算(如輸入0.1 mm或0.04 mm)。此外,盡管陽性內乳淋巴結在RCB系統中的預后價值并無報道,但Symmans等認為應將有癌殘余的內乳淋巴結和乳內淋巴結記錄入陽性淋巴結數目。新輔助治療前,有患者行SLN活檢,如果SLN均為陰性,則不會影響患者治療后的RCB評估;如果新輔助治療前將陽性SLN切除,治療后則無法準確進行RCB評估[2],此時僅能對治療后可能的RCB分級進行推算[5]。
6 殘余脈管內腫瘤/淋巴血管侵犯
有文獻報道[15-16]新輔助治療后僅殘余乳腺脈管內腫瘤或以脈管內腫瘤殘余為主,與患者預后不良相關。Guilbert等[17]未能證實上述結果。導致不一致的原因:不同文獻報道病例的時間跨度大且病例量均較小、殘余腫瘤的生物學標志物表達有差異、區域淋巴結狀態有異質性、不同程度納入炎性乳腺癌病例等。如果新輔助治療后乳腺僅殘余脈管內腫瘤/淋巴血管侵犯(lymphovascular invasion, LVI),有學者建議將LVI累及的乳腺范圍(雙徑)作為殘余原發腫瘤的大小,將LVI的細胞密度作為殘余浸潤腫瘤的細胞密度,用以計算RCB分級[5,17]。然而,Baker等[4]認為在缺乏充分的研究證據時,將LVI的范圍和細胞密度用于計算RCB評分并不合適。
7 RCB系統與AJCC的ypTNM分期比較
AJCC的ypTNM分期根據不同的ypT、N和M組合,將新輔助治療后的乳腺癌歸為0~Ⅳ期[14],亦可有效地評估新輔助治療效果和患者預后[18]。作為分期體系,ypTNM的使用更為廣泛。RCB系統與ypTNM分期在評估方法和細節上的差異,易導致病理醫師在評估中產生混淆。RCB與ypTNM最主要的差異是殘余癌灶大小的測量方法。RCB評分測量乳腺原發灶殘余腫瘤的最大范圍(雙徑)和淋巴結殘余癌的最大范圍(單徑),其優勢在于不需要區分殘余腫瘤為單病灶或是多病灶。ypTNM分期則是測量乳腺殘余浸潤癌最大病灶的最大徑以及淋巴結殘余轉移癌最大病灶的最大徑,其可能低估殘余腫瘤的整體負荷,且缺乏區分殘余單病灶還是多病灶的具體方法。Baker等[4]提出建議:如果不連續的分離病灶之間的距離超過其中最大病灶的最大徑,則將上述分離病灶作為多病灶處理,反之則作為單一病灶統一測量。以上方法具有主觀性,但可以作為一般原則加以參考。此外,RCB評分比ypTNM分期更便捷的是不需要考慮腫瘤累及的范圍(如胸壁、皮膚)、陽性淋巴結的解剖學部位、遠處轉移灶等。同一患者使用上述兩種評估系統可能得出不同的預后級別,有研究建議以更高風險為準[18]。
8 RCB系統的優化
目前,RCB系統已經成為公認的乳腺癌新輔助治療療效評估體系。Sheri等[19]將RCB評分與Ki-67增殖指數結合形成“殘余增殖腫瘤負荷”(residual proliferation cancer burden, RPCB)系統。相對于單一的RCB分級或Ki-67增殖指數,RPCB評分提供更為豐富的預后評價信息,預測效能更高。近期有研究將腫瘤浸潤淋巴細胞(tumor infiltrating lymphocytes, TIL)與RCB評分聯合用于評估乳腺癌新輔助治療效果[20-21],特別是三陰型乳腺癌患者。
隨著乳腺癌新輔助治療患者的日益增多以及臨床對新輔助病理評估提出更高的要求,RCB評估系統在國內將被更多地使用。影響新輔助治療后RCB分級準確性的最主要因素是評估規范化,包括符合要求的大標本取材、標記蠟塊位置、殘余癌灶5項病理指標的獲取以及病理醫師的相關培訓。2020年《乳腺癌新輔助治療的病理診斷專家共識》將RCB評分作為常用的新輔助病理評估系統加以介紹[1],進一步推動了該系統在實際工作中的運用。

