循證模式下的規范化腸內營養護理在特重度燒傷患者中的應用觀察
河南省南陽南石醫院(473000)鄧巖巖
特重度燒傷屬于燒傷中較難治療的創傷,燒傷后患者體液急劇丟失,而機體處于高分解代謝狀態,若營養攝入不能滿足機體所需,可導致營養不良,增加并發癥發生風險,延緩創面愈合,甚至威脅患者生命[1][2]。目前臨床對特重度燒傷患者腸內營養供給方法與護理模式等尚無統一標準,為提高腸內營養效果與安全,本研究探討循證模式下的規范化腸內營養護理在特重度燒傷患者中的應用效果。具體報告如下。
1 資料與方法
1.1 一般資料 回顧性選取2017年1月~2019年12月我院特重度燒傷患者61例,2017年1月~2018年6月予以常規護理干預的30例為常規組,2018年7月~2019年12月在常規組基礎上接受循證模式下的規范化腸內營養護理的31例為研究組。研究組男18例,女13例;年齡19~62歲,平均(39.47±9.98)歲;燒傷類型:火焰燒傷15例,熱液燒傷13例,化學燒傷3例。常規組男19例,女11例;年齡20~63歲,平均(41.23±10.32)歲;燒傷類型:火焰燒傷14例,熱液燒傷14例,化學燒傷2例。兩組基線資料均衡可比(P>0.05)。
1.2 選取標準 ①納入:符合特重度燒傷標準:中國九分法計算燒傷面積占總面積的50%~85%,或III度燒傷面積>20%;患者意識清楚,傷后24h內入院,尚存一定腸道功能;家屬或患者知情本研究,簽署承諾書。②排除:伴有嚴重呼吸道燒傷者;病情急劇惡化致死亡者;合并嚴重內科疾病者;合并消化道出血、重度休克、糖或電解質紊亂者。
1.3 方法
1.3.1 常規組 予以常規護理干預,入院進行生命體征、指脈氧飽和度監測,呼吸道護理,記錄出入量,GSX高效輻射燒傷治療機照射創面,靜脈雙通道輸液護理,休克期禁食禁飲,常規進行胃管管飼間斷喂養(傷后24~72h開始,采用整蛋白型腸內營養劑,或勻漿膳),并注意腸外營養補充,做好病情記錄等。
1.3.2 研究組 在常規組基礎上予以循證模式下的規范化腸內營養護理干預:(1)成立循證小組,由護士長、醫師、護理人員組成,并進行統一培訓,由組內護理人員利用PICO工具(P-目標人群,I-干預,C-對照,O-預期結果)進行護理問題表述,依據問題選擇檢索相應資料庫,探尋研究證據,并結合臨床經驗與患者實際病情、需求制定出如下規范化腸內營養循證護理措施。(2)腸內營養措施,①使用營養風險篩查2002(NRS 2002)對特重度燒傷患者進行評估,營養風險評分≥3分者經家屬及患者同意后實施腸內營養方案;②腸道功能存在者在傷后4~24h內實施腸內營養,以經鼻胃管管飼為主,使用胃腸飼養泵持續泵入,逐漸過渡至經口進食;③熱量估算公式,體表面積(m2):[身高(m)-0.6]×1.5,所需熱量(kcal/d):25×體表面積+1000×體表面積,再根據患者創面、胃腸耐受、病程階段等制定攝入量,對于腸內營養難以滿足需求者及時補充腸外營養;④序貫腸內營養方式,開始以溫開水嘗試,無潴留者由短肽制劑過渡到整蛋白制劑,以補液公式為基本原則,進食第1個24h總量約500ml,2~3d內依據患者耐受增加用量,特重度燒傷者感染期較長,此時處于負氮平衡,能量、蛋白質需求大,營養液總量每日可增加500ml,至總量達2000~2500ml/d,具體以患者耐受與病理生理進行動態調整;⑤并注意對患者及家屬進行腸內營養知識宣教,準確記錄攝入量登記表,密切觀察并發癥發生情況,并調整營養方案;f每周進行血清白蛋白(ALB)、前白蛋白(PA)、體質量指數(BMI)等測算,監測患者營養狀況。
1.4 觀察指標 ①營養狀態,對比兩組干預前、干預2周、4周后營養狀態,采集外周血靜脈血3ml,3000r/min轉速離心10min,以溴甲酚綠法檢測血清ALB、PA水平;BMI=體重(kg)/身高(m)2。②并發癥,統計比較兩組應激性消化潰瘍、肺水腫、急性腎功能衰竭發生情況。③統計比較兩組創面愈合時間。
1.5 統計學分析 采用SPSS22.0進行數據分析,計量資料以(±s)表示,t檢驗,計數資料以n(%)表示,χ2檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 營養狀態 干預2周、4周后研究組血清ALB、PA及BMI水平高于常規組(P<0.05),見附表1。
附表1 比較兩組干預前后血清ALB、PA、BMI水平(±s)
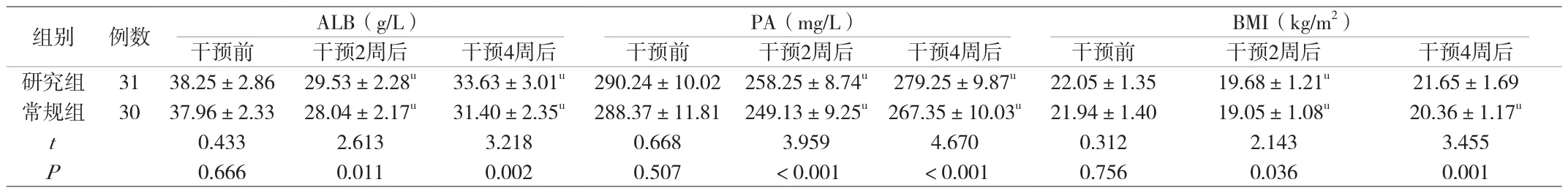
附表1 比較兩組干預前后血清ALB、PA、BMI水平(±s)
注:與同組干預前比較,uP<0.05。
組別 例數 ALB(g/L) PA(mg/L) BMI(kg/m2)干預前 干預2周后 干預4周后 干預前 干預2周后 干預4周后 干預前 干預2周后 干預4周后研究組 31 38.25±2.86 29.53±2.28u 33.63±3.01u 290.24±10.02 258.25±8.74u 279.25±9.87u 22.05±1.35 19.68±1.21u 21.65±1.69常規組 30 37.96±2.33 28.04±2.17u 31.40±2.35u 288.37±11.81 249.13±9.25u 267.35±10.03u 21.94±1.40 19.05±1.08u 20.36±1.17u t 0.433 2.613 3.218 0.668 3.959 4.670 0.312 2.143 3.455 P 0.666 0.011 0.002 0.507 <0.001 <0.001 0.756 0.036 0.001
2.2 并發癥 研究組并發癥發生率較常規組降低(P<0.05),見附表2。
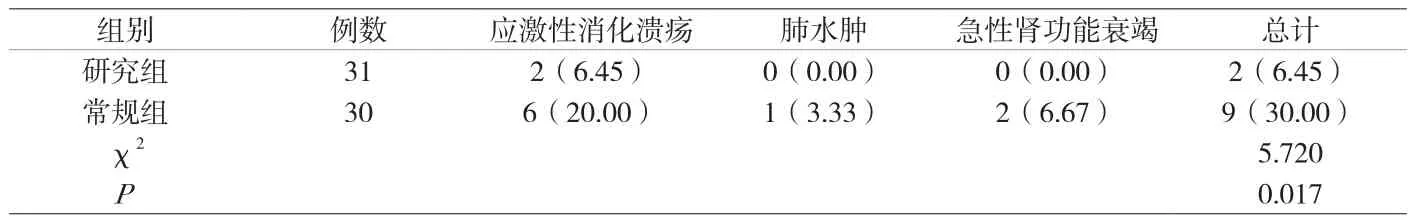
附表2 兩組并發癥發生率比較[n(%)]
2.3 創面愈合時間 研究組創面愈合時間為(55.36±8.12)d,短于常規組的(61.25±9.01)d(t=2.684,P=0.009)。
3 討論
研究表明,對燒傷患者行早期腸內營養支持,可促進胃腸功能恢復,減少應激性消化潰瘍發生,還可改善燒傷后機體高代謝反應,促進恢復[3]。但另有研究顯示,燒傷患者腸內營養護理中受諸多因素影響,干擾護理效果,延緩患者恢復時間,提供合理有效的干預對患者恢復意義重大[4][5][6]。
循證模式下的規范化腸內營養護理通過尋找證據,并整合證據、護理經驗、實際病情等制定出科學合理的干預計劃,使腸內營養護理更具有可行性、實用性、規范性[7]。特重度燒傷患者能量大量消耗,免疫功能低下,且胃腸道黏膜應激性受損,患者營養狀態下降,應用循證模式下的規范化腸內營養護理干預后,血清ALB、PA及BMI水平高于常規組(P<0.05),說明此干預模式下的序貫腸內營養支持與胃腸道生理需求吻合,通過反復營養評定調整方案,保證干預的有效合理性,促進患者營養狀態改善。對于特重度燒傷患者而言,既往休克期禁食禁飲等措施延遲胃腸道復蘇,引發應激性消化潰瘍,且完全依賴補液公式進行營養干預,與患者病情、自身差異性等不符,易引發肺水腫、急性腎功能衰竭等發生,而本研究發現研究組并發癥發生率較常規組降低,說明在循證模式下的規范化腸內營養護理干預對患者胃腸道復蘇效果可靠,且營養方式合理,未加重胃腸負擔,營養水平提升更符合人體生理機能需要,故可預防應激性消化潰瘍等并發癥的發生。此外,本研究發現研究組創面愈合時間短于常規組(P<0.05),說明此干預模式還可縮短創面愈合時間,促進患者恢復。
綜上所述,循證模式下的規范化腸內營養護理應用于特重度燒傷患者,能改善患者營養狀態,降低并發癥發生率,進而促進創面愈合。

