碳青酶烯類耐藥肺炎克雷伯菌臨床分布及其耐藥特征
張培金,唐麗玲,錢麗華,李 燕,吳 群,蔡東珍,張曉娟,尹 慧
肺炎克雷伯菌是引起醫院感染最常見的腸桿菌科之一,在臨床上可引起多部位感染,如血流、下呼吸道、泌尿道、手術部位等[1-2]。碳青霉烯類抗菌藥物是治療多重耐藥菌,尤其是產超廣譜β-內酰胺酶(extended-spectrum β-lactamase,ESBLs)革蘭陰性腸桿菌的一線治療藥物。近年來,隨著該類藥物在臨床上大量應用,國內外陸續出現關于碳青霉烯類耐藥腸桿菌(carbapenem-resistant Enterobacteriaceae,CRE)的報道。臨床上最常見的是碳青霉烯類耐藥肺炎克雷伯菌(carbapenemresistant Klebsiella pneumoniae,CRKP), 其 檢 出率逐年增高,具有傳播速度快、致死率高等特點,給抗感染治療帶來極大挑戰[3]。因此,為了解CRKP在醫院流行狀況及對抗菌藥物的耐藥特性,為皖南地區CRKP感染防治提供依據,現對2016—2018年我院CRKP檢出率及常用抗菌藥物敏感(藥敏)性進行分析。
1 材料與方法
1.1 菌株來源 收集皖南醫學院第一附屬醫院2016年1月—2018年12月住院患者痰液、尿液、血液等標本中分離出的CRKP。菌株入選標準:①經藥敏試驗結果判定為CRKP(肺炎克雷伯菌對亞胺培南或厄他培南任一藥物耐藥);②住院患者同一部位多次分離到的CRKP,以該患者首次檢出的CRKP為準。排除標準:同一患者相同部位非第一次檢出的CRKP。
1.2 細菌鑒定與藥敏試驗 微生物室采用VITEK 2-Compact細菌鑒定儀(法國生物梅里埃公司)進行菌株鑒定和藥敏試驗。根據美國臨床實驗室標準協會2016—2018年推薦的相關標準對肺炎克雷伯菌的藥敏試驗結果進行判定[4]。以原衛生部臨床中心提供的大腸埃希菌ATCC 25922和肺炎克雷伯菌ATCC 700603作為質控菌株。
1.3 統計學處理 所有數據分析均采用SPSS 24.0統計軟件進行處理。計數資料采用頻數和率(%)表示,組間檢出率和耐藥率的比較采用χ2或Fisher確切概率法,以雙側P<0.05表示差異有統計學意義。
2 結 果
2.1 2016—2018年 CRKP檢出率情況 2016—2018年共檢出肺炎克雷伯菌2332株,藥敏試驗結果顯示,共檢出CRKP159株,檢出率為6.82%。各年度CRKP檢出率呈逐年下降趨勢,差異有統計學意義(χ2趨勢=31.198,P=0.000),見表 1。

表1 2016—2018年CRKP檢出率情況Table 1 Detection rate of CRKP from 2016 to 2018
2.2 CRKP科室分布及構成比 159株CRKP中,74.21%(118/159)來自男性患者,25.79%(41/159)來自女性患者;年齡范圍為23~99歲,其中60歲及以上患者占62.26%(99/159);主要分布于神經外科(含神經外科ICU)22.01%(35/159)、呼吸內科(含呼吸內科ICU)18.87%(30/159)和ICU(含急診ICU)15.09%(24/159)。標本來源主要以痰液為主,占74.84%(119/159),其他較多見的標本有尿液、血液、分泌物等,見表2。

表2 CRKP標本來源及構成比Table 2 Source and constituent ratio of CRKP specimens
2.3 CRKP產ESBLs及對抗菌藥物的耐藥性情況 159株CRKP中,ESBLs陽性74株,檢出率為46.54%。CRKP對青霉素類、頭孢菌素類、喹諾酮類抗菌藥物普遍耐藥,耐藥率均>80%;對復方新諾明、阿米卡星、慶大霉素和頭孢替坦耐藥率分別為40.88%、61.01%、73.58%和74.21%。ESBLs陰性的CRKP對厄他培南、阿米卡星、哌拉西林/他唑巴坦、慶大霉素、頭孢替坦的耐藥率均高于ESBLs陽性的CRKP,對復方新諾明的耐藥率低于ESBLs陽性的CRKP,差異均有統計學意義(P均<0.05),見表3。
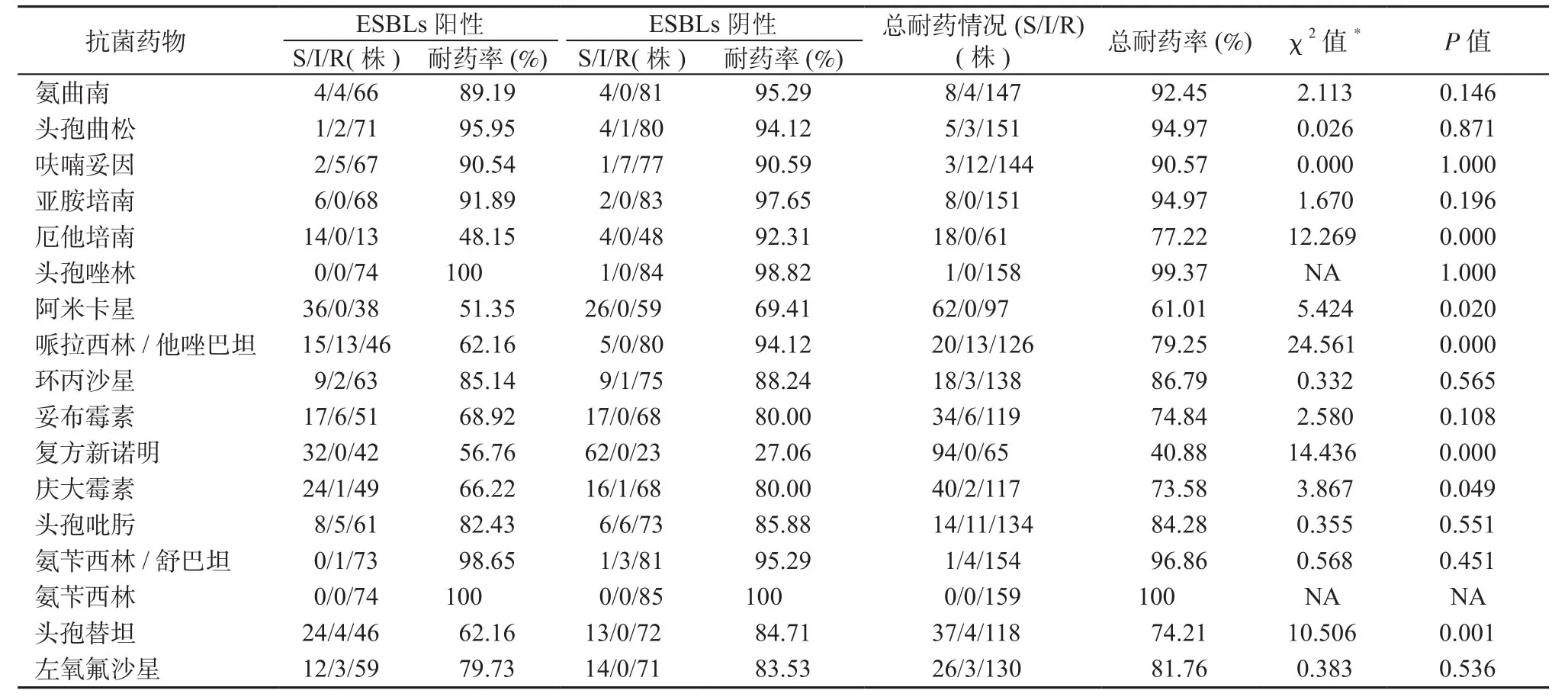
表3 CRKP產ESBLs及對抗菌藥物的耐藥性情況Table 3 ESBLs production and resistance to antimicrobial agents of CRKP strains
2.4 各科室CRKP對抗菌藥物耐藥率比較 除復方新諾明在神經外科(含神經外科ICU)和ICU(含急診ICU)耐藥率分別為17.14%和29.17%外,CRKP對其余抗菌藥物耐藥率均>40%,且大部分>80%。呋喃妥因、阿米卡星、妥布霉素、復方新諾明和慶大霉素在各科室間耐藥率差異均有統計學意義(P均<0.05),其中呼吸內科(含呼吸內科ICU)耐藥率普遍較其余科室高(除復方新諾明和呋喃妥因外),見表4。
3 討 論
2007年我國學者Wei 等[5]首次報道分離出產碳青霉烯酶的肺炎克雷伯菌,之后相繼在上海、江蘇、安徽、福建等地區多家大型綜合醫院檢出CRKP,目前該菌已成為我國醫院感染的重要病原菌之一。據中國細菌耐藥性監測網(CHINET)數據顯示,肺炎克雷伯菌對碳青霉烯類抗菌藥物的耐藥率從2005年的3%上升到了2017年的24%,耐藥率上升幅度高達8倍[6]。因此,了解特定區域CRKP耐藥及分布情況,對于該地區合理使用抗菌藥物及規范抗感染治療具有重要意義。
本研究結果顯示,2016—2018年我院CRKP檢出率呈逐年下降趨勢,與同期CHINET數據變化趨勢并不一致,究其原因可能與2017年接受等級醫院復審,醫院感染管理工作及感控質量的提升,抗菌藥物臨床應用管理工作加強密切相關。同時,也間接地驗證了強化醫院感染防控措施可有效加強CRKP的防控。陳菲等[7]研究指出,通過全面實施多重耐藥菌管理綜合干預措施(制定制度、宣傳與培訓、督促落實防控措施等)可明顯降低CRKP檢出率及醫院感染發生率,具體是何種干預措施發揮主要作用,還是多種措施的協同效果尚須進一步研究。
肺炎克雷伯菌是引起肺部感染最常見的病原菌之一。本研究結果顯示74.84%(119/159)的CRKP來自于痰液標本,說明呼吸道可能是CRKP的主要來源,與相關文獻報道一致[8-9]。本研究發現62.26%(99/159)的CRKP來自60歲及以上患者,可能與年齡大的患者基礎疾病多及機體免疫力低等因素有關[10-11],臨床上對此類患者應給予關注。長期住院、入住ICU、伴有基礎疾病、侵入性醫療操作及大量使用抗菌藥物等均是導致CRKP感染的危險因素[12-13]。本研究發現CRKP主要分布在神經外科(含神經外科ICU)、呼吸內科(含呼吸內科ICU)和ICU(含急診ICU),這與入住上述科室的患者常同時存在CRKP感染的危險因素有關,間接說明神經外科(含神經外科ICU)、呼吸內科(含呼吸內科ICU)和ICU(含急診ICU)是CRKP的高發科室。另外,44.03%(70/159)的CRKP來源于其他科室,提示CRKP在醫院內的分布可能具有播散性,應采取分子流行病學的研究方法對其同源性鑒定,以便實施針對性的防控措施控制院內傳播。
呼吸內科(含呼吸內科ICU)中檢出CRKP的耐藥率普遍較ICU(含急診ICU)、神經外科(含神經外科ICU)及其他科室高(除復方新諾明和呋喃妥因外),可能與該科室主要為呼吸道感染及氣管切開/插管患者且通常須采用氣管鏡進行檢查有關。同時,隨著抗菌藥物在相關科室暴露的增多也會導致耐藥率的上升。有研究表明,嚴重的肺部感染也是感染CRE的危險因素[14],結合患者臨床表現,合格的痰液標本對于肺炎克雷伯菌引起的肺部感染的診斷具有較高的參考價值[15]。
此外,本研究發現ESBLs陰性的CRKP對大部分抗菌藥物的耐藥率高于ESBLs陽性的CRKP,與相關研究報道相似[16]。原因可能是CRE耐藥機制較為復雜,產碳青霉烯酶作為腸桿菌科細菌對碳青霉烯類藥物最主要的耐藥機制,CRKP通常攜帶著多種耐藥基因,在菌株可同時產頭孢菌素酶、碳青霉烯酶及ESBLs的情況下,ESBLs可顯示陰性結果[17]。阮永春等[16]認為,大部分ESBLs陰性的CRKP由于產更多的β-內酰胺酶,故對大部分抗菌藥物保持較高的耐藥率。
目前,治療CRKP感染的藥物有限,主要有替加環素、多粘菌素、磷霉素和部分氨基糖苷類藥物。研究表明,針對輕中度CRKP感染,多采用單藥治療,而對于復雜的重度感染,多藥聯合治療才能提高生存率[18]。Ni等[19]的Meta分析結果顯示,與其他抗菌藥物相比較,單獨使用替加環素治療CRE感染并不能降低患者病死率,高劑量替加環素的聯合治療方案對患者生存獲益更高。另一項納入22篇文獻的Meta分析也得到了類似結論,與包括多粘菌素E的多藥聯合治療相比較,單獨使用多粘菌素E治療CRE感染的病死率更高[20]。
本研究不足之處在于數據僅來源于皖南地區一家三級教學醫院,因每家醫院科室設置、診療水平、病種結構、醫院感染防控管理等不盡相同,CRKP流行特點與當地其他醫院之間存在一定差異,了解該地區CRKP流行情況須納入更多其他醫院的標本進行研究。另外,由于我院微生物室所采用的檢測儀器為全自動微生物分析儀,前期的藥敏試驗未完全覆蓋厄他培南,同時也缺少一些對CRKP治療有效的抗菌藥物,如多粘菌素、替加環素等,導致藥敏試驗數據不充分,為臨床治療提供的參考價值可能受到一定影響。
綜上所述,我院CRKP檢出率呈逐年下降趨勢,菌株主要分布在神經外科(含神經外科ICU)、呼吸內科(含呼吸內科ICU)和ICU(含急診ICU),耐藥情況較為嚴重,需上述科室給予高度關注。同時,微生物室和臨床應加強對CRKP的實時監測,充分了解其流行病學和耐藥特征,根據藥敏結果和患者臨床癥狀,合理使用抗菌藥物,以降低CRKP的院內感染和播散。

