從中美結直腸癌流行病學特征看結直腸癌早診早治的重要性
王錫山
結直腸癌作為常見的消化道惡性腫瘤,對我國人民的健康威脅不容小視。根據世界衛生組織國際癌癥研究機構(IARC)發布的全球腫瘤流行病統計數據(GLOBOCAN 2020)估計,2020年全球結直腸癌新發病例193.16萬,死亡病例93.52萬,分別位于所有惡性腫瘤的第三位和第二位[1]。為推動健康中國建設、提高人民健康水平,中共中央、國務院于2016年印發并實施《“健康中國”2030規劃綱要》[2],針對重點癌癥開展早診早治工作,體現出政府對于腫瘤防治工作的重視。本文結合《2018中國腫瘤登記年報》(以下簡稱“年報”)并與美國癌癥協會(American Cancer Society)發布的《Cancer Statistics,2019》和《Colorectal Cancer Statistics,2020》進行對比,分析兩國結直腸癌的流行病學特征,探索符合我國國情的結直腸癌防治策略,分析結直腸癌早診早治工作的必要性和重要性,為實現健康中國偉大目標助力。
一、中美癌癥發病情況對比
本次年報收錄了全國腫瘤登記處提交的2015年腫瘤登記資料,共納入分析32 091萬人,覆蓋人群占當年我國總人口數的23.35%[3]。
2015年全國腫瘤登記地區新發病例數92.31萬例,全國癌癥發病率為287.64/10萬,其中男性腫瘤發病率為313.46/10萬,女性腫瘤發病率為261.07/10萬。按年齡標準化后,中標率(ASR China)為186.95/10萬,世標率(ASR World)為182.90/10萬。城市地區男女的粗發病率、中標率、世標率均較高于農村地區。在地域分布上,東部地區男性和女性的發病率、中標率和世標率最高,中部地區次之,西部地區最低。從年齡別發病率上看,全部癌癥在24歲以下時處于極低水平,25歲后開始快速上升,在80~84歲年齡組達到最高,之后略有下降。
美國方面,根據美國癌癥協會(ACS)發布的《CancerStatistics,2019》數據顯示,預計在2019年,美國新發癌癥病例176.25萬[4]。過去十年,美國男性的癌癥發病率約以每年2%的速度下降。而男性發病率最高的三大癌癥:肺癌和結直腸癌的發病率以每年約3%的速度下降,前列腺癌的發病率則每年下降約7%。女性的癌癥發病率在過去十年較平穩,肺癌發病率持續下降,結直腸癌發病率下降趨勢減緩。自2008年至2014年,美國白種人和黑種人的全癌種5年生存率分別為67%和62%[5]。自20世紀70年代至今,除子宮頸癌和子宮體癌外[6],其他癌種的生存率均顯著提高。
2015年我國腫瘤登記地區,癌癥總體發病構成前五位依次為:肺癌(20.48%)、胃癌(10.61%)、結直腸癌(9.75%)、肝癌(9.67%)和乳腺癌(7.29%)。其中,男性發病構成前五位依次為:肺癌、胃癌、肝癌、結直腸癌和食管癌,而美國男性發病構成前五位依次為:前列腺癌、肺癌、結直腸癌、膀胱癌和皮膚黑色素瘤;我國和美國女性發病構成前三位均為:乳腺癌、肺癌和結直腸癌(圖1)。

圖1 中美兩國發病前十位癌癥構成
二、中美癌癥死亡情況對比
2015年全國腫瘤登記地區癌癥死亡病例數56.47萬例,全國癌癥死亡率為175.98/10萬,其中男性癌癥死亡率為220.00/10萬,女性癌癥死亡率為130.68/10萬。按年齡標準化后,中標率為106.03/10萬,世標率為105.14/10萬。城市地區男性和女性的癌癥死亡率高于農村地區。東部地區男性和女性的癌癥死亡率高于中部和西部地區。從年齡別死亡率上看,全部癌癥在39歲以下時死亡率較低,40歲后開始隨年齡增長而明顯升高,80~84歲年齡組達到最高。美國癌癥協會估計2019年全年,美國有606 880人因罹患癌癥死亡,每天因癌癥死亡的人數約為1 700人。
2015年我國腫瘤登記地區,癌癥總體死亡構成前五位依次為:肺癌(27.16%)、肝癌(13.97%)、胃癌(12.73%)、食管癌(8.39%)和結直腸癌(7.86%)。按性別統計,我國男性癌癥死亡構成前五位依次為:肺癌、肝癌、胃癌、食管癌和結直腸癌;女性癌癥死亡構成前五位依次為:肺癌、胃癌、肝癌、結直腸癌和乳腺癌。而美國男性癌癥死亡構成前五位的癌癥依次為:肺癌、前列腺癌、結直腸癌、胰腺癌和肝癌,美國女性癌癥死亡構成前五位的癌癥依次為:肺癌、乳腺癌、結直腸癌、胰腺癌、卵巢癌(圖2)。
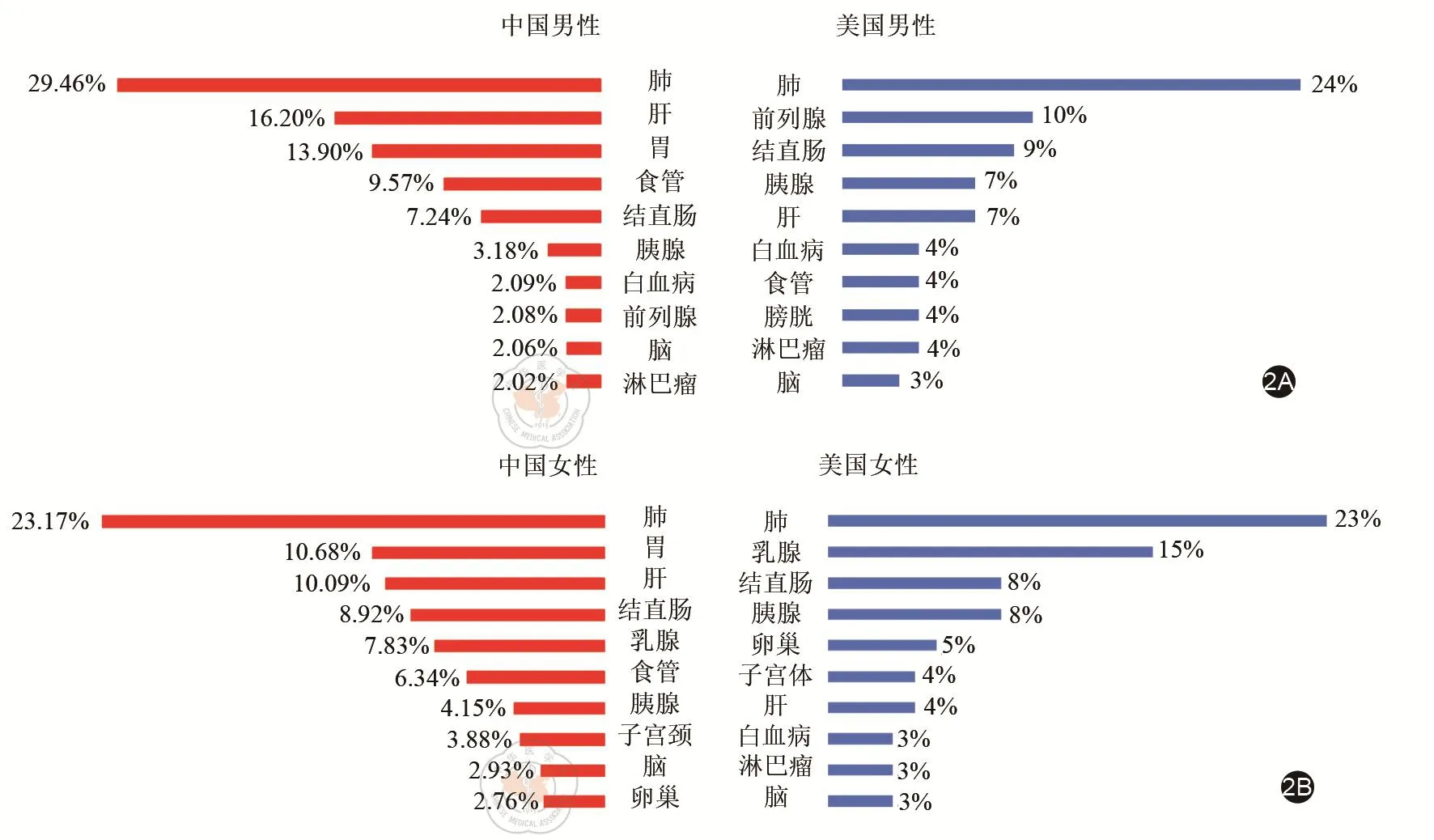
圖2 中美兩國死亡前十位癌癥構成
三、中美結直腸癌發病特征對比
較之2014年,我國結直腸癌發病率仍在繼續升高,美國略有下降。據我國腫瘤年報數據顯示,2015年我國腫瘤登記地區結直腸癌新發病例89 993例,估算全國新發結直腸癌病例38.76萬例,居癌癥發病譜第4位。發病率為28.04/10萬,中標發病率為17.32/10萬,世標發病率為17.12/10萬[3]。而根據GLOBOCAN 2020的數據顯示,預計我國2020年新發結直腸癌555 477例,占所有惡性腫瘤的12.2%,已經躍居至癌癥發病譜第2位。美國癌癥協會在《Colorectal cancer statistics,2020》中預計2020年,全美新發結直腸癌14.80萬例,年齡標準化發病率為38.7/10萬(2012年~2016年)。
從解剖部位看,我國結直腸癌發病亞部位以直腸癌為主,而美國以結腸癌為主,且近端腸癌發生率(40%)遠高于我國(17.53%)。2015年,我國結腸癌發病率為13.90/10萬,占50.2%;直腸癌發病率略低于結腸癌,為13.80/10萬,占49.8%。在全部結腸癌病例中,乙狀結腸癌占42.14%,比例最高,升結腸和橫結腸分別以23.55%和9.00%位列二、三位(圖3)。美國則以近端結腸發病率為最高,約為40%,其次為直腸(29%)和遠端結腸(22%)。因《Colorectal Cancer Statistics, 2020》中未將結腸癌進行亞部位的細致劃分,故筆者對我國數據進行整合,將盲腸、升結腸和肝曲歸為近端結腸,脾曲、降結腸和乙狀結腸歸為遠端結腸,橫結腸和交搭部位歸為其他,進行整合后,與美國發病情況進行比較(圖4)。

圖3 2015年中國腫瘤登記地區結直腸癌亞部位分布情況
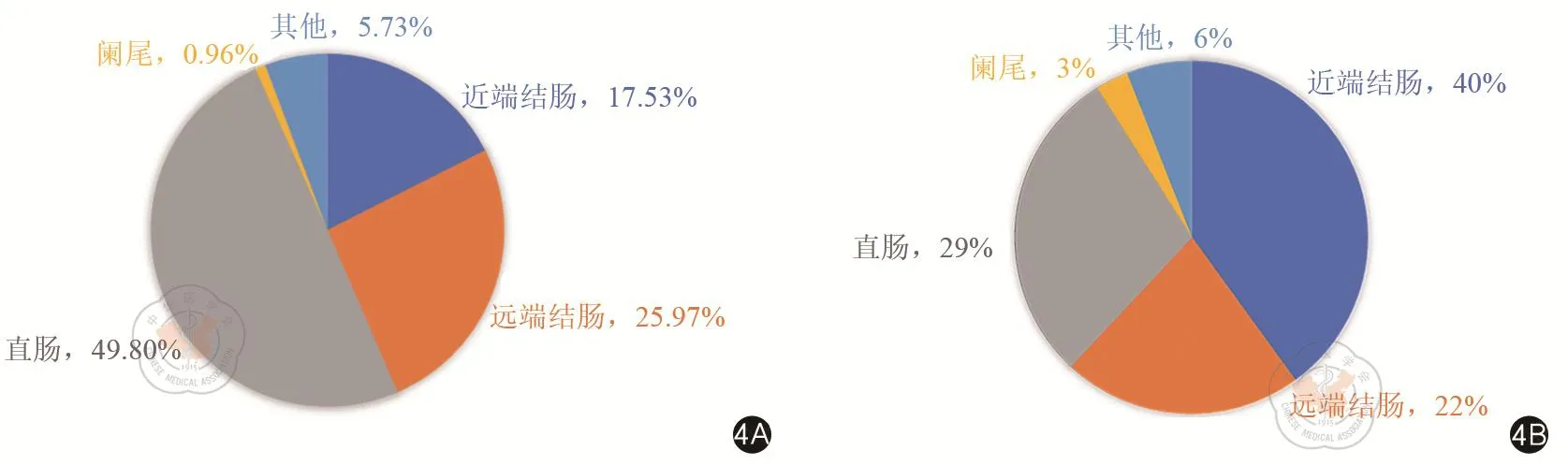
圖4 中美結直腸癌發病亞部位分布情況對比(4A:中國;4B:美國)
以性別分記,中美兩國男性結直腸癌發病風險均高于女性。我國男性結直腸癌總發病率為女性的1.44倍(中標率),其中,男性結腸癌發病率是女性的1.33倍,而美國女性近端結腸癌發生率(45%)顯著高于男性的36%。我國男性直腸癌發病率是女性的1.56倍,與我國類似,美國男性直腸癌發生率(32%)高于女性(25%)(圖5)。我國男性和女性結直腸癌發病率在40歲后呈明顯上升趨勢,至75~79歲達到頂峰,男性各年齡段發病率均明顯高于女性,且隨年齡升高,差距逐漸增大。美國男性(4.4%)和女性(4.1%)的終身發病風險相似,但由于女性的預期壽命較男性更長,故男性發病風險較女性高31%[7]。
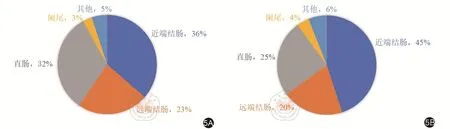
圖5 美國按性別劃分的不同亞部位結直腸癌發生率(5A:男性;5B:女性)
《Colorectal Cancer Statistics,2020》中根據年齡分布對2012~2016年結直腸癌發生率進行了統計:49歲及以下的中青年患者,直腸癌發生率最高(37%),其次為遠端結腸癌(25%)和近端結腸癌(23%),闌尾癌也占到10%;50~64歲的中老年患者,第一位仍是直腸癌(36%),但近端結腸癌所占比例升至31%,遠端結腸癌(25%)位列第三位;65歲及以上的老年患者,近端結腸癌發生率升至49%,其次為直腸癌(23%)和遠端結腸癌(19%)(圖6)。
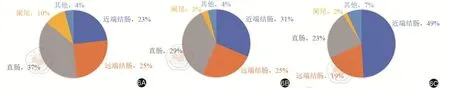
圖6 美國按性別及年齡劃分的不同亞部位結直腸癌發生率(6A:≤49歲;6B:50~64歲;6C:≥65歲)
我國結直腸癌發病呈現明顯的地區分布差異,具體表現在城鄉差距和東西部差距:我國城市地區結直腸癌發病率為農村地區的1.40倍(中標率,下同),其中結腸癌和直腸癌發病率分別為農村地區的1.73倍和1.17倍。東部地區的結直腸癌發病率和死亡率均高于中部地區和西部地區,中部和西部地區發病率和死亡率均相近。進一步詳細劃分,華南地區發病率和死亡率最高,往后依次為東北、華東、華北、西南、華中和西北。
四、中美結直腸癌死亡特征對比
我國結直腸癌死亡率逐年上升,美國逐年下降。2015年我國腫瘤登記地區因結直腸癌死亡44 361例,估計全國因結直腸癌死亡18.71萬人,居癌癥死亡譜第5位。死亡率為13.82/10萬(中標率7.95/10萬),其中結腸癌死亡率為6.56/10萬(中標率3.73/10萬),直腸癌死亡率為7.01/10萬(中標率4.06/10萬)。根據GLOBOCAN 2020的數據顯示,預計我國2020年因結直腸癌死亡286 162例,占所有惡性腫瘤的9.5%,仍居癌癥發病譜第5位。美國死亡率為13.9/10萬(2013年~2017年)。男性和女性近幾十年變化趨勢不盡一致:自1947年起,女性結直腸癌死亡率一直呈下降趨勢,而男性結直腸癌死亡率直到1980年才開始逐年下降。在2008-2017這十年間,65歲及以上的老年患者的死亡率平均每年下降約3%,50~64歲患者的死亡率下降幅度較緩,約每年下降0.6%,而50歲以下的患者,死亡率以每年1.3%的速度上升。
以性別分記,中美兩國男性結直腸癌死亡率均高于女性。我國男性結直腸癌死亡率為女性的1.55倍,其中結腸癌和直腸癌的男性死亡率分別為女性的1.40倍和1.69倍。美國男性結直腸癌死亡率為16.6/10萬,女性為11.7/10萬,男性死亡率為女性的1.42倍,略低于我國。我國男性和女性的結直腸癌死亡率均在40歲后明顯上升,75~79歲死亡率最高。男性結直腸癌死亡率各年齡別均明顯高于女性,且隨年齡升高,差距逐漸增大。
我國結直腸癌死亡率存在地區差異:城市地區的結直腸癌死亡率為農村地區的1.36倍(中標率,下同),其結腸癌和直腸癌死亡率分別為農村的1.72倍和1.13倍。我國東部地區結直腸癌的死亡率高于中部地區和西部地區,中部和西部地區死亡率均相近。與發病率相似,我國華南地區結直腸癌死亡率最高,往后依次為東北、華東、華北、西南、華中和西北。
五、中美結直腸癌流行病學特征對比分析
與上一年度《中國腫瘤登記年報》相比,2015年,我國結直腸癌發病率和死亡率仍呈上升趨勢[8-9]。美國作為發達國家的代表,自2000年起,結直腸癌發病率以每年3%的速率穩定下降,死亡率也較1970年下降了約53%[4]。美國癌癥協會在報告中指出,自2000年后,結直腸癌發病率和死亡率的下降主要歸因于腸鏡檢查的增加,目前腸鏡已經成為主要的篩查(screen)項目[10-11]。美國50歲以上的成年人腸鏡檢查率已經從2000年的21%升至2015年的60%[12]。腸鏡篩查大范圍的使用,可以盡早發現癌前病變,并施以治療,使得結直腸癌的發病率逐年下降。
我國作為發展中國家,腸鏡檢查在近幾年才應用于防癌篩查中,而腸鏡、胃鏡等內鏡檢查在百姓中的接受度不高,大部分百姓對腸鏡檢查多半持恐懼心理,認為做腸鏡痛苦,故多要求做“無痛腸鏡”;加之我國人民群眾總體上尚未形成“體檢意識”,對于體檢的認識十分矛盾:既怕查出病,又怕查不出病而花了“冤枉錢”。上述種種也反映出目前亟待解決的三個問題:一是需要國家和政府加大對防癌篩查的投入;二是目前醫療資源供需不平衡,各級醫院腸鏡檢查存在較大的技術水平差異,導致百姓體檢或防癌篩查均涌向三級醫院;三是需要加強面向百姓的科普,消除百姓對腸鏡檢查的恐懼,并培養正確的體檢觀念、建立完善的體檢意識。這些需要國家、社會、醫院和醫生的共同努力。但《Cancer Statistics,2019》中也指出,全年齡段的結直腸癌發病率的逐年下降,似乎掩蓋了“55歲以下人群的發病率正在以每年2%的速度上升”這一現象。這也提示我們,我國是否也應該制定符合我國人群特征的篩查年齡以及篩查間隔。
與發病率相比,死亡率可以更好地反映抗癌工作的進展,因為死亡率受檢測方法改變的影響更小。美國癌癥協會認為,在過去20年間,正是由于癌癥的早期發現和治療水平的進步,才使得結直腸癌的死亡率較1970年下降了約53%。幾項大規模的前瞻性研究結果表明,健康的生活方式、遵守美國癌癥協會的癌癥預防指南可以降低癌癥負擔,降低發病率和死亡率[13-14]。美國癌癥協會推薦的癌癥預防指南中側重于4個預防因素:保持正常體重、保持一定頻率的中等強度以上的運動、健康的飲食以及限制酒精攝入量。結合我國最近3次慢性病及危險因素檢測數據,我國的紅肉日均消耗量和肥胖人群所占比例呈逐年上升趨勢,日均酒精攝入量和中等強度以上的運動的改善不大[15-17]。這對我國進行結直腸癌的一級預防也有著十分重要的提示作用。
六、早診早治在結直腸癌防治中的重要作用
近年來,我國結直腸癌疾病負擔持續上升,王紅等[18]對GLOBOCAN 2018、《中國腫瘤登記年報 》(2012~2018)、Cancer Incidence in Five Continents(CI5與CI5 plus)、全球疾病負擔項目(GBD2017)、《中國死因監測數據集2017》和《中國衛生健康統計年鑒》(2005~2018)6個數據源的數據進行分析,得出結論:總體來看,近年來,我國結直腸癌疾病負擔整體平穩,農村結直腸癌疾病負擔呈上升趨勢,此外,結直腸癌導致的人民經濟負擔在持續上升。
為了降低結直腸癌的疾病負擔,實現結直腸癌的早診早治,改善患者的預后,應該從國家、社會和個人三個戰略層面進行加強。在國家層面上,2012年,財政部和國家衛生健康委員會(時衛生部)啟動“城市癌癥早診早治項目”(CanSPUC)。推廣實施城市常見癌癥高危人群篩查和早診早治技術,提高癌癥早期發現、早期診斷和早期治療的比例。自2012至2018年間,共301萬人完成該項目的問卷調查,約129.5萬人次被評估為高危風險人群,其中,對8.6萬人次進行了針對結直腸癌的結腸鏡篩查,共篩出癌前病變10 516例(12.17%),結直腸癌218例(0.25%)[19]。該項目的作用在近五年城市結直腸癌發病率和死亡率中得以直觀的體現:與2010年相比,以中標率計算,除男性結腸癌發病率略上升之外,我國結直腸癌的發病率和死亡率大體呈下降趨勢,且這種趨勢基本沒有性別差異(圖7),體現了結直腸癌二級預防的重要性。但目前我國與發達國家的5年生存率還有一些差距,癌癥篩查和早診早治的覆蓋人群仍需要進一步擴大。
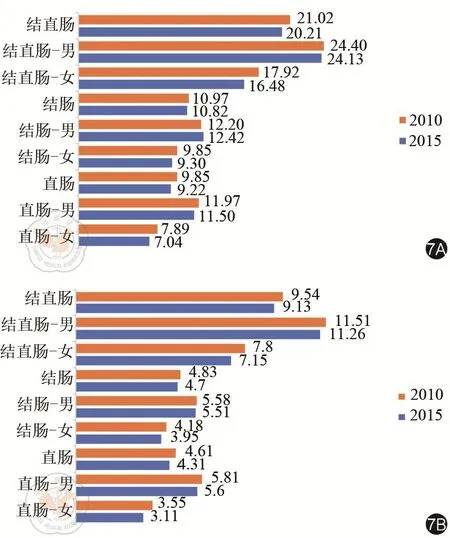
圖7 我國2010年與2015年結直腸癌發病率(7A)與死亡率(7B)比較(單位:/10萬)
雖然目前我國分級診療制度已經初步形成,但仍存在衛生資源分配不均的情況,部分醫療機構管理體系尚不完善,行業準入監管尚不規范。雖然住院醫師規范化培訓制度和專科醫師規范化培訓制度已經在全國范圍內推行,但部分醫院執行力不足,導致專科醫生水平參差不齊,治療方案陳舊落后的情況屢見不鮮。另外,全國級別同質性的醫療行業協會越來越多,不僅承擔的職能互相重疊,也浪費了醫生的精力。因此,在社會層面上,應當充分履行各協會、學會的職責,制定全國范圍的疾病診療標準,各級醫院應對醫師規范化培訓制度貫徹落實,爭取做到“專科醫生同質化、患者治療規范化”,做好結直腸癌的三級預防。
在個人層面,目前我們已經進入“互聯網+新媒體”的時代,百姓接收信息的途徑多種多樣,在過去的十年中,百姓的防癌意識明顯提高。但仍存在兩個問題:一是伴隨著新媒體的“爆炸式”發展,媒體傳播的內容良莠不齊,其中不乏大量無用的、甚至是錯誤的癌癥預防知識,這不僅需要對新媒體內容加強監管,還需要我們醫生加入“新媒體”,傳播有理論依據的、高質量的防癌內容。二是我國癌癥發病逐漸呈現年輕化的趨勢,如今青年人工作負荷、生活壓力較大,運動量減少,不健康的飲食和生活習慣增加了癌癥的發病風險,應當呼吁青年人珍愛自身健康,提高防癌意識,不要讓癌癥成為青年人身上的另一座大山。
結直腸癌的預防、診斷和治療已經進入一個新時代。我們相信,依靠國家、社會、各級醫院、醫生和人民群眾的共同不懈努力,我國結直腸癌負擔會逐漸減少,提高我國結直腸癌的整體防治水平,在“健康中國”戰略中發出我們自己的好聲音。

