陜南地區新生兒病原菌分布及耐藥性的調查分析
曹玉暉 南彥武 賈永鋒 李哲
(商洛市中心醫院新生兒科,陜西 商洛 726000)
隨著新生兒救治水平的不斷提高,收治患兒的胎齡越來越小,病情越來越重,機械通氣和住院時間越來越長,侵入性操作手段越來越多,且新生兒非特異性免疫和特異性免疫均不成熟,抵抗力弱,因此新生兒院內感染發生率有逐漸增加的趨勢。抗菌藥物是治療細菌感染的重要手段之一,但隨著其大量而廣泛的應用,細菌耐藥問題日益嚴重。為了解陜南地區新生兒患者中常見病原菌的分布、變化及其耐藥性,本次研究對我中心2013年10月至2015年9月新生兒患者感染病原菌情況進行分析。現報告如下。
1 資料與方法
1.1臨床資料 對陜南地區4家新生兒科要求,對于疑似感染的患兒進行抗感染治療前,盡可能常規進行病原學檢查,為了標準統一,標本均送至我中心實驗室進行病原菌檢查,2年共收集陽性結果4205例(同一例病人培養出2種以上結果仍按1例陽性結果計算),日齡(11.34±2.48)d,其中男2 310例,女1 895例;足月兒占36.5%(1 535/4 205),早產兒占63.5%(2 670/4 205)。疾病分類中以新生兒肺炎為主,占39.8%(1 674/4 205)。
1.2方法 細菌鑒定及藥敏試驗 收集患兒呼吸道、血液及其他體液、引流物等標本。菌株鑒定和藥敏使用 VITEK 2 Compact 鑒定及藥敏系統或 ATB 鑒定及藥敏系統,鑒定卡和藥敏卡與系統配套。質量控制按儀器要求進行。病原菌若產超廣譜β-內酰胺酶(ESBLs)或耐甲氧西林葡萄球菌(MRS)時,系統將自動判別。
2 結 果
2.1臨床病原菌的分布 共分離不重復菌株4 274株,標本主要來源于呼吸道分泌物(48.2%)、血液(29.1%)、胃液(1.3%)、導管末端(9.6%)、尿液(1.2%)、膿液(4.7%)、腦脊液(5.9%)。4 274株病原菌中,革蘭陰性桿菌3 798株(68.0%),革蘭陽性球菌2 834株(66.31%),真菌1 286株(30.09%)。真菌154例(3.06%)。分離率占前15位的為大腸埃希菌(23.82%)、鮑氏不動桿菌(17.61%)、金黃色葡萄球菌(11.68%)、肺炎克雷伯菌肺炎亞種(9.83%)、銅綠假單胞菌(8.69%)、表皮葡萄球菌(6.95%)、溶血葡萄球菌(4.53%)、陰溝腸桿菌(3.65%)、屎腸球菌(3.13%)、人葡萄球菌(2.51%)、白假絲酵母菌(2.25%)、產酸克雷伯菌(1.51%)、嗜麥芽窄食單胞菌(1.40%)、產氣腸桿菌(1.14%)、鮑氏/醋酸鈣不動桿菌(1.05%)。
2.2常見病原菌的藥物敏感率 研究[1]發現,新生兒敗血癥當中的大腸埃希菌感染概率僅比葡萄球菌稍低,出生以后72 h以內的發病患兒在我國大部分都是以大腸埃希菌為主。大腸埃希菌對β-內酰胺類抗生素耐藥的主要機制是超廣譜β-內酰胺酶(ESBLs)。由于產ESBLs菌株可以經質粒介導在不同菌株間傳遞,是大腸埃希氏菌在醫院內部流行的主要原因。本次調查結果發現,本院新生兒病房中大腸埃希氏菌對抗生素的敏感率順序從低到高依次為:頭孢呋辛,頭孢曲松,頭孢吡肟,頭孢他啶,環丙沙星,頭孢哌酮舒巴坦,哌拉西林他唑巴坦,亞胺培南,美羅培南。這可能與大腸埃希氏菌產超廣譜β-內酰胺酶(ESBLs)菌株且呈不斷增高趨勢有關。因此在抗生素的選擇上應首選抗β-內酰胺酶類的抗生素如頭孢哌酮他唑巴坦/哌拉西林他唑巴坦,其次選用較高一級的抗生素如亞胺培南/美羅培南,應避免濫用廣譜抗菌素。見圖1。
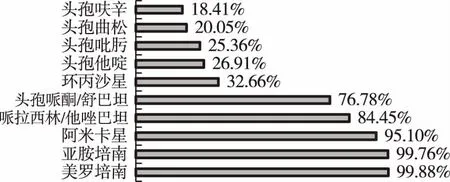
圖1 大腸埃希菌的藥物敏感率
肺炎克雷伯菌(KP)是兒童膿毒癥的主要致病菌之一,死亡率高,且隨著質粒介導的超廣譜β-內酰胺酶(ESBLs)、AmpC酶以及碳青霉烯酶(KPC)等的出現,肺炎克雷伯抗生素耐藥現象迅速增加[2]。本次研究發現本院新生兒病房中肺炎克雷伯菌對頭孢類如頭孢呋辛,頭孢曲松,頭孢吡肟,頭孢他啶等耐藥明顯,而環丙沙星雖然較為敏感但因其副作用明顯而在新生兒病房應用受到限制,因此頭孢哌酮舒巴坦,哌拉西林他唑巴坦為新生兒病房感染肺炎克雷伯桿菌的首選,但它的使用史是感染產ESBLs肺炎克雷伯菌膿毒癥的危險因素。該菌雖然對阿米卡星敏感,但由于氨基糖苷類藥物的腎毒性和耳毒性,該藥在新生兒病房中的應用受到限制。另外,本次研究發現該菌對亞胺培南和美羅培南的敏感率均為98.84%,可作為感染產ESBLs肺炎克雷伯菌膿毒癥的選擇。見圖2。
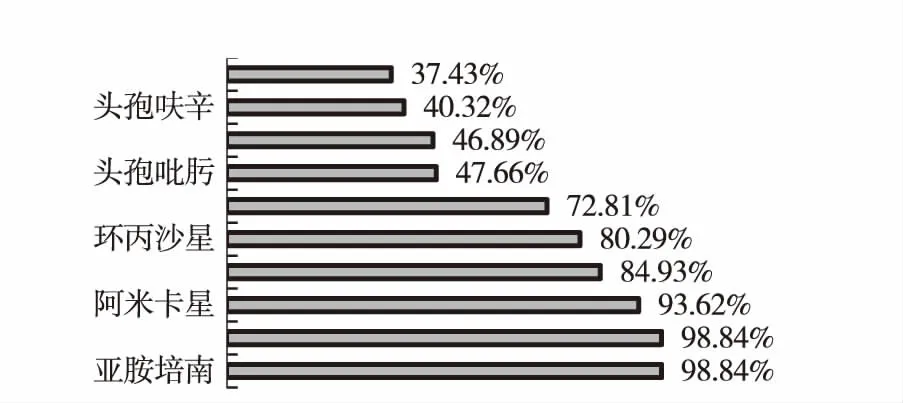
圖2 肺炎克雷伯菌的藥物敏感行
鮑曼不動桿菌是一種非發酵糖類革蘭陰性桿菌,屬于條件致病菌,廣泛分布在自然界和醫院環境中,并能在醫院環境中長期存活[3],且具有強大的獲得耐藥性和克隆傳播的能力,多重耐藥呈世界性流行[4]。本次研究發現該菌對米諾環素和多粘菌素高度敏感。在藥敏結果之前選擇頭孢哌酮/舒巴坦,氨芐西林/舒巴坦可能較優,與中國鮑曼不動桿菌感染診治與防控專家共識建議一致[5],而應慎用、少用碳青霉烯類抗生素。見圖3。

圖3 鮑曼不動桿菌的藥物敏感率
銅綠假單胞菌是最常見的機會致病菌之一,作為醫院感染的重要病原菌,本次研究結果中發現,銅綠假單胞菌對各類抗菌藥物均耐藥,但耐藥率高低不等。對青霉素類、三代頭孢和復方新諾明的耐藥率較高,這些藥物的使用應根據體外藥物敏感試驗的結果合理選用。而對亞胺培南、美羅培南、哌拉西林/他唑巴坦、頭孢哌酮/舒巴坦的敏感率較高,可用于銅綠假單胞菌重癥感染新生兒的經驗用藥。細菌體外藥物敏感監測,是臨床選用抗菌藥物治療感染性疾病的最有力依據,鑒于銅綠假單胞菌嚴重的耐藥現狀,應在NICU中盡量減少廣譜抗菌藥物的應用,加大新生兒臨床可疑標本的送檢力度,根據藥敏結果合理選用抗菌藥物,以提高療效,并盡可能定期監測血藥濃度,確保用藥安全,以減少耐藥菌株的出現,避免醫院感染的發生與暴發流行。見圖4。
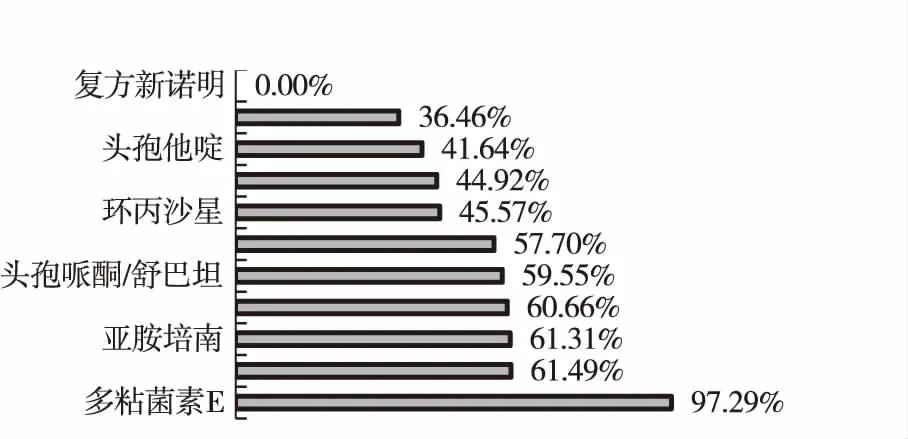
圖4 銅綠假單胞菌的藥物敏感率
國內報道[6]新生兒敗血癥病死率約12%~20.5%,其病原菌始終以葡萄球菌多見。本次研究發現,萬古霉素、利奈唑胺、替考拉寧及環丙沙星雖對金黃色葡萄球菌高度敏感,但是因毒副作用偏大,從而限制了在新生兒中的臨床應用,頭孢呋辛及頭孢曲松鈉對金黃色葡萄球菌亦有較高敏感性且能透過血腦屏障,臨床用藥安全,在經濟條件許可時,可作為首選抗生素,在合理選擇抗生素的同時予以丙種球蛋白、血漿等支持治療,并積極防治并發癥,才能提高新生兒金黃色葡萄球菌敗血癥的治愈率,降低病死率。見圖5。
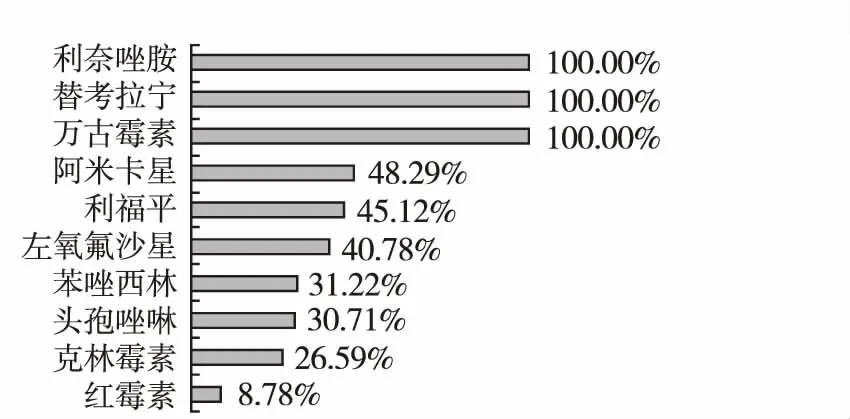
圖5 金黃色葡萄球菌的藥物敏感
陰溝腸桿菌是腸桿菌科中的一種常見條件致病菌,新生兒病房中溫箱、氧氣濕化瓶、手及奶瓶消毒不嚴均可導致該菌的感染。本次研究發現,其耐藥的主要機制為產β內酰胺酶。該菌有只對碳青霉烯類抗生素亞胺培南、美羅培南和氨基苷類抗生素較為敏感,對一、二、三代頭孢菌素和青霉素類藥物明顯耐藥,且產酶的菌株耐藥性要高于非產酶菌株,由于氨基苷類抗生素有明顯的耳毒性和腎毒性,喹諾酮類抗生素對兒童骨發育有影響,因此在沒有藥敏結果的情況下新生兒陰溝腸桿菌感染首選亞胺培南,待藥敏結果明確后可改用敏感抗生素,以便有效防控新生兒陰溝腸桿菌感染。見圖6。
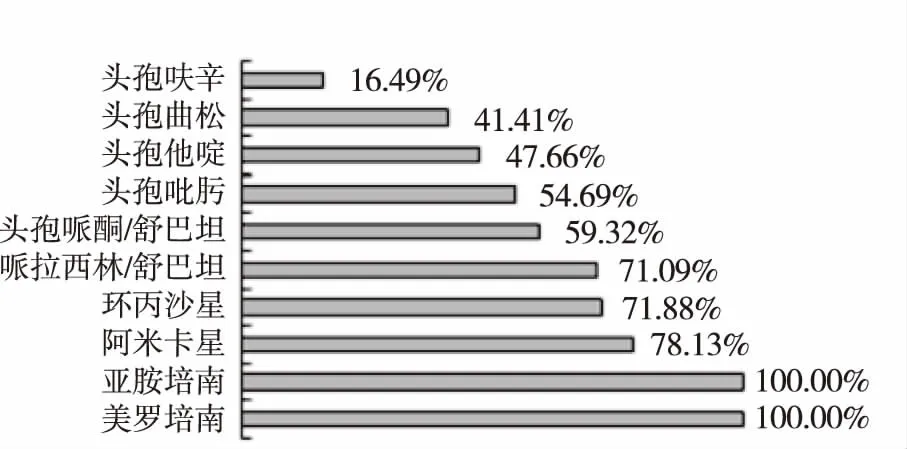
圖6 陰溝腸桿菌對抗生素的敏感率
3 討 論
研究[7-8]發現,我國新生兒院內感染病原菌情況與國外有很大差異,國外是以革蘭陽性細菌為主,我國新生兒院內感染革蘭陰性菌占 60%~90%,其中以肺炎克雷伯菌、大腸埃希菌和銅綠假單胞菌感染為主,革蘭陽性菌感染則以金黃色葡萄球菌、凝固酶陰性葡萄球菌為主。本次研究結果也發現:我院新生兒科病房亦是以感染革蘭陰性菌為主占66%,與相關研究相吻合。而革蘭陰性桿菌中,分離率居首位的病原菌為大腸埃希菌,其次為肺炎克雷伯菌、鮑曼不動桿菌、銅綠假單胞菌等。革蘭陽性球菌中,分離率占首位的為金黃色葡萄球菌等。總體而言,本研究中分離率占前3位的為大腸埃希菌、鮑曼不動桿菌和金黃色葡萄球菌,細菌譜與國內研究報道[9-10]相符。標本來源中,呼吸道標本占絕大多數,究其原因,可能與新生兒入院后機械通氣及其他侵入性操作的使用增加了肺部感染機會有關。
通過本次研究,掌握本院新生兒病房中病原菌的分布及藥敏特點,為進一步指導合理選擇抗菌藥物、預防和控制耐藥菌株產生、及時開展新生兒病原學監測提供了數據支持。

