丙種球蛋白應用時間對川崎病患兒退熱時間以及冠狀動脈損傷的影響
孔占一 廖巧琴 趙 妗
安徽省淮南市婦幼保健院兒內科 232000
川崎病在兒科較為常見,是一種急性發熱性疾病,患兒的主要癥狀是全身的血管炎病變,發病一般較急,也會對心臟和血管造成損傷,心臟損傷主要表現為心肌梗死,對血管的損傷主要表現為動脈狹窄,有部分患兒會發展為冠狀動脈瘤,據報道,5%~9%的川崎病患兒會發展為冠狀動脈瘤[1]。因此,及時有效的臨床治療至關重要,目前臨床采用丙種球蛋白聯合阿司匹林治療川崎病,可有效降低患兒的冠狀動脈病變發生率,但是丙種球蛋白不同時間應用會對川崎病患兒的治療造成一定的差別,較多的研究表明患兒發病后1~4d采用丙種球蛋白治療,患兒的無反應性較高,10d后往往已經錯過了最佳治療時機,5~10d是丙種球蛋白的適合用藥時間[2-3],但是5~7d和8~10d使用丙種球蛋白的臨床差別相關研究較少,本文就比較5~7d和8~10d使用丙種球蛋白,對川崎病患者的退熱效果以及對冠狀動脈損傷的影響展開研究,現報道如下。
1 資料與方法
1.1 一般資料 納入2018年1月—2019年12月本院兒科住院部收治的61例患兒作為觀察對象,所有患兒均為川崎病的確診患者,根據丙種球蛋白的不同應用時間分為觀察組和對照組。其中觀察組31例,男18例,女13例,年齡6個月~6歲,平均年齡(3.97±1.07)歲;對照組30例,男16例,女14例,年齡5個月~6歲,平均年齡(3.94±0.89)歲。兩組患兒的臨床資料組間比較無統計學差異(P均>0.05),具有可比性。
1.2 納入和排除標準 納入標準:所有患兒均符合川崎病的診斷標準[4];均為首發川崎病的患兒;患兒家屬均簽署知情同意書,并經由醫院倫理委員會批準。排除標準:嚴重的心臟并發癥患兒;嚴重肝、腎功能障礙患兒;合并嚴重感染;近期使用過丙種球蛋白或者阿司匹林治療的患兒;先天性心臟病患兒;合并其他嚴重疾病或者無法配合治療者;有相關用藥禁忌和不能耐受治療者。
1.3 方法 所有患兒入院后均采用常規治療,包括阿司匹林、糖皮質激素等藥物治療。在常規基礎治療上,觀察組于患兒發病后5~7d,對照組于發病后8~10d聯合采用丙種球蛋白進行治療,兩組患兒丙種球蛋白的使用方法均為2g/kg靜脈滴注,初始滴注速度控制在2ml/(kg·h),滴注15min后,如果患兒未出現相關不良反應,則適當調快滴注速度4ml/(kg·h),丙種球蛋白在10h左右滴注完畢。
1.4 觀察指標 記錄兩組患兒的退熱時間和癥狀消退時間,所記錄的癥狀包括手足腫脹、皮疹、黏膜充血以及頸部淋巴結的變化;比較兩組患兒對丙種球蛋白的反應性,反應性的標準為采用丙種球蛋白治療2d后,患兒的體溫仍大于38.5℃;確定患兒是否發生冠狀動脈損傷采用超聲診斷儀檢測冠狀動脈管壁直徑與厚度,具體判斷標準為:<3歲患兒,冠狀動脈內徑擴張≥2.5mm;3~9歲患兒,冠狀動脈內徑擴張≥3.0mm;9~14歲患兒,冠狀動脈內徑擴張≥3.5mm;患兒的冠狀動脈內徑擴張>4mm,則判定為冠狀動脈瘤[5]。
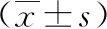
2 結果
2.1 兩組患兒退熱時間以及臨床癥狀消退時間情況對比 兩組退熱時間比較無統計學差異(P>0.05);其他臨床癥狀手足腫脹、皮疹黏膜充血以及淋巴結的消退時間,兩組比較均無統計學差異(P均>0.05),見表1。

表1 兩組患兒退熱、臨床癥狀消退時間對比
2.2 兩組患兒丙種球蛋白有無反應性情況對比 觀察組患者的丙種球蛋白反應例數高于對照組,但組間比較無統計學意義(P>0.05),見表2。

表2 兩組患兒丙種球蛋白有無反應性對比[n(%)]
2.3 兩組患兒冠狀動脈并發癥發生率對比 兩組患兒冠狀動脈擴張組間比較差異有統計學意義(P<0.05);兩組患兒冠狀動脈瘤的發生率比較差異無統計學意義(P>0.05);觀察組冠狀動脈損傷總發生率明顯低于對照組(P<0.05),見表3。

表3 兩組患兒冠狀動脈并發癥發生情況對比[n(%)]
3 討論
川崎病又名皮膚黏膜淋巴結綜合征,是一種急性發熱性疾病,全身性血管炎病變是其主要臨床表現。川崎病的發病機制目前還沒有完全明確,其不僅具有一定的流行特征,還具有一定的地域性,也有學者認為川崎病的發病與小兒感染相關[6]。近年來,川崎病的發病率呈逐年上升的態勢,患兒早期血管壁中層水腫最為顯著,此時進行臨床檢查可以發現,患兒的管壁明顯增厚,回聲模糊且增強,一般該情況會持續長達5d以上,所以對川崎病患兒必須予以有效的救治,如果病情長期得不到有效緩解,則會發展為冠狀動脈瘤,患兒的冠狀動脈全層會廣泛地被炎癥細胞浸潤,以致影響患兒的生命安全[7]。
采用丙種球蛋白治療川崎病患兒,可以有效預防冠狀動脈的損傷,采用丙種球蛋白不僅可以有效降低患者的全身炎性反應,還可以將冠狀動脈損傷的發生程度和發生率降到最低,其主要治療機理在于,丙種球蛋白可以使機體減少IgG的合成,從而有效降低機體的炎性反應,抑制血小板的聚集,避免血栓產生,進而降低炎癥反應對冠狀動脈的損傷[8]。但是發病后什么時間使用丙種球蛋白還具有一定的爭議,相關研究顯示不同應用時間對臨床療效也具有一定的影響,目前臨床推薦盡早使用丙種球蛋白對川崎病進行治療,但是丙種球蛋白的使用時間過早,也會出現丙種球蛋白無反應性的現象,因此,一般不推薦患兒發病5d內使用丙種球蛋白,以避免丙種球蛋白無反應性的發生[9]。10d后往往已經錯過了最佳治療時機,5~10d是丙種球蛋白的適合用藥時間,但是5~7d和8~10d使用丙種球蛋白的臨床差別相關研究較少,有研究發現,在川崎病發病10d后予以丙種球蛋白治療,往往會降低或者失去對冠狀動脈的保護作用,而在5~10d內使用丙種球蛋白,不僅能有效減輕機體炎性反應、減少炎癥浸潤,同時還可以減輕血管壁水腫,有效降低冠狀動脈損傷的發生率[10]。本文主要側重于研究發病后5~7d和8~10d使用丙種球蛋白的臨床差別,納入了61例患兒采用丙種球蛋白聯合治療,觀察組為發病后5~7d采用丙種球蛋白治療,對照組則為發病后8~10d采用丙種球蛋白治療,觀察組退熱時間以及相關臨床癥狀消退與對照組比較,無統計學差異(P均>0.05);雖然觀察組患兒的有反應例數高于對照組,但組間比較無統計學差異;觀察組患兒冠狀動脈擴張的發生率為9.7%,低于對照組的30.0%(P<0.05),兩組患兒的冠狀動脈損傷總發生率分別為16.1%和40.0%(P<0.05)。本文結果顯示,對于川崎病患兒的治療,應當盡早聯合丙種球蛋白進行治療,同時5~10d為用藥的最佳時間窗口,且發病后5~7d優于8~10d使用,有利于患兒減少冠狀動脈損傷的發生率。

