高頻超聲引導下穿刺活檢在淺表淋巴結鑒別診斷中的應用價值
劉蔚
山東省臨沂市人民醫院,山東 臨沂 276034
在醫院的臨床治療中,淺表淋巴結腫大是一種比較常見的病癥,但是需要有效的檢查措施來檢查淋巴結是良性還是惡性。在醫院以往的臨床檢查中,主要是使用淋巴結摘取取材的方式來進行檢查,這種方法對患者造成的創傷較大,而且對于淋巴結位置較深的患者,取材難度比較大[1]。最近幾年,隨著科學技術的不斷進步與發展,超聲技術有了很大的進步,在高頻超聲引導下刺穿活檢逐漸成為淺表淋巴結病理診斷的主要方法。本次研究為了調查高頻超聲引導下穿刺活檢在淺表淋巴結鑒別診斷中的臨床價值,選取本院在2018年12月-2019年12月收治的28例接受高頻超聲引導下淺表淋巴結刺穿活檢的淋巴結腫大患者進行調查研究,并進行以下闡述[2]。
1 資料與方法
1.1一般資料 選取本院在2018年12月-2019年12月收治的60例接受高頻超聲引導下淺表淋巴結刺穿活檢的淋巴結腫大患者進行調查研究。在參與調查研究的患者中,男性患者36例,女性患者24例,最小年齡21歲,最大年齡68歲,平均年齡(48.12±5.19)歲,頸部淋巴結腫大患者38例,腋下淋巴結腫大患者8例,腹股溝淋巴結腫大患者14例,所有患者都進行超聲檢查。
1.2方法
1.2.1儀器 多普勒彩超診斷儀;高頻射線探頭(頻率8-13MKz)以及TSK自動穿刺活檢槍。
1.2.2穿刺方法 穿刺前:對患者進行凝血和血常規檢查,若檢查結果正常繼續下一步檢查。用高頻超聲對淋巴結區域,對淋巴結的數目、大小、形態等進行檢查,并根據檢查結果尋找合的穿刺點和穿刺方式[2]。
穿刺過程:讓患者采取平臥位或健側臥位,對患者進行常規消毒后進行局部麻醉,在高頻超聲引導下將刺針插入淋巴結邊緣,然后發射活檢槍取下淋巴結組織后放入活檢槍的采取槽中,同時在采取過程中,注意不要損傷血管和神經組織,取出后若沒有問題,將取出的樣板放于無菌濾紙上,然后將其放入4%的福爾馬林溶液中,并對患者進行包扎。
1.3觀察指標 對參與調查研究患者的病理結果進行研究分析,并進一步確定淋巴結的位置、形態大小以及明確診斷的相關性,同時記錄接受高頻超聲引導下淺表淋巴結刺穿活檢后的患者的并發癥的發生概率。
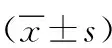
2 結 果
2.1病理診斷結果分析 在調查研究,參與調查的60患者在高頻超聲引導下刺穿活檢過程中獲得的組織能量能夠達到病理診斷的需要,取材成功率是100%,根據病理結果顯示:良性病變患者23例(38.33%),其中淋巴結結核患者10例(16.67%),淋巴結反應增生患者13例(21.67%);惡性病變患者32例(53.33%),其中惡性淋巴瘤患者11例(18.33%),腫瘤淋巴結轉移患者有19例(31.66%),經過研究分析顯示假陰性的患者有2例(3.33%);除此之外還有5例(8.33%)組織性質不確定的患者。
2.2各項淋巴結特征和病理診斷的關系 首先,淋巴結在腹股溝區的患者有8例,其中能夠明確診斷的患者有6例(75.00%),1例(12.50%)假陰性患者和1例(12.50%)性質不明確患者;其次,淋巴結在鎖骨上區的患者有24例,可確診的患者23例(95.83%),性質不明確的患者1例(4.17%);淋巴結位置在頸部的患者有20例,可確診的患者17例(85.00%),顯示假陰性的患者1例(5.00%),性質不明確的患者有2例(10.00%);淋巴結在腋窩的患者有9例,可確診的有7例(77.78%),假陰患者和性質不明確的患者各1例(11.11%)。
2.3穿刺活檢后的并發癥發生情況 本次調查研究的60例患者在穿刺過程中和穿刺后都沒有發生大出血、感染等并發癥。
3 討 論
淋巴結是人體免疫系統不可缺少的重要組成部分,通常廣泛的分布在人體的腹股溝區、腋窩、鎖骨上區以及頸部,同時淋巴結有很敏感,全身性感染等疾病都可以引起淋巴結腫大,成為多種疾病多種疾病的重要線索,尤其是對于惡性腫瘤來說,淋巴結腫大是首發特征。所以對于淋巴結性質的深刻了解有利于臨床疾病的診斷[4]。
最近幾年,隨著我國科學技術的不斷進步與發展,超聲技術有了很大的進步,尤其是高頻超聲技術對于淋巴結的二維成像有著超越其他影響檢查方式的優勢。在調查演技的60患者在高頻超聲引導下刺穿活檢過程中獲得的組織能量能夠達到病理診斷的需要,取材成功率是100%,但是出現了2例假陰性患者和5例組織性質不確定的患者,準確率要低于病理活檢。所以在臨床診斷時要結合高頻超聲檢查和臨床癥狀進行綜合分析。
綜上所述,高頻超聲引導下穿刺活檢在淺表淋巴結鑒別診斷中對患者的創傷小,不僅安全性高,而且還可以實時觀察,有利于提高治療效率和患者滿意度,而且在臨床診斷中,標本取材的滿意度也較高,值得在臨床中推廣的和應用。

