卵巢間質動脈血流動力學指標預測體外受精周期卵巢反應性的價值
黎月薇 梁曉雯 方靜暉 曾鳳儀 陳智毅
卵巢反應性是指在體外受精(in-vitro fertilization,IVF)及控制性超促排卵(controlled ovarian hyperstimulation,COH)治療過程中,卵巢對外源性激素的反應能力[1]。早期準確評估卵巢反應性不僅有助于提升獲卵數和卵子質量,還可以有效降低卵巢過激綜合征的發生率[2]。抗苗勒氏激素是評估卵巢反應性的常用指標,但其水平并不能直觀反映卵巢反應性[3]。超聲檢測卵巢間質動脈血流動力學指標與卵巢反應性具有一定相關性[4-5],但目前缺乏對其最佳檢測時間的研究。本研究通過分析不同卵巢反應性患者COH周期內不同時間點的卵巢間質動脈血流動力學指標變化,探討其評估卵巢反應性的最佳時間點及預測COH結局的價值。
資料與方法
一、研究對象
選取2017年9~12月在我院生殖醫學中心接受IVF治療(COH長效長方案)的女性患者68例,年齡21~45歲,平均(31.40±4.76)歲。根據人絨毛膜促性腺激素(hCG)注射日血清雌二醇(E2)水平和獲卵數,將68例患者分為卵巢低反應組12例(E2<5000ρmol/L,獲卵數≤5個)、卵巢正常反應組38例(E25000~18 350ρmol/L,獲卵數6~15個)及卵巢高反應組18例(E2>18 350ρmol/L或獲卵數>15個)。納入標準:①年齡≤45歲;②卵泡刺激素≤12 U/L;③既往無盆腔手術史。排除標準:①合并輸卵管積水、子宮內膜異位癥或卵巢占位性病變;②合并重大疾病(包括心功能Ⅲ~Ⅳ級的器質性心臟病、肝腎功能衰竭、惡性腫瘤等)。本研究經我院醫學倫理委員會批準,所有患者均知情同意。
二、儀器與方法
1.儀器:使用GE Voluson S 8彩色多普勒超聲診斷儀,E8C-RS腔內探頭,頻率6.0~10.0 MHz,扇掃角度120°;儀器參數調節為速度標尺4.0 cm/s,彩色增益75%~79%,壁濾波100 Hz,脈沖重復頻率600 Hz,測量時血管夾角<60°。
2.方法:患者檢查前排空膀胱取截石位,行常規經陰道超聲檢查,于兩側卵巢間質高回聲處獲得卵巢間質動脈彩色血流圖像,測量收縮期最大血流速度(PSV)、舒張末期血流速度(EDV)、搏動指數(PI)、阻力指數(RI)及收縮期最大血流速度與舒張末期血流速度的比值(S/D),記錄其COH周期降調日、周期第1天、第7天、第10天及hCG注射日上述各指標。使用脈沖多普勒獲取清晰、穩定的卵巢間質動脈血流頻譜圖,連續留取5個心動周期頻譜圖像;使用頻譜多普勒自動描記功能自動測量PSV、EDV、PI、RI及S/D,測量3次取平均值。以上檢查均由同一具有5年檢查經驗的超聲醫師完成。
追蹤記錄患者COH結局指標(獲卵數、受精數及優胚數),以及hCG注射日當天的E2水平。分析各組卵巢反應性患者周期內不同時間點卵巢間質動脈血流動力學指標的差異,以及各指標與獲卵數、受精數及優胚數的相關性。
三、統計學處理
應用SPSS18.0統計軟件,非正態分布的計量資料以中位數(四分位距)表示,組間比較行Kruskal-Wallis檢驗。應用Spearman相關分析法分析各血流動力學指標與COH結局指標的相關性。P<0.05為差異有統計學意義。
結 果
一、各組一般資料比較
各組一般資料比較見表1。各組年齡、體質量、體質量指數、不孕年限比較差異均無統計學意義,基礎卵泡刺激素、hCG注射日E2水平、獲卵數、受精數及優胚數比較,差異均有統計學意義(均P<0.05)。
二、COH周期不同時間點各組間卵巢間質動脈血流動力學指標比較
COH周期第1天,高反應組卵巢間質動脈PI、RI、S/D均低于低反應組,PSV和EDV均高于低反應組,差異均有統計學意義(均P<0.05);與正常反應組比較各指標差異均無統計學意義。COH周期降調日、周期第7天、第10天及hCG注射日各組血流動力學指標比較差異均無統計學意義。見圖1和表2。
三、相關性分析
Spearman相關分析顯示,COH周期第1天卵巢間質動脈PI、RI、S/D與獲卵數、受精數及優胚數均呈負相關,而PSV、EDV與獲卵數、受精數及優胚數均呈正相關,差異均有統計學意義(均P<0.05)。見表3。而COH周期降調日、周期第7天、第10天及hCG注射日卵巢間質動脈血流動力學指標與獲卵數、受精數及優胚數均無相關性。
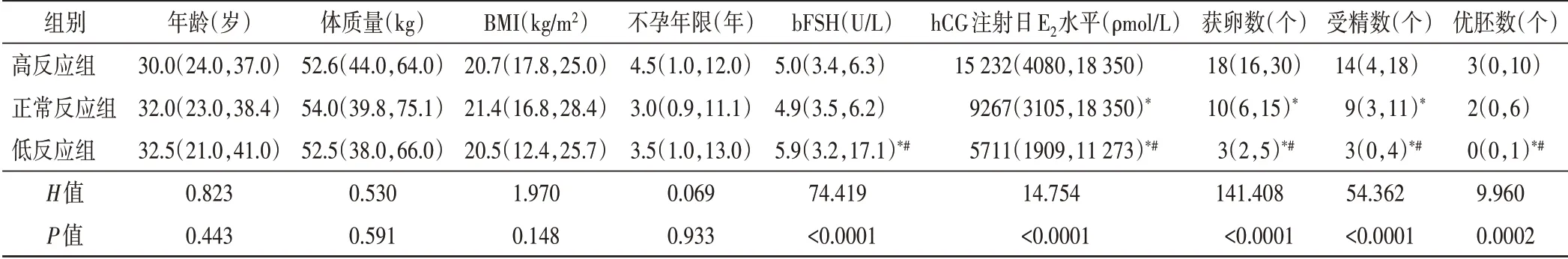
表1 各組一般資料比較[M(P25,P75)]

圖1 COH周期第1日各組卵巢間質動脈血流動力學指標檢測圖

表2 不同時間點卵巢間質動脈血流超聲指標在不同卵巢反應性組間的差異比較

表3 COH周期第1天卵巢間質動脈血流動力學指標與COH結局指標的相關性
討 論
在IVF治療方案中,卵巢反應性主要體現在卵泡的數量和質量,反應性越差,外源性激素促排卵藥物誘發生長的卵子數量越少,質量越差,可分為低反應、正常反應及高反應。因此,精準評估卵巢反應性對提升IVF治療效果具有重要作用。
原始卵泡不存在單獨血供,其依賴于卵巢間質動脈提供血液灌注和生長所需養分,當卵巢間質動脈灌注不足時,可導致卵泡缺氧及生長受限,嚴重時可出現胞質缺乏或多核分裂,進而導致受精后胎兒染色體異常,影響胚胎發育和植入[6]。因此,對于卵巢反應性的評估,檢測卵巢間質動脈血流動力學指標較卵巢動脈血流參數更加客觀。卵巢間質動脈的血流灌注變化及動脈血流頻譜變化可以反映卵巢的血供情況,進而反映卵巢的反應性。陳霞等[7]研究結果表明經陰道超聲檢測卵巢內血流評分可作為預測卵巢反應性的有效方法;Jadaon等[8]證實早卵泡期測量卵巢間質多普勒信號與卵巢反應性相關。但J?rvel?等[9]研究發現卵巢內動脈血流指標的變化不能直接預測卵巢反應性。分析原因可能為不同操作者的數據收集規范性不一致、儀器對血流的靈敏度存在差異。本研究結果顯示,高反應組周期第1日的PI、RI及S/D均低于低反應組,而PSV和EDV均高于低反應組,差異均有統計學意義(均P<0.05),其中PSV顯著高于低反應組(P<0.01),表明卵巢間質動脈血流動力學指標的變化可以在一定程度上預測卵巢反應性,提示卵巢血流灌注良好,可有效促進卵泡發育成熟,改善卵巢反應性。與既往研究[10]結果一致。COH周期第1天,注射促性腺激素釋放激素激動劑(GnRH)進行垂體降調,此時卵巢激素水平及間質血流灌注均處于基礎狀態,因此,COH周期第1天卵巢間質血流動力學指標,特別是PVS,較其他指標差異更顯著,可提高卵巢間質內血流速度、增加卵泡周邊血流供應,有助于提高卵巢的反應性[11]。
此外,為探討卵巢間質動脈血流動力學指標評估卵巢反應性的最佳時間點,本研究于COH周期降調日、周期第1天、第7天、第10天及hCG注射日測量相關血流動力學指標,結果發現COH周期第1天各組血流動力學指標與獲卵數、受精數及優胚數均相關(均P<0.05),其余時間點卵巢間質動脈血流動力學指標與獲卵數、受精數及優胚數均無相關性。COH周期第1天,注射GnRH進行垂體降調,此時卵巢在經過垂體充分降調后處于相對靜止狀態,激素水平最低,卵巢間質血流灌注也處于最低水平,能真實反映卵巢的基礎血流情況,在降調后的基礎狀態下檢測卵巢間質動脈血流動力學指標對卵巢反應性及COH結局具有較好的預測價值。COH周期第1天也較其他時間更能準確反映卵巢的反應性和COH結局,與既往研究[12]結果一致。
綜上所述,COH周期第1天應用經陰道超聲檢測卵巢間質動脈血流動力學指標可有效評估患者卵巢反應性,有助于早期預測IVF患者獲卵數、受精數及優胚數。但本研究未設置抗苗勒氏激素為對照指標,且未結合激素指標和超聲特征對卵巢反應進行綜合評估,今后有待更大樣本量及多中心研究進一步分析。

