NGS檢出腦脊液樣本中布尼亞病毒1例報道及文獻復習
石玉如, 馮 剛, 岳 莉, 谷 妍, 劉 楊, 戚應杰
(1.安徽省立醫院感染病院,安徽 合肥 230022;2.安徽省金寨縣人民醫院,安徽 金寨 237300)
發熱伴血小板減少綜合征(severe fever with thrombocytopenia syndrome,SFTS)是由布尼亞病毒[又稱發熱伴血小板減少綜合癥病毒(Severe fever with thrombocytopenia virus,SFTSV)]導致的以發熱伴血小板減少為主要臨床特征的感染性疾病。在流行區域該病毒感染率為1%~3%,病死率為6%~30%,平均病死率約為10%[1]。該病毒可通過蜱蟲、飼養或野生動物、人與人血液或分泌物傳播[2],好發于疫區農民,患者大多住在丘陵或森林地帶。該病主要流行于5~7月,5月為發病高峰期。繼中國后,韓國、日本、美國等國也有相關報道,SFTSV感染的防治已成為全球性公共衛生問題,不可忽視[3]。本研究采用高通量下一代測序(next-generation sequencing,NGS)技術對1例疑似SFTSV感染重癥患者的腦脊液樣本進行測序,明確病毒病原體,并結合臨床特征及相關實驗室檢查結果,提高對SFTSV感染重癥的認識,同時探討NGS在腦脊液病原體感染診斷中的價值。
1 病例資料
患者,女,50歲,漢族,安徽安慶地區居民。2018年4月4日采茶時被蟲咬傷左髖部,未經特殊處理,隨后出現腹瀉、頭昏、乏力、高熱和畏寒癥狀,最高體溫39 ℃。4月6日至當地鎮醫院檢查發現血小板偏低,轉至縣醫院消化科住院,檢查發現白細胞和血小板進一步降低,血壓降低,4月7日轉至市級醫院檢查發現血小板36×109/L,白細胞2.02×109/L,D-二聚體>20 μg/mL,丙氨酸氨基轉移酶1 034 IU/L,肌鈣蛋白24 pg/mL,予以抗感染、保肝、補液擴容等對癥處理后,仍有胸悶、氣促等癥狀,4月10日以“發熱伴血小板減少”收入安徽省立醫院。入院時昏迷狀態,體溫36.8 ℃,全身多處皮下瘀斑,呼吸急促,雙肺少量濕啰音;腹平軟,腸鳴音存在。4月11日予以腰椎穿刺進行腦脊液NGS、細菌培養及常規檢查,并立即行升壓、保護臟器及抗感染等對癥治療,嚴密監測生命體征,患者仍出現抽搐、意識障礙現象;4月12日上午患者再次出現抽搐,伴有血氧飽和度下降,對癥治療后,抽搐好轉;4月13日心電監護提示血壓低,心率約110次/min,行氣管內插管呼吸機輔助通氣過程中,血乳酸明顯升高,氧分壓低,腦脊液壓力極低,積極予以維持血壓、抗休克、氣管插管呼吸機輔助通氣、深靜脈置管、擴容、補液等對癥支持治療,白細胞和血小板上升,但仍需大劑量升壓藥物維持,仍存在意識障礙,偶見自主睜眼。不同時間點的實驗室檢查結果見表1。
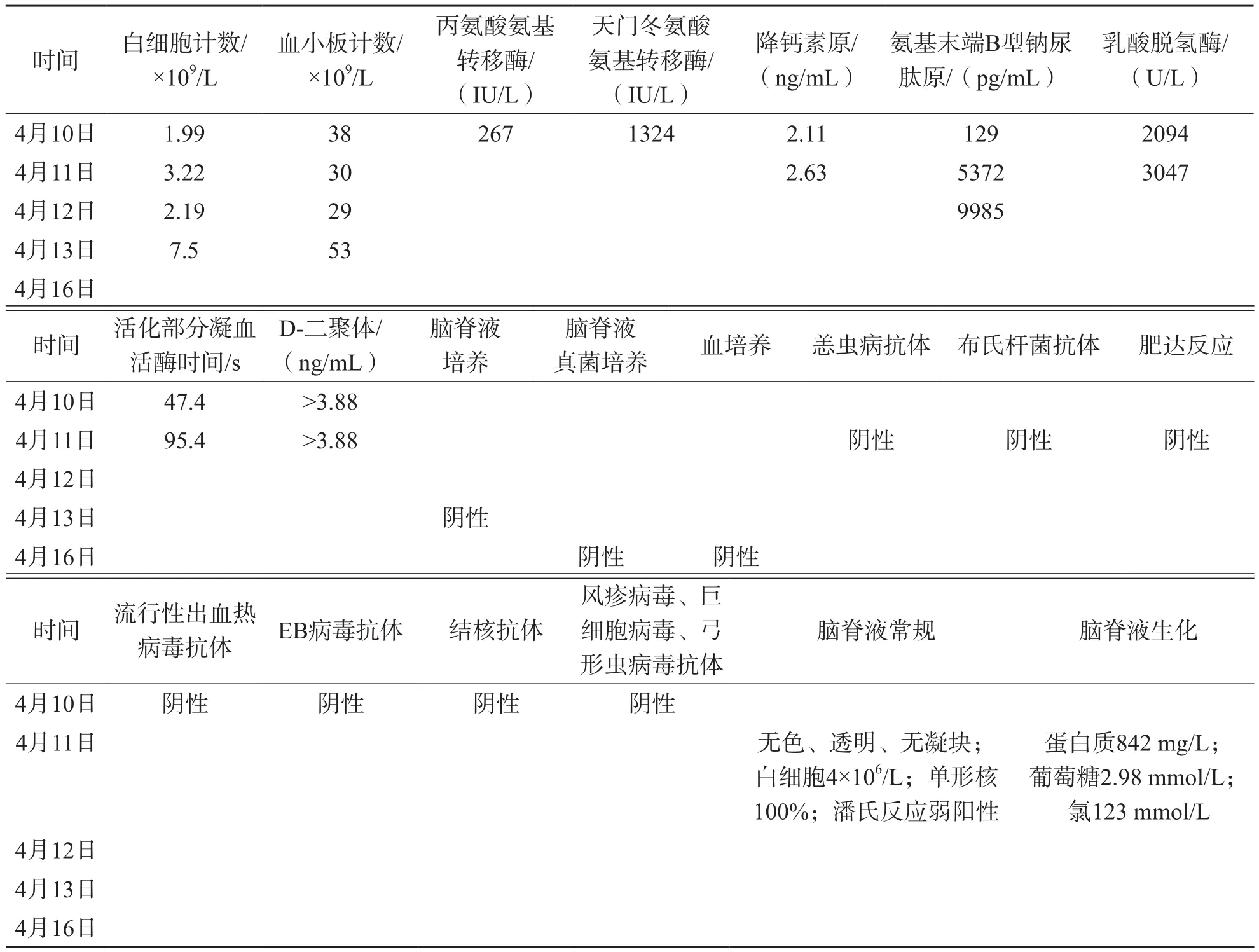
表1 患者不同時間相關實驗室檢查結果
2 實驗室檢查
2.1 腦脊液NGS結果
檢出SFTSV HB29,檢出序列數最多為1 321。檢測到SFTSV HB29唯一比對序列數為112條,覆蓋度達97.82%,見圖1。
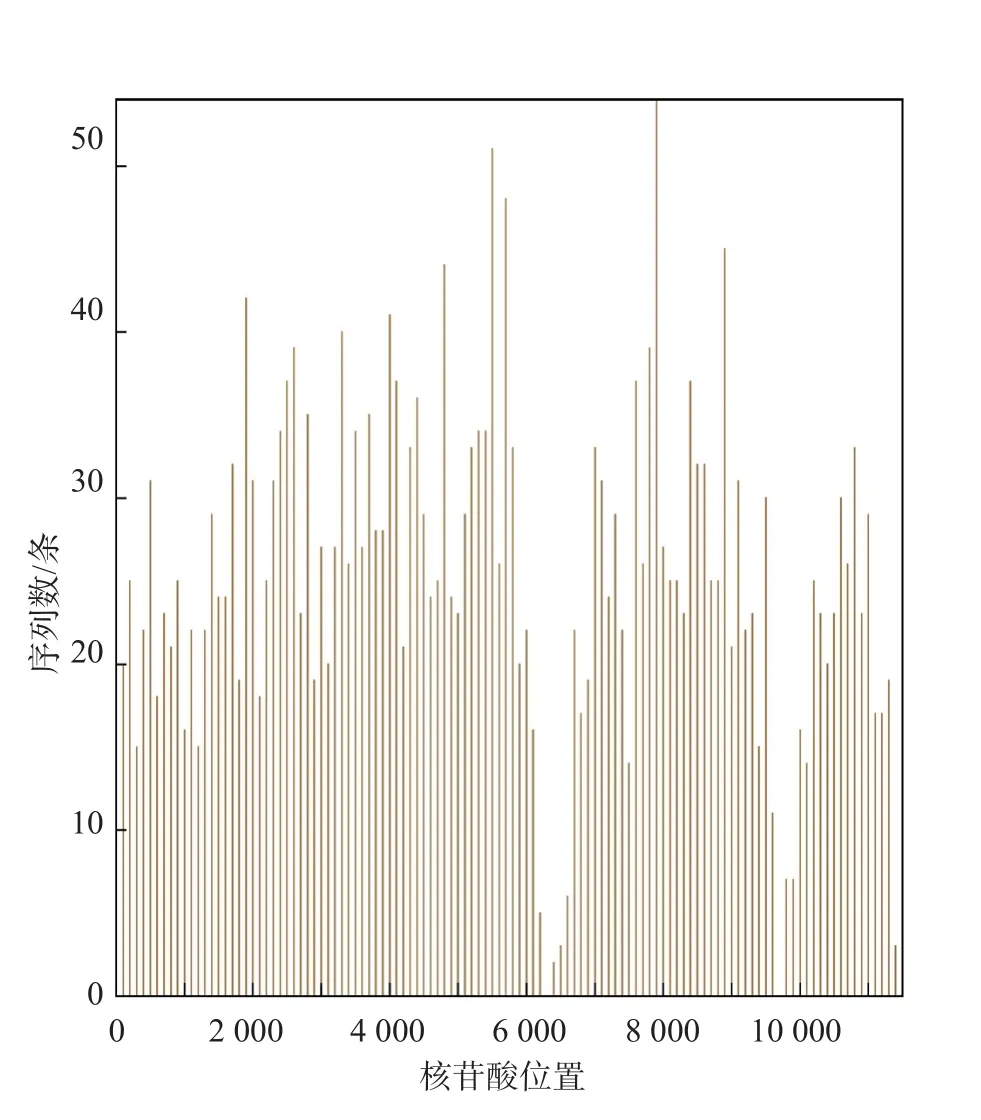
圖1 SFTSV HB29覆蓋度(97.82%)
2.2 SFTSV核酸檢測結果
SFTSV核酸檢測試劑盒購自上海之江生物公司,以自帶標準品(S0=0拷貝/mL、S1=1.0×104拷貝/mL、S2=1.0×105拷貝/mL、S3=1.0×106拷貝/mL、S4=1.0×107拷貝/mL)繪制標準曲線,患者樣本檢測結果為5.2×108拷貝/mL。見圖2。
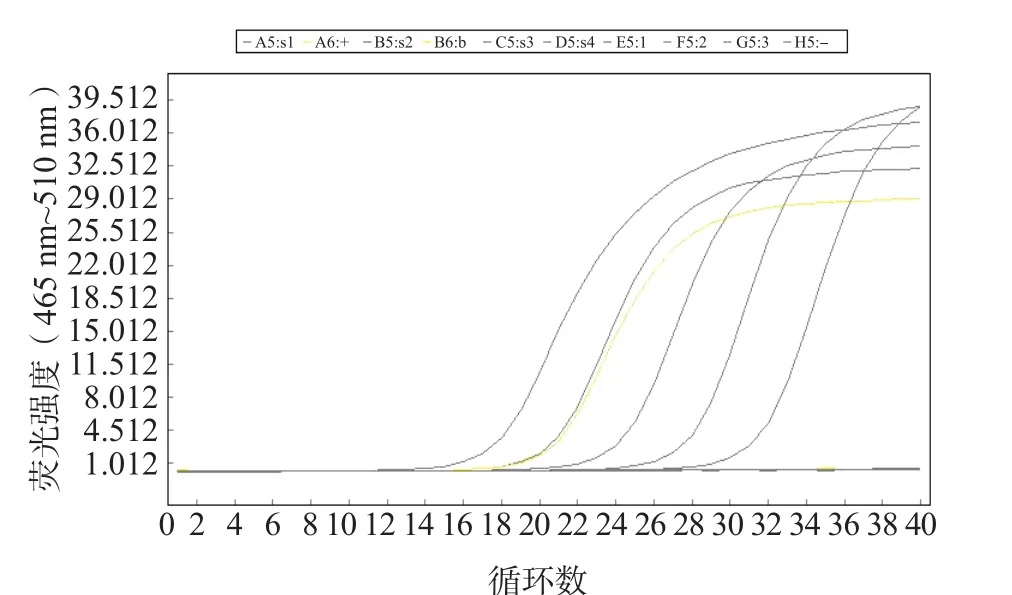
圖2 SFTSV核酸擴增曲線
3 討論
本病例采用NGS在腦脊液中檢出SFTSV,提示此病毒感染可以致腦炎,并成為發生中樞神經系統癥狀的病因。本病例臨床特點包括:(1)在山林地區采茶被蟲叮咬后起病;(2)除了在感染初期出現發熱伴血小板減少、消化系統反應等癥狀外,隨病情發展,患者陸續出現全身臟器衰竭、意識障礙和抽搐等中樞神經系統感染癥狀;(3)凝血功能、肝功能和心肌酶等指標異常增高;腦脊液送檢結果符合無菌性腦膜炎和病毒性腦膜炎的特點,血壓升高,白細胞輕、中度升高,以淋巴細胞為主,腦脊液蛋白升高,糖正常;腦脊液培養陰性;NGS明確SFTSV HB29感染,SFTSV核酸檢測結果為5.2×108拷貝/mL;血培養陰性,多項病毒抗體檢測陰性;(4)無特效藥,一般采取對癥治療;有文獻報道體外利巴韋林有抑制病毒的作用[4],但無體內研究數據證實;(5)重癥患者的預后極差。本病例是通過NGS鑒定出SFTSV,同時通過SFTSV核酸檢測驗證了NGS結果,提示SFTSV感染可以侵襲中樞神經系統,其感染具有較高的致殘、致死率[5-6],應引起臨床重視。
SFTSV為一類有包膜的負鏈RNA病毒[7],電鏡下病毒顆粒呈球形或橢圓形,直徑為80~100 nm,其基因組由大、中、小3個單股RNA片段組成[8]。劉秀蘭等[9]報道2010—2016年我國基因型的分離株主要為C基因型,C2基因亞型為流行優勢株,占分離株的50%以上,該基因型與C3、C4基因亞型和J基因型在我國多個地區交替流行。SFTSV易感性高、起病急,患者主要表現為發熱、白細胞下降、血小板減少和消化道癥狀,重癥患者可出現多器官功能衰竭等[10]。
自2009年我國首次發現SFTSV以來,韓國、美國、日本等國也陸續有文獻報道。KANEKO等[11]報道1名53歲的日本男子由于高熱、腹瀉8 d被送入醫院,實驗室檢查結果顯示白細胞和血小板減少、肝功能和心肌酶譜持續性上升,被診斷為嚴重發熱伴血小板減少,隨后采用逆轉錄-聚合酶鏈反應在血液中檢測到SFTSV拷貝數為1.46×106拷貝/mL,并且隨病情的發展不斷上升至1.41×109拷貝/mL,骨髓檢查發現吞噬性淋巴細胞增多,同時患者出現意識障礙及類似腦炎癥狀,患病第13天死亡,尸檢結果顯示全身(包括中樞神經系統)吞噬性淋巴細胞增多。韓國2013年的全國發熱伴血小板減少監測結果顯示,有25個地區的35例住院病例為SFTSV感染,其中16例(46%)患者隨后死亡,年齡和神經系統癥狀(包括意識水平下降和言語不清)與患者死亡有關[12]。宋世會等[13]對20例重癥SFTSV感染患者進行研究發現,重癥患者出現神經系統癥狀和體征、血小板及白細胞進行性下降、心肌酶譜及血淀粉酶和脂肪酶明顯升高、電解質顯著異常、白蛋白低下,預后差。因此對SFTSV感染的患者應早發現、早診斷,以及時采取綜合治療措施。
對于SFTSV感染,目前采用的實驗室診斷方法主要有病毒分離、病毒核酸檢測和血清抗體檢測等。病毒分離雖然是金標準,但操作繁瑣、技術要求高、耗時長、病毒分離率低,不適用于臨床快速診斷;病毒核酸檢測主要是針對病毒S、M、L 基因片段的普通逆轉錄-聚合酶鏈反應和實時熒光逆轉錄-聚合酶鏈反應;血清學抗體檢測是應用免疫學原理檢測患者血清中相應病毒的抗體,進行初步診斷,可直接觀察結果,但特異性不強[15]。
NGS用于中樞系統的SFTSV檢測具有優越性。(1)快速檢測。傳統的病原學檢測依賴于培養法,但病原體培養時間普遍較長,且許多病原體不易培養。SFTSV的培養耗時、耗成本,技術含量高,而早診斷、早治療是提高患者存活率的關鍵,采用病毒培養的方法無法滿足臨床需要,快速檢測的方法是大勢所趨。(2)高通量檢測。目前臨床病原體檢測的常用方法主要為聚合酶鏈反應和酶聯免疫吸附試驗,僅可針對某種特定病原體進行檢測。在臨床表現未能提示特定病原體的情況下,聚合酶鏈反應和酶聯免疫吸附試驗均不適用,而NGS可廣泛篩查無靶向的病原體。本病例血、腦脊液培養以及各種抗體檢測均為陰性,查找不到病原體,采用NGS解決了確定病原體這一難題,使治療更有針對性。(3)獲得更多的病原信息。NGS可以同時獲得病原體的具體類型和生物學信息。本病例通過測序確定SFTSV為HB29型,可以了解到更多的病原信息,而這一點是其他方法無法實現的。
總之,對于SFTSV感染的治療,關鍵在于早發現、早診斷,以及時確診并予以對癥治療。若診斷不及時,錯過了最佳治療期,患者極易發展為重癥,預后不佳,甚至死亡。因此,及時確定病原體對治愈疾病有著重要的意義。NGS作為新的檢測技術,取代常規的腦脊液檢測方法,在病原微生物感染的快速診斷中意義重大。

