腹腔鏡完全腹膜外疝修補術與經腹腹膜前疝修補術治療腹股溝疝的臨床效觀察
茍宇峰 張岳△ 李恒
(1.漢中市南鄭區人民醫院外一科,陜西 漢中 723100;2.漢中市3201醫院胃腸外科,陜西 漢中 723000)
隨著醫療水平的不斷進步,外科手術領域得到長足發展,“微創”理念的提出,令腹股溝疝疾病可通過微創技術直達病灶,實現疾病對癥治療。回顧本院近年來治療腹股溝疝病患較常選擇的兩類術式,分別為經腹腹膜前疝修補術(TAPP)與腹腔鏡完全腹膜外疝修補術(TEP),二者能夠有效實現疾病治療目的,及早解除患者的疾病痛苦,實際手術開展各有其優勢與價值[1]。現筆者為進一步規范本單位收治腹股溝疝病患時的手術方案決策,分析TEP與TAPP各自的臨床優勢與可行性,更好地積累臨床經驗,特納本院80例確診罹患腹股溝疝者作研究樣本,整理研究結果,現報告如下。
1 資料與方法
1.1一般資料 選取2016年9月至2019年9月間確診罹患腹股溝疝者80例,隨機分為甲組(n=26)和乙組(n=54)。甲組男18例,女8例;年齡28~74歲,平均(57.82±8.23)歲;疝類型:單側19例,雙側7例,其中斜疝20例,直疝6例。乙組男39例,女15例;年齡26~75歲,平均(58.62±8.91)歲;疝類型:單側37例,雙側17例,其中斜疝40例,直疝14例。納入標準:確診罹患腹股溝疝[2];簽署知情同意書;能夠全程參與并配合研究者;可耐受相應治療者。排除標準:伴有凝血功能障礙;合并嚴重臟器疾病者;認知功能障礙或精神類疾病者;嚴重全身性感染;妊娠、哺乳期女性;研究中途失去聯系者。本研究獲本單位倫理委員會批準,兩組一般資料比較差異無統計學意義(P>0.05)。
1.2方法 甲組施行TEP手術方案:患者術前接受心電圖、血常規等檢查,確認可耐受手術后安排手術事宜,術前8 h禁飲禁食;術中指導患者取仰臥位,頭低足高,予以氣管插管全麻,待麻醉效果滿意后正式開始手術;為患者作一長約1 cm的弧形切口,位于臍下1 cm左右,常規組織分離至腹直肌前鞘后行鈍性分離,置入1.3 cm Trocar,常規建立10 mmHg氣腹,將0.5 cm Trocar分別置于臍、恥骨聯合中上、中下1/3穿刺點位置,沿間隙向下分離直到恥骨梳韌帶處,充分向外處游離Bogros間隙,向內處游離Retzius間隙,充分暴露髂血管、精索、腹股溝韌帶等組織,選擇以切開精索或子宮圓韌帶雙側腹膜后縫合的方法令精索或子宮圓韌帶壁化,完全分離未進入陰囊的疝,選擇性分離進入陰囊的疝;對于斜疝疝囊較大的病患,行近端與精索游離,囊疝結扎橫斷,遠端曠置;經觀察孔置入規格合適的補片,保障補片與肌恥骨孔可充分覆蓋,補片不予固定,以圓頭鉗將補片按壓并確認無血后,將二氧化碳氣體排出,術畢縫合腹膜破口。乙組施行TAPP手術方案:術前準備與甲組一致,術中臍孔穿刺,置入1 cm Trocar,常規建立12 mmHg氣腹,將0.5 cm Trocar分別置于臍平齊處兩側的腹直肌外緣穿刺點位置;將腹膜切位取在疝環邊緣3 cm處,作5~8 cm的弧形切口,注意保護腹壁下動脈;觀察疝內環口類型與位置區域,腹膜前間隙常規游離,術中疝囊手術原則與上組一致;術中為患者選擇規格合適的補片,保障補片股環、直疝三角及腹股溝管內環可充分覆蓋,將其于腹股溝韌帶、恥骨梳韌帶及恥骨結節處等位置進行固定(絲線縫合),術畢事宜兩組基本一致。
1.3觀察指標 手術指標:創口直徑,手術用時,住院用時,手術費用,失血量,術后疼痛采取視覺模擬評分量表(VAS)[3]評價,滿分10分,分值越高疼痛感知越強烈,當VAS>3分時評估為疼痛;睡眠質量采取匹茲堡睡眠質量指數(PSQI)[4]評價,滿分21分,分值越高睡眠質量越不佳。不良反應:腸道損傷、尿潴留、陰囊血腫、肺部/傷口感染。復發率:建立院外隨訪聯系,采集患者出院后半年內的腹股溝疝復發情況。
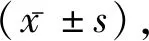
2 結 果
2.1兩組手術指標比較 兩組手術用時、住院用時、手術費用、失血量、術后疼痛及睡眠質量比較差異無統計學意義(P>0.05);甲組創口直徑小于乙組(P<0.05)。見表1。
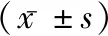
表1 兩組手術指標比較
2.2兩組不良反應比較 甲組陰囊血腫1例、肺部/傷口感染2例,不良反應發生率11.54%。;乙組腸道損傷1例、尿潴留1例、陰囊血腫2例、肺部/傷口感染2例,不良反應發生率11.11%。兩組不良反應發生率差異無統計學意義(χ2=0.009,P>0.05)。
2.3兩組疾病復發率比較 甲組疾病復發率0.00%,乙組1.96%(1/54),兩組比較差異無統計學意義(χ2=1.979,P>0.05)。
3 討 論
腹股溝疝疾病進展將嚴重影響患者身心健康與生活質量,探索治療方法,及早解除患者疾病痛苦意義重大。本文結果顯示,兩組手術用時、住院用時、手術費用、失血量、術后疼痛、睡眠質量、不良反應、疾病復發率比較差異不顯著;但甲組創口直徑顯著小于乙組。提示TEP與TAPP兩種術式在腹股溝疝疾病治療中可行性均尚可,安全性與預后價值相較一致。實際手術開展階段,TEP執行中無需進入腹腔,因此不會對腔內臟器官與組織造成醫源性損傷,直接降低了手術風險,有效保證患者腹膜的完整性,提升了手術的安全性,更加符合微創理念的要求[5];但其缺點同樣明顯,即腹腔外手術,主刀醫師的手術操作空間被大幅縮減,這就導致手術難度系數增高,手術操作開展較為困難,對主刀手術水平的要求較為嚴格。反之,TAPP將腹腔作為手術主場,可以將其視作TEP的補充術式,該術優勢在于可操作性好,較佳的行術空間為手術治療帶去便捷性與易操作性,初學者亦能夠很好地學習與上手;且術中可直視,有助于術者觀察隱匿疝的情況,故手術用時方面,乙組時間略短;但由于手術需要切開腹膜,因此創傷性較大,失血量較高,同時術畢需要縫合腹膜,要求主刀需具備較佳的臨床經驗與各類創口縫合水平,能夠勝任本術的腹膜縫合需求;TAPP缺點在于腹腔內行術可能會損及患者腸管等器官,尤其是對于腹部腸管粘連者,臨床行術需要謹慎[6]。
這里筆者結合自身工作經驗,加以文獻指導[7],提出不同患者的手術選擇建議:選擇TAPP:女性患者,因其子宮圓韌帶壁化處理困難;復發疝、嵌頓疝或病程較長者;有前列腺或膀胱等下腹部手術史者。選擇TEP:疝囊體積小,易于整體完整剝離者;合并慢阻肺或心力衰竭的老年病患。TEP與TAPP治療腹股溝疝臨床均可行,各有其優勢與不足,臨床選擇手術還需視患者具體情況而定,同時術者手術經驗亦需納入手術方案制定的參考中。

