不同手術對胃腸間質瘤的療效及患者圍術期指標及并發癥的影響觀察
賈向乾 韓博
(1.延安市人民醫院120急救站,陜西 延安 716000;2.西安國際醫學中心醫院消化外科,陜西 西安 710100)
胃腸間質瘤作為消化道常見的腫瘤,主要發生在患者胃腸道壁的間葉組織,臨床表現以腹痛、胃腸道不適或者包塊為主,若未能盡早發現并及時選擇有效治療,隨著疾病持續發展,患者可能產生惡性變,直接危及生命安全[1]。臨床通常選擇手術方式進行干預,既往以常規開腹較為多見,雖然能夠切除病灶,取得一定的應用價值,但效果并不顯著,術中出血量較多,且術后并發癥較多,直接延長住院時長,增加患者的痛苦[2]。隨著微創技術不斷完善,臨床發現腹腔鏡手術的效果更好,具備創傷小、恢復快等優勢,同時有效預防術后并發癥的產生,保障患者身心安全,促進早日康復[3]。本文旨在探討不同手術運用于胃腸間質瘤中的價值,現報告如下。
1 資料與方法
1.1一般資料 選取2019年1月至2020年1月于我院診治的胃腸間質瘤患者80例,隨機分成觀察組和對照組,各40例。觀察組男23例,女17例;年齡45~63歲,平均(52.47±2.01)歲;病灶:空腸10例,胃部18例,其他12例;病灶最大直徑3~5 cm,平均(4.52±0.33)cm。對照組男21例,女19例,年齡45~64歲,平均(52.69±2.07)歲;病灶:空腸11例,胃部19例,其他10例,病灶最大直徑3~5 cm,平均(4.31±0.40)cm。納入標準:患者及家屬簽訂知情書;均符合《中國胃腸間質瘤診斷治療共識(2013年版)》[4]中疾病的診斷標準,并經過胃鏡、CT等檢查確診;患者基礎信息齊全,參與整個實驗環節。剔除標準:存在手術禁忌癥;具備腹部手術史、臟器轉移、惡性腫瘤或者凝血功能異常者;存在精神方面疾病或者交流障礙者。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 觀察組給予腹腔鏡手術,協助患者采取仰臥位,并將其雙下肢分開,在患者臍部進行弧形切口,長度約1 cm左右,創建氣腹壓,控制在12~15 mmHg左右;隨后將10 mm Trocar套管及相關器械放入患者腹部,常規檢查其腸系膜、盆腔等,遵照患者具體的病灶位置、大小等情況選擇合適的手術方式,針對壁間、腔內外型應提前保存足夠的胃壁范圍,特別是病灶處于胃體大彎側時,在胃壁漿膜面選擇線性切割閉合器切除腫瘤,隨后關閉胃腔;針對腔內生長的病灶,在準確定位后依靠病灶位置打開胃前壁,清除胃內容物,探及腫瘤后在胃腔中利用直線切割器進行切除;針對胃竇或者胃小彎側周邊的腫瘤,可在病灶根部2 cm左右利用電刀切除,隨后保證胃腔通常,選擇絲線縫合牽引,同時予以線性切割閉合器來關閉胃腔,將切除的瘤體在腹腔鏡下通過Trocar取出后放入標本袋內,手術結束后可選擇針對性抗生素進行感染預防。對照組給予常規開腹手術,在患者上腹正中位置進行切口,長度約10~15 cm左右,逐層切開后進入腹腔,依照鍥形胃部分切除術、近遠端胃大部分切除術進行手術操作,同時選擇切口保護套對切口進行保護,隨后常規檢查腹腔,其切除方式與觀察組相似,若患者創面滲血可給予漿肌層縫合,手術結束后選擇針對性抗生素進行感染預防。
1.3觀察指標 記錄兩組患者出血量,手術、術后排氣、進流食及住院時長,同時觀察兩組并發癥的發生率(胃潴留、切口感染、粘連性腸梗阻、創面出血等),分別在手術前后測定兩組的胃動素、胃泌素、血管活性腸肽水平,比較兩組治療結果。
2 結 果
2.1兩組圍術期指標比較 觀察組手術、術后排氣、進流食及住院時長均短于對照組,出血量低于對照組(P<0.05)。見表1。
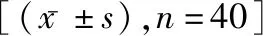
表1 兩組圍術期指標比較
2.2兩組并發癥發生率比較 觀察組出現胃潴留1例、切口感染1例,并發癥發生率為5.00%;對照組出現胃潴留2例、切口感染3例、粘連性腸梗阻1例、創面出血1例,并發癥發生率為17.50%。觀察組并發癥發生率明顯低于對照組(χ2=7.825,P<0.05)。
2.3兩組手術前后胃腸功能變化比較 術后觀察組的胃動素、胃泌素、血管活性腸肽均高出對照組(P<0.05)。見表2。
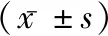
表2 兩組手術前后胃腸功能變化比較
3 討 論
目前臨床治療胃腸間質瘤方式較多,其中以手術較為常見,臨床既往多選擇常規開腹手術,但其對患者的創傷較大,同時增加術中出血量,直接影響術后康復,延長治療周期,不利于病情快速康復[5]。臨床提出若能夠將腹腔鏡運用其中,可進一步保障患者安全,減輕患者痛苦,促進病情快速康復,提升生存質量[6]。
本文結果顯示,觀察組手術、術后排氣、進流食及住院時長均短于對照組,出血量低于對照組(P<0.05);觀察組并發癥發生率明顯低于對照組(P<0.05);術后觀察組胃動素、胃泌素、血管活性腸肽均高出對照組(P<0.05)。提示觀察組安全性更高,可減少并發癥的產生,同時減少治療時長,促進早日進食,同時改善患者胃腸功能,為預后提供保障。常規開腹過程中極易受到切口限制,難以準確定位病灶,甚至還可能造成視野盲區,提升手術風險,但腹腔鏡的鏡頭可靈活轉動,并將患者內部結構放大,為病灶定位及精細操作提供前提[7]。另外常規開腹術中需要將病灶脫出后才可切除,極易對患者胃腸造成牽拉,但腹腔鏡手術中僅需要提起病灶,不必擠壓腫瘤,即可在腹腔鏡下利用切割器切除病灶,從而達到無張力手術,但其中應注意手法輕柔[8]。因此與常規開腹手術相比,腹腔鏡手術運用于胃腸間質瘤中的效果更為突出,有效減少并發癥的發生率,縮短住院時長,促進胃腸功能恢復,為預后提供保障,具有臨床推廣使用價值。

