炎性指標在脊柱術后切口感染判斷的臨床觀察
張洋 肖杰 鄒偉 龍浩 劉杰
(貴陽市第四人民醫院脊柱外科,貴州 貴陽 550002)
脊柱術后手術部位感染,尤其發生深部感染時,由于局部切口缺乏紅腫、熱痛的特征,容易延誤最佳治療時機,從而造成災難性后果。本文旨在對我院腰椎退變患者手術后切口感染和未感染患者外周血中白細胞總數、中性粒細胞總數、CRP和體溫等指標進行分析,明確上述相關指標在脊柱術后的變化規律,為早期判斷切口感染提供可靠依據。
1 資料與方法
1.1一般資料 選取2010年6月至2017年12月在我院脊柱外科因腰椎退行性疾病行后路手術治療并術后診斷切口感染患者11例為感染組,其中男6例,女5例;平均(66.27±3.58)歲;其中深部感9例,均為急性感染(術后3個月內);手術時間(126.82±43.61)min;術中出血量(245.00±104.80)mL;使用內固定10例。隨機選取同類疾病,同時間段進行脊柱手術,術后未發生感染的24例患者作為對照組,其中男14例,女10例;平均(65.67±3.74)歲;手術時間(119.88±47.42)min;術中出血量(219.09±97.10)mL;使用內固定22例。排除標準:脊椎原發疾病涉及感染者,包括脊柱結核、膿腫等;入院前即存在感染者。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 術后常規靜脈應用抗生素預防感染48 h。感染組9例切口深部感染患者,出現傷口滲出,通過清創手術證實存在深筋膜下感染灶,其中3例細菌培養陽性;2例切口淺表感染者,切口紅腫,滲出;1例細菌培養陽性。
1.3觀察指標 所有研究對象在術前清晨取空腹外周靜脈血進行血常規、CRP等檢測,同時測量體溫,并于術后第3天,第7天及第14天再次取空腹外周靜脈血進行血常規、CRP等檢測,并測量體溫。觀察參數包括:白細胞總數,中性粒細胞總數,CRP及體溫等。
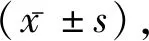
2 結 果
兩組患者CRP、中性粒細胞總數、白細胞總數及體溫在術前或術后不同時間點的值不同(F=4.306、4.885、3.729、43.801,P<0.05)。與非感染組比較,切口感染組患者術后7 d及14 d出現CRP、中性粒細胞總數、和體溫均升高(P<0.05),術后14 d白細胞總數升高(P<0.05),其余時間點上述各項參數均無統計學差異。見表1。
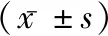
表1 兩組患者各時間點CRP、中性粒細胞總數、白細胞總數及體溫比較
3 討 論
CRP是機體炎癥反應的重要指標,它與感染程度呈明顯正相關,CRP在診斷術后感染的靈敏性、特異性和時效性方面優于血沉,約術后2~3 d達到峰值后迅速下降,當合并感染時,CRP不下降或持續升高,在術后可較快判斷是否存在感染[1]。本文結果顯示,兩組在術后3 d,CRP均出現明顯升高,但差異無統計學意義;在術后7 d及14 d時,感染組患者外周血中CRP較對照組患者下降緩慢或持續升高(P<0.05)。因此,術后早期規律性測定CRP,可有效提高脊柱術后手術部位感染的檢出率。
由于手術本身創傷及術后應激反應等的干擾,造成術后白細胞升高且下降緩慢,較難與感染導致的炎性細胞升高相鑒別,另外對于不同微生物感染,白細胞計數可以降低,升高或者缺乏,一些低毒性感染時血液白細胞計數常顯示正常,這些是造成切口深部感染易于漏診的主要原因[2]。本文結果顯示,兩組白細胞總數在術后7 d內較術前增高,但組間比較無明顯差異,只在術后14 d感染組較對照組出現了增高,與上述研究相似。說明白細胞計數并不能較快地反應切口部位存在感染。而中性粒細胞總數在術后感染的患者中升高較為迅速,于術后7 d較非感染組開始出現異常增高,一直持續到術后14 d,顯示對判斷感染較好的應用價值,與文獻報道[3-4]相似。有研究[5]發現即使切口出現感染表現也可無明顯發熱癥狀,切口感染合并發熱的概率比較低。在感染組患者中,約在術后7 d左右體溫最高,為(38.02±0.20)℃,并在術后14 d仍較對照組高(P<0.05),但患者均未出現超過38.5℃的高熱表現。原因可能有:術后早期非特異性細胞免疫功能不全,可能是導致本研究中感染組患者未出現明顯高熱的主要原因之一;在本研究中切口感染組細菌培只有4例陽性,且是表皮葡萄球菌類低毒力細菌感染所致,同時在術后48 h內由于使用抗生素預防感染,往往導致術后切口感染患者很少出現高熱。因此,僅依靠發熱等全身感染癥狀來明確是否存在切口深部感染很容易造成漏診,從而延誤治療,影響手術預后。
綜上所述,術后規律測定外周血中中性粒細胞總數和CRP的變化情況,尤其在術后7~14 d,通過與術前及術后3 d比較,結合切口情況,有助于早期判斷切口存在感染的風險,特別是對于病程早期無明顯發熱,手術切口體征不明顯的患者,可以起到早期篩查預警的作用,通過盡早進行抗感染治療及早期處理切口,從而控制感染加劇。

