肉毒毒素注射聯合球囊擴張治療慢性腦卒中后環咽肌功能障礙的療效研究
趙瀛 晏正梅 陸巧妙 楊俊 施愛群 洪紅
卒中后吞咽障礙是腦卒中的常見并發癥,急性腦卒中患者吞咽困難的發病率為37%~78%,6個月后仍有吞咽困難的患者為11%~50%[1]。卒中后吞咽障礙增加了患者發生肺炎的風險甚至引起死亡,由此導致醫療費用急劇上升。研究顯示,80%的腦干病變患者發生吞咽障礙是由于環咽肌失弛緩引起[2]。對吞咽障礙患者進行物理訓練方法療效有限,手術切開治療風險相對較大。本研究選取慢性腦卒中合并吞咽困難患者,病變部位位于腦干,旨在探討慢性腦卒中后環咽肌功能障礙患者應用肉毒毒素注射聯合球囊擴張的治療效果。
1 資料與方法
1.1 一般資料 選 取2019 年1 月~2020 年6 月本科10 例慢性腦卒中后環咽肌功能障礙患者,發病時間≥3 個月。隨機將患者分為治療組和對照組,各5 例。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。本研究經醫院倫理委員會批準并獲得所有入選患者的知情同意。納入標準:①符合1995 年中華醫學會全國第四次腦血管病會議的診斷標準,并經CT 或磁共振成像(MRI)檢查確診腦卒中患者;②年齡18~80 歲;③吞咽障礙持續3 個月未好轉;④腦卒中前無吞咽障礙病史;⑤生命體征穩定,意識清楚;⑥經吞咽造影檢查確認為環咽肌不開放或不能完全開放患者。排除標準:①昏迷患者;②嚴重認知障礙患者;③既往有其他原因導致吞咽障礙患者。脫落標準:①治療期間出現其他病癥而影響本研究的患者;②違反研究方案(如依從性差)患者;③因主觀因素自行退出患者;④試驗期間病情不斷惡化或有其他疾病,有可能發生危險而必須采取緊急措施患者;⑤由于聯系方式或地址改變,而無法跟蹤觀察患者。
表1 兩組患者一般資料比較(n,±s)
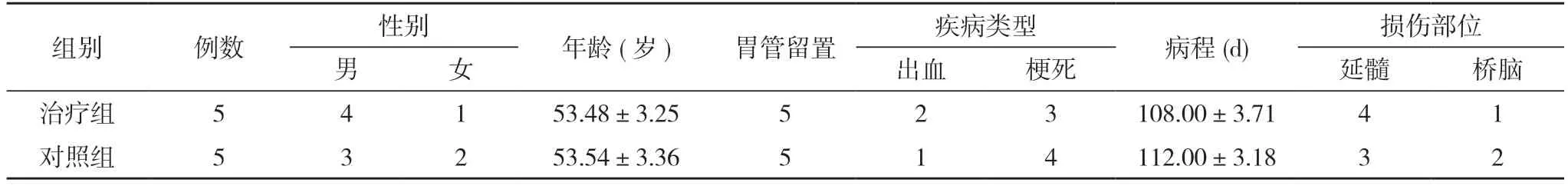
表1 兩組患者一般資料比較(n,±s)
注:兩組比較,P>0.05
1.2 方法 兩組患者均給予內科常規藥物治療及常規吞咽康復訓練,且由同一康復治療團隊患者進行常規吞咽功能訓練。在此基礎上,對照組單純給予球囊擴張治療,治療組給予環咽肌肉毒毒素注射聯合球囊擴張治療,具體如下。
1.2.1 常規吞咽康復訓練 包括喉上提練習、咽收縮練習、聲門上吞咽、Mendelsohn 訓練、屏氣-發聲訓練等。同時教會患者正確進食體位、空吞咽等代償性技巧訓練。吞咽訓練持續30 min/次,1 次/d,每周訓練5 d,連續治療4 周。
1.2.2 肉毒毒素注射方法 患者仰臥位,頭向右轉,經鼻吞下16 號硅膠導管進入食管內,向球囊注入生理鹽水4 ml,將導管上提至有阻力時停止,在皮膚做標記,確定球囊的具體位置,在其上方即為環咽肌位置,回抽出生理鹽水,拔出導管。采用超聲儀高頻線陣探頭,深度3 cm,常規消毒皮膚和超聲探頭,探頭橫向置于標記位置辨認環咽肌位置、彩色多普勒顯示靶點周圍血管、神經及選擇平面外進針方法,全程暴露針尖位置,對左側環咽肌給予注射用A 型肉毒毒素(商品名:保妥適)50 U 注射。
1.2.3 球囊擴張 采用經鼻導管球囊擴張法,操作者用16 號乳膠球囊導尿管按常規經鼻孔插入導管,注5 ml 水,使球囊擴張,頂住針栓以防止水逆流回針筒;然后操作者緩慢將導尿管向外拉出,直到有卡住感時表明球囊到達失弛緩環咽肌下緣,囑患者盡量進行主動吞咽動作,操作者順著患者做吞咽動作時對球囊的擠壓力向外輕輕、緩慢牽拉導管,一旦有滑過感或阻力銳減時拉出導管,再重復上次操作,注水量增加0.5 ml。如果在牽拉導管時感覺阻力較大,患者不能通過主動吞咽動作把導管向外擠出時,保持導管在食管內持續時間3 min,然后被動拔出導管,讓患者休息片刻再重復上次操作。操作每次可重復 4~5 次,最大注水量≤9 ml。患者能主動經口進食停止球囊擴張治療,每周最多治療5 d,連續治療4 周。
1.3 觀察指標及判定標準 于治療前及治療4 周后由經過專門培訓的臨床醫師對兩組患者吞咽功能情況進行評定。采用標準吞咽功能評價量表(the standardized swallowing assessment,SSA)評估患者的吞咽功能[3]。采用改良Barthel 指數(modified Barthel index,MBI)對患者的日常生活活動能力進行評定,其中包括進食、洗澡、個人衛生、穿衣、大小便控制、如廁、轉移等[4]。電視透視吞咽功能檢查(video fluoroscopic swallowing study,VFSS)評分為評定吞咽障礙評估的金標準,診斷環咽肌不開及是否有誤吸[5]。Rosenbek 滲漏/誤吸量表(penetration-aspiration scale,PAS)[6]評估患者的誤吸情況。
1.4 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差(±s)表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 兩組患者治療前后吞咽情況比較 治療前,兩組SSA 評分比較,差異無統計學意義(P>0.05);治療4 周后,兩組SSA評分均低于治療前,且治療組低于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者治療前后吞咽情況比較(±s,分)
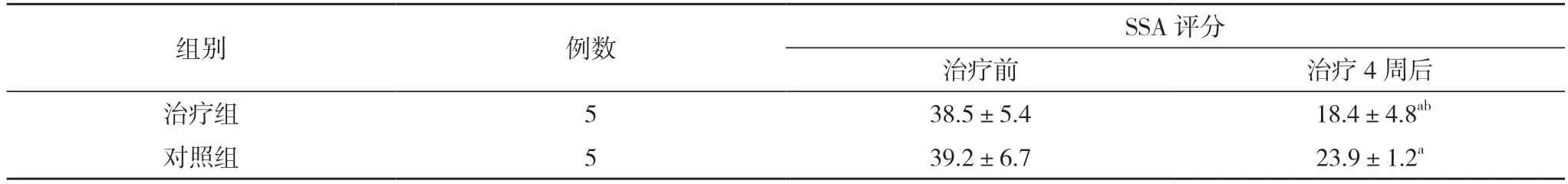
表2 兩組患者治療前后吞咽情況比較(±s,分)
注:與治療前比較,aP<0.05;與對照組比較,bP<0.05
2.2 兩組治療前后VFSS、PAS、MBI 評分比較 治療前,兩組VFSS、PAS、MBI 評分比較,差異無統計學意義(P>0.05);治療4 周后,兩組VFSS、PAS、MBI評分均優于治療前,且治療組VFSS、PAS 評分均優于對照組,差異有統計學意義(P<0.05),治療組與對照組的MBI 評分比較,差異無統計學意義(P>0.05)。見表3。
表3 兩組治療前后VFSS、PAS、MBI 評分比較(±s,分)
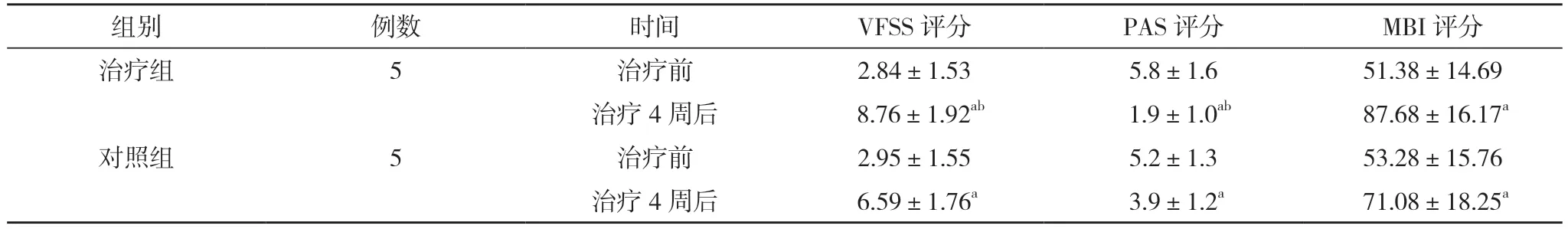
表3 兩組治療前后VFSS、PAS、MBI 評分比較(±s,分)
注:與治療前比較,aP<0.05;與對照組比較,bP<0.05
2.3 兩組治療前后胃管留置情況比較 治療前,治療組和對照組胃管留置各5 例(100.0%);治療4 周后,治療組胃管留置3 例(60.0%),對照組胃管留置4 例(80.0%);兩組治療前后胃管留置率比較,差異均無統計學意義(P>0.05)。
3 討論
本研究選取患者均為慢性腦卒中后環咽肌功能障礙患者,發病時間均>90 d,均留置胃管。研究結果顯示,治療4 周后,兩組SSA 評分均低于治療前,且治療組低于對照組,差異有統計學意義(P<0.05)。治療4 周后,兩組VFSS、PAS、MBI 評分均優于治療前,且治療組VFSS、PAS 評分均優于對照組,差異有統計學意義(P<0.05),治療組與對照組的MBI 評分比較,差異無統計學意義(P>0.05)。由此表明肉毒毒素環咽肌注射聯合球囊擴張較單獨使用球囊擴張對改善環咽肌的開放、氣道誤吸效果更好,進而拔除鼻胃管比例更高。
與環咽肌功能障礙相關的吞咽困難會對患者的生活質量產生負面影響。環咽肌位于咽部和食道的交界處。這個高壓區必須放松,管腔必須打開才能順暢通過食物[7,8]。因此,環咽肌是吞咽困難干預的共同目標,包括球囊擴張、肌切開術和肉毒毒素化學去神經治療。近年來,超聲引導注射因其不受輻射照射,避免全身或局部麻醉及神經血管解剖的實時可視化等優點而受到越來越多的關注,從而將這些重要結構的意外損傷風險降至最低[9,10]。
既往國內外文獻報道環咽肌肉毒毒素注射部分作者使用肌電引導進行注射,如Kim 等[11]利用肌電引導對36 例環咽肌引起吞咽障礙患者進行注射肉毒毒素,在環咽肌外側及后側共注射50~100 U 肉毒毒素,總有效率達63.6%,其中僅1 例患者出現聲帶麻痹。還有相關研究[12]在內鏡下給予肉毒毒素環咽肌注射,14 例患者中11 例注射成功,3 例注射后癥狀無改善。近兩年國內外作者最新報道,利用B 超引導下進行環咽肌肉毒毒素注射方法,如Wang 等[13]使用超聲引導下對1 例環咽肌不開放患者進行了肉毒毒素注射,超聲可清晰識別環咽肌,在B 超引導下注射可避開重要血管、神經,注射過程能夠做到可視化,可以提高注射準確性。
綜上所述,針對慢性腦卒中后環咽肌功能障礙患者采用環咽肌肉毒毒素注射聯合球囊擴張治療,其臨床療效優于單獨使用球囊擴張治療,可更好的緩解吞咽功能障礙,提升患者的日常生活能力。

