膽道雙塑料支架聯合熊去氧膽酸對困難膽總管巨大結石的臨床療效
孫燕 李俊 宋森濤 袁瓊英 傅曉 張曉東 汪靜 關亞萍 朱峰
同濟大學附屬東方醫院消化內科(上海200080)
膽總管巨大結石行內鏡下逆行胰膽管造影術(endoscopic retrograde cholangiopancreatography,ERCP)取石相對棘手,如合并高齡、乳頭結構異常、膽管遠端狹窄等困難因素[1],則往往不能一次性取盡,常需放置膽道塑料支架。3 ~6 個月后取支架時往往能縮小結石直徑、降低結石硬度,從而有利于結石的取出[2]。然而,部分患者再次ERCP 前發現肝功能異常,少數患者還會出現寒熱、腹痛、黃疸等膽管炎癥狀,取支架時往往發現支架已經阻塞[3];少數患者即便放置了塑料支架,再次取石時結石并無明顯縮小,取出仍然困難,需反復放置支架甚至最終需外科手術治療。如何降低該類患者的支架阻塞、提高二次ERCP 取石成功率值得關注。我院2018年1月至2019年12月對32 例困難膽總管巨大結石(≥15 mm)患者放置膽道雙塑料支架后聯合熊去氧膽酸[(ursodeoxycho?lic acid,UDCA),商品名:優思弗,德國福克藥廠,注冊證號H20150365],取得了良好療效。結果報道如下。
1 資料與方法
1.1 研究對象2018年1月至2019年12月,我院63 例困難膽總管巨大結石患者術前綜合評估無法一次性取盡,首次ERCP 術中膽道造影證實取石困難者,均行膽道雙塑料支架置入術,所有患者術前均予以告知手術風險并知情同意。納入標準:(1)膽總管最大結石直徑≥15 mm;(2)至少具備以下任一因素:高齡(≥80 歲)、扁平小乳頭、憩室旁(內)乳頭、膽總管扭曲或遠端狹窄。排除標準:(1)膽總管最大結石直徑< 15 mm;(2)曾行內鏡下取石或支架置入術;(3)合并嚴重心肺疾患、肝臟疾病及嚴重凝血功能障礙;(4)合并膽胰管惡性腫瘤和肝內膽管結石;(5)有消化道改道手術如BillrothⅡ等。
1.2 分組本研究中納入63 例患者,分為觀察組32 例和對照組31 例,觀察組在膽道雙塑料支架置入基礎上術后加用UDCA 15 mg/(kg·d)口服,療程3 個月;對照組僅予膽道雙塑料支架置入,未予口服藥物。所有患者ERCP 術后24 h 內均給予禁食、抗感染、營養支持等綜合治療。3 個月后再次行ERCP 術拔除支架并取石,比較兩組間患者第二次ERCP 術前腹痛腹脹、肝功能異常、急性膽管炎及支架梗阻發生率、膽總管最大結石直徑變化及取石成功率的情況。兩組間性別、年齡、首次ERCP 術前腹痛腹脹例數、肝功能異常病例數、結石數目及最大結石直徑、膽總管直徑差異均無統計學意義(P>0.05)。見表1。兩組間患者首次ERCP治療相關參數術中球囊擴張直徑、雙塑料直徑的總外徑、支架的平均長度比較差異均無統計學意義(P>0.05),見表2。

表1 兩組間患者一般臨床資料比較Tab.1 Comparison of baseline characteristics between two groupsM(P25,P75)
1.3 治療設備側視十二指腸鏡(日本Olympus JF260V、TJF?260V),切開刀、黃斑馬導絲、CRE 擴張球囊、取石球囊、碎石取石一體化網籃、一體式膽道塑料支架(美國Boston Scientific)及其他ERCP相關附件。
1.4 治療方法術中常規給予吸氧、心電監護觀察生命體征。按ERCP 常規操作插管成功后進行膽道造影進一步明確結石大小及數目,證實結石無法一次性取石后行經內鏡乳頭括約肌切開術(endoscopic sphincterotomy,EST)中小切開,結合膽總管最大直徑選擇適度口徑的CRE 擴張球囊擴張乳頭開口,沿導絲放置膽道雙塑料支架。第二次ERCP 時首先觀察支架梗阻狀況,并以圈套器拔除支架,插管并行膽道造影明確結石大小變化狀況,并根據乳頭性狀行EST 切開,根據膽總管最大直徑行乳頭擴張,碎石取石一體式網籃行碎石取石術,部分患者加用取石球囊清理膽管內殘余小結石。取石成功者術后均行鼻膽管引流膽汁,少數取石失敗或無法一次性取盡結石者需再次放置膽道塑料支架或外科手術治療。術后常規檢查3、24 h 血常規、血淀粉酶,并仔細觀察有無發熱、腹痛、腹脹等不適主訴,有無壓痛、反跳痛等陽性體征,懷疑ERCP 術后胰腺炎(post?ERCP pancreatitis,PEP)或消化道穿孔時行急診上腹部平掃CT 予以證實。所有患者術后均給予禁食、補液、抑制胰酶分泌、抗感染等綜合治療。
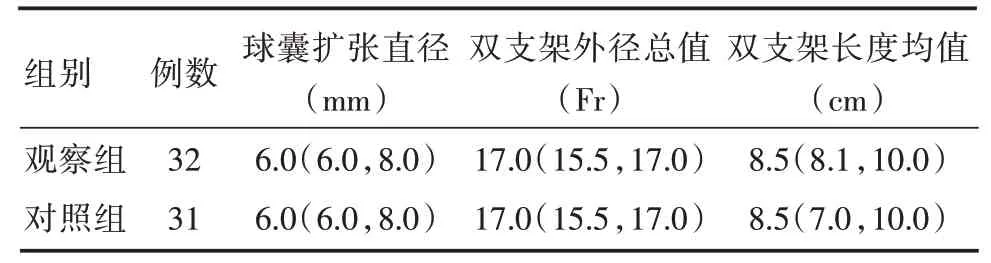
表2 兩組間患者首次ERCP 治療相關參數對比Tab.2 Comparison of major treatment indexes between two groupsM(P25,P75)
1.5 觀察指標觀察首次ERCP 時乳頭外形,評估部分憩室旁(內)乳頭、扁平小乳頭、乳頭狹窄因僅能行小切開或無法切開僅行有限擴張導致一次性碎石、取石困難狀況。觀察兩組患者第二次ERCP 術前腹痛腹脹、肝功能異常、膽管炎及支架梗阻的發生率,最大膽總管結石直徑的改變及取石成功率的差異。ERCP 取石成功標準:十二指腸鏡順利插至十二指腸降段,找到十二指腸乳頭,成功插管至膽總管并造影明確膽總管結石,取石結束時再行造影檢查,確認無結石殘留,標志取石成功。取石成功率(%)=(取石成功例數/總例數)×100%。兩次ERCP 術中及術后并發癥的發生也同時關注。術后并發癥的評判標準:PEP、高淀粉酶血癥、膽管炎、出血、穿孔等并發癥的定義和分級采用國際通用的COTTON 標準[4]。
1.6 統計學方法采用SPSS 20.0 統計軟件進行數據分析。呈正態分布的計量資料以均數±標準差表示,行獨立樣本t檢驗;非正態分布的計量資料以中位數和四分位數間距進行表示,采用秩和檢驗;計數資料以例(%)表示,行χ2檢驗或Fisher精確概率法。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者乳頭結構異常發生率比較首次ERCP 時觀察組和對照組分別有7、5 例患者存在乳頭結構異常(憩室內或旁乳頭、扁平小乳頭、乳頭狹窄),預估無法行EST或僅能行小切開,即便行內鏡下乳頭球囊擴張術(endoscopic papillary balloon dilation,EPBD)仍無法有效擴張導致碎石取石困難,強行取石預估會導致術后并發癥。兩組間乳頭結構異常發生率差異并無統計學意義(χ2=0.337,P=0.561)。
2.2 首次ERCP 后1 周、第二次ERCP 術前的癥狀和肝功能情況比較首次ERCP 術后1 周,兩組患者腹痛腹脹等不適癥狀均明顯緩解,肝功能好轉或恢復正常,兩組間差異無統計學意義(χ2<0.001,P= 1.000)。觀察組二次ERCP 術前腹痛腹脹、肝功能異常、膽管炎及術中支架梗阻發生率均顯著低于對照組,兩組間差異均有統計學意義(χ2=4.510、5.069、5.376、4.259,P= 0.043、0.024、0.026、0.039)。兩組二次ERCP 操作時間差異無統計學意義(t= 1.353,P= 0.181),球囊擴張直徑兩組間差異無統計學意義(Z=0.109,P=0.913)見表3。
2.3 兩次ERCP 術中膽總管最大結石直徑變化比較觀察組兩次ERCP 術中造影最大膽總管結石直徑中位數分別為17、12 mm;對照組分別為17、15 mm,第二次ERCP 均較首次ERCP 有明顯縮小,差異均有統計學意義(Z= 4.659、4.736,均P<0.001)。觀察組最大膽總管結石直徑降低差值較對照組更大(Z=3.883,P<0.001),見表3。
2.4 第二次ERCP 結石取出成功率比較第二次ERCP 取石成功率觀察組高于對照組,差異有統計學意義(χ2=3.946,P=0.047)。見表3。
2.5 兩組術后并發癥比較所有患者兩次ERCP均取得成功,均未發生消化道穿孔、消化道出血及重癥急性胰腺炎等嚴重并發癥。首次ERCP 術后觀察組和對照組PEP 發生率、膽管炎發生率差異均無統計學意義(χ2= 0.151,P= 0.698;χ2<0.001,P= 1.000);二次ERCP 術后觀察組和對照組高淀粉酶血癥發生率、PEP 發生率差異均無統計學意義(χ2= 0.002,P= 0.964;χ2< 0.001,P= 1.000)。見表4。
3 討論
膽總管結石多數可通過內鏡即ERCP 方法治療,但膽總管巨大結石處理則相對困難,如合并其他困難因素如高齡、乳頭結構異常、膽總管遠端狹窄則更為棘手。主要原因如下[5-6]:(1)膽總管巨大結石在ERCP 治療中多半需要行乳頭大切開或大擴張,如果是扁平小乳頭、憩室旁(內)乳頭或合并膽總管下段狹窄進行以上操作就非常困難,此時無法行EST 或僅能行小切開,即便行EPBD 仍無法有效擴張乳頭開口導致后續碎石取石困難,強行取石預估會導致乳頭撕裂出血、消化道穿孔等嚴重并發癥。(2)巨大結石往往需要碎石網籃進行碎石,但如果結石過于巨大,或合并膽管扭曲、狹窄等導致碎石網籃無法充分張開導致套取結石失敗,此外即便碎石成功后也需要網籃及球囊反復取石,取石時間較長,部分高齡患者發病時病情較重,且多數合并有心肺等多系統基礎疾患,往往不能耐受較長時間的取石過程。因此,如何安全理性處理困難膽總管巨大結石成為臨床挑戰之一。

表3 兩組間患者觀察指標對比Tab.3 Comparison of observational indexes between two groups例(%)

表4 兩組術后并發癥比較Tab.4 Comparison of complications between two groups例(%)
有效縮小結石直徑無疑會降低ERCP 取石的難度和操作時間,從而降低操作風險。有研究表明膽總管巨大結石或多發結石首次ERCP 可不行取石,僅僅行EST 和膽道支架置入,可降低膽總管直徑和結石最大直徑,從而提高再次ERCP 的結石清除率,并可降低機械碎石使用的概率[7]。在一項前瞻性研究中包括了20 例膽總管巨大結石患者,放置膽道雙豬尾7?Fr 支架,利用近端豬尾包繞結石可以確保完全或部分碎石效應,6 個月二次ERCP 發現有70%患者結石溶解[8]。
膽道雙支架置入在維持支架通暢率方面已被證實高于單支架置入[9],其作用機制如下:雙塑料支架可大大增加支架和結石的接觸面積,增大摩擦效應,使得支架的物理溶石、碎石作用極大增強;支架及支架之間的縫隙引流均增加了引流面積和效果,及時有效的緩解了膽總管結石所致的梗阻癥狀,并可有效降低支架的梗阻發生率,從而有利于再次ERCP 的安全順利取石。
然而,臨床中發現即便是雙塑料支架的置入,仍有部分患者在二次ERCP 時發現以下狀況:(1)支架阻塞,盡管多數患者能在首次術后3 個月按時行二次ERCP,但操作時發現部分患者支架已經被膽泥阻塞;延長拔取支架患者阻塞比例更是增加;(2)少數患者支架拔除后膽道造影發現結石并未明顯縮小,二次取石仍然困難,有報道顯示二次ERCP 取石成功率也僅為73.7%[10]。
如何增強塑料支架的溶石碎石效應,如何降低支架梗阻的發生率也成了臨床關注重點。UDCA是一種親水性的膽汁酸,在臨床中用于肝臟及膽道等多種疾病的治療[11],主要在于其如下效應:UDCA 通過抑制腸道重吸收膽固醇、降低膽固醇分泌至膽汁,從而降低膽汁中膽固醇的飽和度[12-14],同時增加膽汁流量和容積促進膽汁的排泄,在加速膽固醇結石溶解和改善膽汁淤積方面有明確療效。此外,UDCA 還具有直接保護肝細胞、阻礙肝細胞損傷及凋亡,抑制疏水性膽汁酸及肝細胞線粒體膜上脂質結合,進而降低線粒體通透性,阻礙肝細胞的凋亡,對膽總管結石合并的肝功能損害有一定的恢復作用。
本研究結果表明:困難膽總管巨大結石患者,在綜合評估不能一次性取石時,通過放置膽道雙塑料支架,既能有效緩解膽道梗阻癥狀如腹痛腹脹、發熱、肝功能異常等,也可起到溶石碎石作用,降低取石難度。較單獨應用雙塑料支架,術后加用UDCA,可進一步縮小結石直徑(P<0.05),提高了第二次ERCP 時取石成功率(P<0.05)。進一步分析在第二次ERCP 取石時,觀察組和對照組操作時間及乳頭擴張球囊直徑對比均差異無統計學意義(P> 0.05),從而證實加用UDCA 可加強塑料支架的碎石溶石作用,增強結石縮小的效應和提高二次ERCP 的取石成功率。同時,加用UDCA 可以更加有效的促進膽道內膽汁的流速和流量,降低膽汁中膽固醇含量,從而延緩了支架內膽泥的沉積,降低了支架梗阻的發生率(P< 0.05),也就降低了支架梗阻導致腹痛腹脹及膽管炎的發生率(P<0.05)。此外,在膽道雙支架保持膽道通暢的前提下,UDCA 可進一步促進肝功能的恢復,降低再次ERCP 取石前肝功能異常的發生率(P<0.05)。
值得關注的是,膽總管巨大結石通過放置雙塑料支架、或支架聯合口服UDCA 患者第二次ERCP 時仍有極少數患者結石并未縮小,本研究中試驗組和對照組各有3 例患者在第二次ERCP 術中造影發現膽總管結石直徑無明顯改變。究其原因為該類結石極可能為硬度極高的膽固醇結石,3 個月支架的溶石碎石效果不佳;即便加用口服UDCA 對此類結石短期內也沒有很好的溶解作用。后外科手術均證實了該類結石硬度極高,取出后體外用碎石網籃均無法勒碎。
總之,困難膽總管巨大結石患者通過放置膽道雙塑料支架配合口服UDCA,可以更加有效地降低二次ERCP 前腹痛腹脹、肝功能異常、膽管炎和支架梗阻發生率;更加有效地降低最大膽總管結石的直徑,提高二次ERCP 取石成功率,安全有效,值得推廣。

