不同臍帶結扎方式對早產兒黃疸及血液系統的影響
喻 玲,許 柳,趙怡然,李叢哲,喻昌利
(1.華北理工大學附屬醫院兒科,河北 唐山 063000;2.河北省唐山市婦幼保健院兒科,河北 唐山 063000;3.華北理工大學附屬醫院呼吸科,河北 唐山 063000)
目前臍帶結扎的最佳時間還存在爭議,胎兒出生后立即結扎臍帶是國內產科常規操作方法[1-2],近年來越來越多的學者提出延遲臍帶結扎方法對增加新生兒血液供應和血流灌注及改善組織血供有重要作用,能降低新生兒貧血發生率,減少新生兒并發癥發生率[3],尤其是對早產兒,在減少早產兒并發癥、改善預后方面還在進一步的探索中。目前推薦孕周>34周的新生兒采取延遲臍帶結扎方式結扎臍帶,但對于孕周<34周的新生兒延遲臍帶結扎的安全性還需進一步研究,因為有學者發現延遲臍帶結扎雖然有上述優點,但并不利于第三產程中新生兒搶救措施的實施(窒息復蘇)[4]。擠壓臍帶方法能在20 s內完成,既可避免由于延遲臍帶結扎的缺點,又可進行胎盤輸血減少新生兒并發癥發生率[5]。本研究旨在探討3種不同結扎臍帶方式對孕周<34周新生兒黃疸及血液系統的影響。報告如下。
1 資料與方法
1.1一般資料 選擇2016年2月—2019年3月在華北理工大學附屬醫院經陰道分娩的胎齡27~34周的單胎產婦388例。按照不同臍帶結扎方式分成常規組132例、延遲臍帶結扎組132例、擠壓臍帶組124例。常規組于分娩后30 s內結扎臍帶;延遲臍帶結扎組于分娩后120 s結扎臍帶;擠壓臍帶組于近新生兒端約20 cm處,由母親端向新生兒端擠壓臍帶2~3次后結扎臍帶,耗時5~10 s。所有胎兒分娩后與胎盤同一水平位進行臍帶結扎。排除標準:①多胎妊娠;②宮內生長受限;③母親合并胎盤異常(胎盤早剝、前置胎盤);④母親合并其他嚴重內外科嚴重疾病;⑤患兒存在宮內窘迫、感染或新生兒先天性發育畸形等疾病。3組新生兒性別、胎齡、出生體重、出生后 1 min和5 min Apgar評分差異均無統計學意義(P>0.05),具有可比性,見表1。
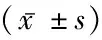
表1 3組一般資料比較
本研究經醫院醫學倫理委員會批準通過。
1.2方法 胎兒娩出后,常規清理呼吸道、保暖,所有患兒均置于胎盤同一水平位,按照分組情況處理臍帶,于出生后48 h和7 d采集靜脈血,檢測血紅蛋白(hemoglobin,Hb)和血細胞比容(hematocrit,HCT);出生后1~7 d 測定經皮膽紅素。記錄新生兒住院期間光療、貧血、輸血及窒息發生率。
新生兒膽紅素判定標準:依據2014年中華兒科學會發布的《新生兒高膽紅素血癥診斷與治療專家共識》,建議使用Bhutani曲線(新生兒小時膽紅素列線圖)作為新生兒黃疸的診斷與干預標準。本研究中采用該標準評價患兒膽紅素值,依據患兒同胎齡、同日齡新生兒膽紅素值75百分位以上予以光療。新生兒貧血診斷標準:出生后2周內進行1次血常規檢查,末梢血Hb<145 g/L時再復查1次,連續2次Hb<145 g/L,即診斷為新生兒貧血[6]。
1.3統計學方法 應用SPSS 17.0統計軟件分析數據。計量資料比較采用單因素方差分析和SNK-q檢驗;計數資料比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.13組Hb和Hct比較 延遲臍帶結扎組和擠壓臍帶組48 h、7 d時Hb、Hct水平明顯高于常規組,差異有統計學意義(P<0.05);延遲臍帶結扎組和擠壓臍帶組48 h、7 d時Hb、Hct水平差異無統計學意義(P>0.05)。見表2。
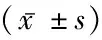
表2 3組Hb、Hct比較
2.23組新生兒并發癥比較 延遲臍帶結扎組和擠壓臍帶組1周貧血、輸血發生率均低于常規組,差異有統計學意義(P<0.05);延遲臍帶結扎組和擠壓臍帶組1周貧血、輸血發生率差異無統計學意義(P>0.05);3組光療和窒息發生率差異無統計學意義(P>0.05)。見表3。

表3 3組光療、1周貧血、輸血、窒息發生率比較
3 討 論
隨著生殖技術的不斷發展,越來越多的早產兒尤其是超低體重兒出生,這些早產兒是新生兒中的特殊群體,需要復蘇的概率比足月兒大,即使是晚期早產兒(胎齡34~36周)也是如此[7],病死率極高,存活者也具有較多的并發癥,給社會和家庭帶來負擔[8]。臍帶是連接胎盤和胎兒的通道,在胎兒娩出后仍可向新生兒進行輸血,增加組織灌注,保護造血干細胞的丟失,減少并發癥發生率[9]。新生兒出生后30 s內進行臍帶結扎仍然是目前產科普遍采用的方法,這會使胎盤中殘留約三分之一的血液,但是越來越多的學者提出質疑,認為立即結扎臍帶會導致過多的血液滯留在胎盤當中,而延遲臍帶結扎能為新生兒提供生理性胎盤輸血,尤其是對早產兒有積極的影響,可是目前對于延遲結扎臍帶的具體時間仍存在很大爭議。20世紀中期,國外學者提出胎兒娩出后臍帶擠壓能促進胎盤輸血,增加新生兒血容量,此種方法簡便、安全、省時,現在又重新得到關注[10]。本研究對孕周<34周的早產兒采取不同的臍帶結扎方式,擠壓臍帶方法與延遲臍帶結扎均具有很好的效果。
胎兒生后體內血容量與斷臍時間、出生后胎兒與胎盤的位置有關,為減少胎盤位置關系對研究的影響,本研究均采取胎兒娩出后與胎盤同一水平位進行臍帶結扎。結果顯示,延遲臍帶結扎組和擠壓臍帶組48 h、7 d時Hb、Hct水平均明顯高于常規組,差異有統計學意義(P<0.05);延遲臍帶結扎組和擠壓臍帶組Hb、Hct差異無統計學意義(P>0.05)。說明快速擠壓臍帶雖然歷時短,但同樣能增加新生兒血容量,達到延遲臍帶結扎的效果。Hosono等[11]研究發現,數秒鐘內完成擠壓臍帶可使醫護人員有更多時間完成新生兒其他操作,病死率與對照組差異無統計學意義。文獻報道,接受延遲臍帶結扎操作的新生兒HCT在生后2個月之內處于較高水平,到出生6個月時,與接受早結扎的新生兒差異無統計學意義[12],還需要進行更多的研究證實。
理論上,一方面延遲結扎臍帶新生兒能夠獲得更多的血容量,得到更多的紅細胞及造血干細胞,另一方面,需考慮延遲結扎臍帶能使新生兒從母體獲得更多的血液及紅細胞,是否會使紅細胞破壞增加,膽紅素生成增多,加重黃疸。對于擠壓臍帶對早產兒黃疸的安全性,本研究結果顯示,3組光療率差異無統計學意義,表明擠壓臍帶的安全性和延遲臍帶結扎一樣,沒有加重早產兒黃疸。這與國內報道一致[13]。
對于早產兒常見的貧血及輸血的問題,延遲臍帶結扎不僅可增加早產兒血容量,預防早產兒貧血,減少住院期間輸血率,而且可增加出生后6個月齡儲存鐵[14]。本研究結果顯示,延遲臍帶結扎組和擠壓臍帶組1周貧血、輸血發生率均低于常規組,差異有統計學意義,延遲臍帶結扎組和擠壓臍帶組1周貧血、輸血發生率差異無統計學意義。通過快速擠壓臍帶的方法有利于增加血紅蛋白,避免貧血的發生。隨時間發展多余的血漿隨代謝排出,最終增加Hb、Hct[15]。
由于早產兒的特殊性,對其出生時窒息復蘇問題更予關注,動物研究表明,與立即結扎臍帶相比,延遲臍帶結扎能減少窒息恢復后高血壓的發生,從而降低腦損傷的發生[16]。對出生后需要窒息復蘇的新生兒,嚴格按照窒息復蘇流程,并加強護理的干預措施[17]。本研究結果顯示,3組窒息發生率差異無統計學意義,說明無論是延遲結扎臍帶還是擠壓臍帶都沒有增加早產兒窒息發生率。相關報道顯示,延遲臍帶結扎可使新生兒窒息發生率明顯降低[12],本研究結果與之不符,分析可能原因可能為本研究對象相對少,需進一步擴大樣本量進行進一步研究,理論上擠壓臍帶過程時間短,在有效時間內提高血容量,更好地提高其心肺適應能力,使醫護人員有充足的時間進行其他操作,如清理口鼻分泌物、給予新生兒觸覺刺激以誘發呼吸等。
綜上所述,對孕周<34周的早產兒應用擠壓臍帶的方法同樣可改善血流灌注,降低貧血和輸血風險,且未增加窒息、光療風險。提醒臨床醫生,對比延遲臍帶結扎的方法,擠壓臍帶所需時間短,臨床醫生有更多的時間應對其他操作,對于胎齡更小的早產兒來說更有意義。

