ERAS理念下無阿片類藥物全身麻醉在老年患者腹腔鏡腎囊腫去頂術中的應用觀察
劉新澤,鄭觀榮,楚云超,王大龍,劉克,葛維鵬,張帥帥,陳先恒
1濰坊醫學院麻醉學院,山東濰坊261053;2勝利油田中心醫院
加速康復外科(ERAS)提供了一種多模式、多學科的方法來控制圍手術期的病理生理學變化[1]。ERAS的一個關鍵原則是在圍手術期各階段實施多模式鎮痛技術以減少圍手術期阿片類藥物的使用,提供最佳鎮痛效果[2]。在日間腹腔鏡手術中,阿片類藥物是全身麻醉主要的鎮痛藥物,但存在很多不良反應[3]。阿片類藥物的作用是多維度的,一種藥物或技術很難完全代替其全部作用。而無阿片類藥物全身麻醉(OFA)[4,5]作為一種結合多種藥物和(或)技術的多模式麻醉方式,可以實現在不需要阿片類藥物的情況下獲得高質量的全身麻醉。研究表明,OFA可以減少術后阿片藥物的使用,減少術后惡心嘔吐和阿片類藥物其他并發癥。所以,如何使用其他藥物和措施替代阿片類藥物控制疼痛、減少術后并發癥是技術關鍵。2018年7月~2019年7月,本研究觀察了ERAS理念下OFA在老年患者腹腔鏡腎囊腫去頂術中的應用效果。現報告如下。
1 資料與方法
1.1 臨床資料 經我院醫學倫理委員會批準,選取擇期在全身麻醉下行腹腔鏡腎囊腫去頂術治療的老年患者60例,患者及家屬簽署知情同意書。納入標準:年齡60~80歲,性別不限,BMI 18~30 kg/m2,ASA分級Ⅰ~Ⅲ級。排除標準:急診手術者,高血壓、糖尿病病史等可能累及腎臟者,術前腎功能不全者,有心臟手術史、腹部手術史者,凝血功能顯著異常者,妊娠或哺乳期婦女,既往有麻醉藥物過敏史者,神經精神疾病或既往行顱腦手術者,慢性疼痛病史者,不配合或無法理解NRS評分者,長期服用鎮靜鎮痛藥物者。采用隨機數字表法將60例患者分為無阿片類藥物麻醉組(觀察組)和傳統阿片類藥物麻醉組(對照組)各30例。觀察組男16例、女14例,年齡(69.00±5.06)歲,身高(165.00±6.63)cm,體質量(67.60±8.56)kg,BMI (24.81±2.58)kg/m2,ASA Ⅱ級21例、Ⅲ級9例。對照組男14例、女16例,年齡(70.60±5.36)歲,身高(168.13±7.25)cm,體質量(69.27±8.49)kg,BMI (24.48±2.20)kg/m2,ASA Ⅱ級20例、Ⅲ級10例。兩組年齡、身高、體質量、BMI、ASA分級資料均具有可比性。
1.2 麻醉方法
1.2.1 術前準備 觀察組術前禁食4 h,術前2 h可進300~400 mL清亮液體,對照組常規禁食8 h,禁水4 h,兩組均不灌腸,無術前用藥。入室后常規監測ECG、SpO2、NIBP、HR、BIS、PETCO2,開放靜脈通路,輸注復方氯化鈉注射液維持容量,根據患者基本情況、術中循環狀態及手術時間調整輸液量。
1.2.2 麻醉方式 觀察組:麻醉誘導前先給予鹽酸右美托咪定0.5 μg/kg負荷劑量,于15 min內泵入,靜脈滴入氟比洛芬酯100 mg;麻醉誘導給予8%七氟醚吸入,利多卡因1.5 mg/kg(最大劑量不超過100 mg)、順阿曲庫銨0.15 mg/kg靜注;丁卡因喉部表面麻醉后行氣管插管機械通氣,超聲引導下行患側腹橫肌平面(TAP)阻滯;麻醉維持給予右美托咪定0.2 μg/(kg·min)持續泵注,順式阿曲庫銨間斷推注,根據BIS值調整七氟醚吸入濃度;手術縫皮時在切口局部注射1%羅哌卡因10 mL。對照組麻醉誘導給予咪達唑侖0.05~0.07 mg/kg,丙泊酚1.5~2 mg/kg,順式阿曲庫銨0.15 mg/kg,舒芬太尼0.3 μg/kg靜注;丁卡因喉部表面麻醉后氣管插管機械通氣;麻醉維持給予瑞芬太尼0.1~0.5 μg/(kg·min)、丙泊酚3~5 mg/(kg·h)持續泵注,順式阿曲庫銨間斷推注,同時調整七氟醚吸入濃度;根據血流動力學調整吸入麻醉藥和靜脈麻醉藥的用量,使血壓波動維持在基礎值的30%以內,平均動脈壓(MAP)>60 mmHg,若MAP較基礎值下降或升高>30%,給予血管活性藥物進行調整;手術結束前5 min停止吸入七氟醚。兩組均在術畢前15 min連接同樣配置的自控靜脈鎮痛泵。
1.2.3 術中管理 兩組插管成功后連接Drager Primus麻醉機控制機械通氣。通氣參數:潮氣量6~8 mL/kg,吸入氧流量1.5~2 L/min,吸入氧濃度60%~80%,吸呼比1∶1.2~1∶1.5,呼吸頻率8~10次/min。術中適當調整潮氣量和呼吸頻率。
1.2.4 術后處理 患者術后均入麻醉后復蘇室復蘇,清醒后拔除氣管導管。
1.3 觀察指標 記錄兩組入手術室時(T0)、氣管插管時(T1)、手術開始時(T2)、手術20 min時(T3)、手術結束時(T4)的MAP和HR,術后4、8、12、24 h的疼痛數字評分(NRS),術前、術畢、術后1 d的IL-6、C反應蛋白(CRP)、皮質醇(COR)、血糖(BG)水平,術后首次下床時間,以及術后頭暈、惡心、嘔吐、低氧血癥、尿潴留等不良反應發生情況。
2 結果
2.1 兩組不同時點MAP、HR比較 觀察組T1時MAP、HR低于對照組(P均<0.01)。見表1、2。

表1 兩組不同時點MAP比較[mmHg,M(P25,P75)]
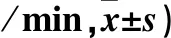
表2 兩組不同時點HR比較(次
2.2 兩組術后不同時點NRS比較 觀察組術后8 h時NRS高于對照組(P<0.01)。見表3。
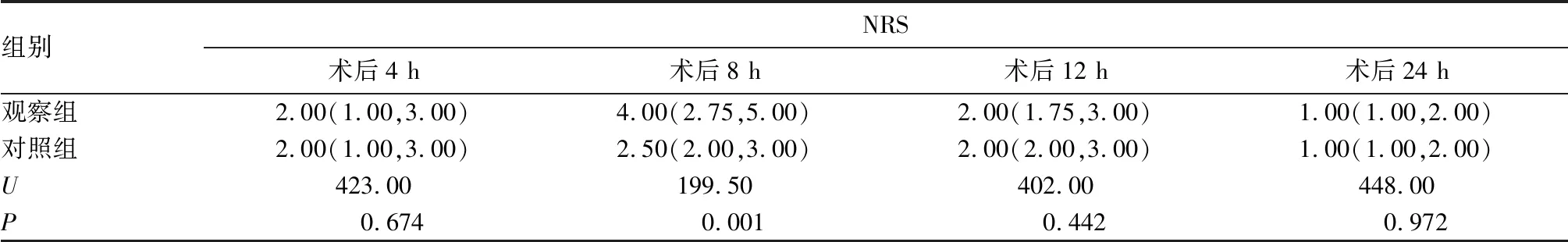
表3 兩組術后不同時點NRS比較[分,M(P25,P75)]
2.3 兩組手術前后血清IL-6、CRP、COR、BG水平 兩組手術前后血清IL-6、CRP、COR、BG水平差異均無統計學意義。見表4。
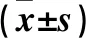
表4 兩組手術前后血清IL-6、CRP、COR、BG水平比較
2.4 術后首次下床時間 觀察組、對照組術后首次下床時間分別為(4.3±1.2)、(6.5±0.8)h,觀察組早于對照組(P<0.01)。
2.5 兩組術后不良反應發生情況比較 對照組發生術后惡心11例、嘔吐8例、頭暈7例、低氧血癥1例,觀察組分別為3、1、1、0例,觀察組術后惡心、嘔吐、頭暈發生率均低于對照組(P均<0.05)。
3 討論
阿片類藥物所帶來的不良反應影響ERAS理念的實現,不利于老年患者早日恢復。本研究觀察組采用OFA,安全有效地完成了腹腔鏡下腎囊腫去頂術的麻醉和鎮痛,有效地減少了以阿片類藥物鎮痛為主的全身麻醉方法所產生的惡心、嘔吐、低氧血癥、頭暈等并發癥的出現。OFA通過吸入麻醉藥、靜脈麻醉藥、非甾體抗炎藥及筋膜平面阻滯技術來實現術中患者的鎮靜、鎮痛,無體動反應,并能維持交感神經穩定和術后鎮痛。
現有研究表明,OFA下可以誘導氣管插管[6];且有學者證實,靜脈注射利多卡因抑制氣道反應的有效時間為5~8 min[7]。Lee等[8]的研究也表明,利多卡因可有效地控制氣管插管所引起的高血壓和心動過速等。右美托咪定具有中樞抗交感作用,能抑制應激,維持血流動力學穩定,麻醉誘導前持續泵注有利于建立有創監測時的鎮靜,可以使麻醉誘導平穩,減少插管反應,并減少其他麻醉藥物的使用[9]。毛一群[10]在誘導前15 min靜脈泵注1 μg/kg的右美托咪定,發現插管時患者血壓升高,但較對照組波動較小,更易安全度過麻醉“起飛”階段。Panchgar等[9]也發現,右美托咪定組在插管、氣腹建立及拔管后血流動力學變化幅度小于對照組,提示右美托咪定的交感抑制作用配合丙泊酚可以到達較高鎮靜深度,有效抑制麻醉手術操作帶來的應激反應。研究表明,七氟醚和丙泊酚在麻醉誘導時能提供相似的插管條件[11]。有研究顯示,采用七氟醚吸入誘導對血壓和心率的影響較小,血流動力學亦較為穩定,誘導更平穩[12]。但有學者認為,吸入低濃度七氟醚濃度過高,雖可加快麻醉誘導,但循環與呼吸抑制效應相應增強[13]。本研究在麻醉誘導插管時(T1),觀察組的MAP和HR低于對照組,而在其他時點兩組差異無統計學意義,提示右美托咪定、利多卡因、七氟醚的聯合使用,可以有效抑制交感神經系統,避免循環波動,維持血流動力學的穩定,與文獻報道一致[13]。
腹腔鏡下腎囊腫去頂術創傷小、時間短、恢復快,其傷害性刺激主要來源于單側腹壁損傷、腹腔鏡套管刺激以及牽拉刺激[14]。本研究觀察組的OFA方案為使用非甾體類抗炎藥氟比洛芬酯,超聲引導下腹橫筋膜阻滯,羅哌卡因切口噴灑,加上右美托咪定和七氟醚的輔助鎮痛。術前給予氟比洛芬酯進行超前鎮痛,減少局部致炎、致痛物質的產生,切斷疼痛等傷害性刺激信號的上行傳導[15],防止或抑制中樞敏化,達到抑制或消除手術創傷后疼痛和減少鎮痛藥用量的目的。誘導前在超聲引導下進行TAP阻滯,在腹內斜肌與腹橫肌之間的神經筋膜層注入局部麻醉藥物,能夠提供T7~L1的感覺阻滯平面,滿足腹腔鏡下腎囊腫去頂術的麻醉平面[16]。Ceyhan等[17]也發現,通過腹腔內和直接對切口進行局部浸潤麻醉,可以減輕術后疼痛。本研究中,觀察組術后8 h時NRS高于對照組,說明術后8 h時TAP阻滯的作用消失,切口處羅哌卡因無效后開始出現輕度疼痛,與一項局部浸潤麻醉相關Meta分析的結果一致[18]。
任何手術均屬于創傷性操作,除表現為疼痛的感覺外,還表現為交感-腎上腺髓質系統興奮和下丘腦垂體-腎上腺皮質系統興奮。因此,檢測體內的COR、BG水平可以及時反映圍手術期的應激程度。CRP、IL-6等參與機體細胞免疫、體液免疫及炎癥反應,手術作為應激原可引起炎癥反應,檢測CRP、IL-6有助于評估應激反應的程度。本研究結果顯示,兩組術后1 d的IL-6、CRP、COR、BG水平遠遠高于術前,但兩組差異無統計學意義,提示兩組應激程度無明顯差異,應激反應較輕。
ERAS的麻醉管理強調麻醉醫生在圍手術期提供最佳手術條件、最小化疼痛和保障圍麻醉期患者生命安全,確保患者合并疾病得到最佳處理,調節應激反應,降低手術傷害性刺激反應,最小化不良反應,減少并發癥,提高康復質量[19]。本研究觀察組采用的ERAS理念下OFA,觀察組術后惡心、嘔吐、頭暈發生率低于對照組,下床時間早于對照組,表明OFA更有利于患者術后康復。
綜上所述,在腹腔鏡腎囊腫去頂術中,ERAS理念下OFA可從多維度替代傳統阿片類鎮痛為主的麻醉方式,在最小化患者疼痛和應激的同時,減少了不良反應,促使患者早期活動和下床,有利于加速術后康復。但本研究入選病例較少,對應激反應指標觀察時間較短,以上結論仍需進一步證實。

