女性惡性腹膜間皮瘤52例預后因素分析
馬建婷 傅云雀 楊春林 蘇雪鋒

[摘要] 目的 探討女性惡性腹膜間皮瘤(Malignant peritonealmesothelioma,MPM)的預后影響因素。 方法 收集2012年1月~2017年12月在本地區診治的52例女性MPM患者的臨床資料,進行回顧分析,采用Kaplan-Meier生存曲線、Log-rank法和Cox回歸模型進行單因素和多因素生存分析。 結果 單因素分析顯示:上皮型、肉瘤型中位生存期(median survival time,MST)分別為12個月、5個月,12個月的累積生存率分別為45.7%、0%,差異有統計學意義(P=0.005);增殖細胞相關核抗原Ki67≤10% 患者MST長于Ki67>10%患者(15個月vs. 11個月),12個月的累積生存率分別為60.0%、28.1%,差異有統計學意義(P=0.036);腎母細胞瘤蛋白-1(Wilms tumor1,WT-1)陽性、陰性者MST分別為12個月、6個月,12個月的累積生存率分別為42.9%、0%;差異無統計學意義(P=0.089);腹膜活檢(或附件切除)+紫杉醇+鉑類灌注、腹膜活檢(或附件切除)+培美曲塞+鉑類灌注、減瘤+紫杉醇+鉑類灌注、減瘤+培美曲塞+鉑類灌注不同療法MST分別為6個月、11個月、12個月、24個月,12個月累積生存率分別為0%、35.7%、45.5%、73.3%,以減瘤+培美曲塞+鉑類生存時間最長,差異有統計學意義(P=0.000)。多因素分析中年齡、Ki67與生存時間無關(P>0.05),病理類型、TNM分期、治療方案是MPM的預后獨立影響因素(P<0.05)。結論 MPM患者的預后與其病理亞型、臨床期別、減瘤手術、后續化療使用培美曲塞相關,徹底的減瘤手術及術后培美曲塞的治療對延長生存期有重要意義。
[關鍵詞] 女性惡性腹膜間皮瘤;預后;病理亞型;減瘤手術;培美曲塞
[中圖分類號] R735.5 ? ? ? ? ?[文獻標識碼] B ? ? ? ? ?[文章編號] 1673-9701(2020)23-0075-05
An analysis of the prognostic factors in 52 cases of female malignant peritoneal mesothelioma
MA Jianting ? FU Yunque ? YANG Chunlin ? SU Xuefeng
Department of Obstetrics and Gynecology, the People's Hospital of Yuyao City in Zhejiang Province, Yuyao ? 315400, China
[Abstract] Objective To explore the prognostic factors of female malignant peritoneal mesothelioma (MPM). Methods The clinical data of 52 cases of female MPM diagnosed and treated in this area from January 2012 to December 2017 were collected and retrospectively analyzed. Kaplan-Meier survival curve, log-rank method and Cox regression model were used to carry out single-factor and multi-factor survival analysis. Results Single-factor analysis showed that the median survival time(MST) of epithelial type and sarcoma type was 12 months and 5 months respectively, and the cumulative survival rates of 12 months were 45.7% and 0% respectively, with statistically significant differences(P=0.005). The MST of the patients with proliferating cell-associated nuclear antigen Ki67≤10% was longer than that of the patients with Ki67>10%(15 months vs. 11 months), and the cumulative survival rates of 12 months were 60.0% and 28.1% respectively, with statistically significant differences (P=0.036). The MST of those with positive expression of Wilms tumor protein (WT-1) was 12 months, while that of those with negative expression was 6 months, and the cumulative survival rates of 12 months were 42.9% and 0% respectively, with no statistically significant difference(P=0.089). The MST of the therapies of peritoneal biopsy or adnexal resection+paclitaxel+platinum perfusion, peritoneal biopsy (or adnexal resection)+pemetrexed+platinum perfusion, cytoreduction+paclitaxel+platinum perfusion, cytoreduction+pemetrexed+platinum perfusion was 6 months, 11 months, 12 months and 24 months respectively, and the cumulative survival rates of 12 months were 0%, 35.7%, 45.5% and 73.3% respectively, withthe survival time of cytoreduction+pemetrexed+platinum perfusion being the longest, and the differences were statistically significant(P=0.000). In the multi-factor analysis, age and Ki67 were not related to survival time(P>0.05), and pathological type, TNM stage and treatment plan were independent prognostic factors of MPM(P<0.05). Conclusion The prognosis of the patients with MPM is related to their pathological subtypes, clinical stages, cytoreductive surgery, and the use of pemetrexed for subsequent chemotherapy. Thorough cytoreductive surgery and postoperative pemetrexed therapy are of great significance for prolonging the survival time.
[Key words] Female malignant peritoneal mesothelioma; Prognostic; Pathological subtype; Cytoreductive surgery; Pemetrexed
惡性腹膜間皮瘤是原發于漿膜腔上皮或間皮組織的高度惡性腫瘤,世界衛生組織將疾病分型為上皮型、肉瘤型、混合型[1,2]。流行病學調查顯示人群年發病率為(1~2)/100萬[3],余姚地區的女性發病率約為5.7/100萬[4]。MPM臨床無特異性癥狀、體征,發病時已是晚期,預后極差,其生存期多小于一年,且目前尚無統一的診療指南。延長患者生存期、尋找預后影響因素是困擾學者的難題,本研究收集2012年1月~2017年12月在我院診治的52例女性MPM患者的臨床資料,回顧分析組織病理、治療方式,旨在探討預后影響因素,現報道如下。
1 資料與方法
1.1 一般資料
收集2012年1月~2017年12月在我院診治的52例女性惡性腹膜間皮瘤患者的臨床資料,均有病理診斷確診,診斷符合2012年美國《間皮瘤病理學診斷指南》[5],其中上皮型46例,肉瘤型6例;最小年齡42歲,最大年齡81歲,平均(60.63±10.32)歲;44例既往有不同年限(1~12年)的石棉接觸史,8例無石棉接觸史。
1.2 方法
1.2.1 PCI評分 ?52例MPM患者均經腹腔鏡檢查或剖腹探查取病變組織確診病理亞型,并根據1996年Jacquet等[6]提出腹膜癌癥指數(Peritonal cancer index,PCI)評分,對術中腫瘤負荷進行評估,將腹部劃分為13個區域,每個區域評分如下:0分,無肉眼可見腫瘤;1分,腫瘤直徑≤0.5 cm;2分,腫瘤直徑在0.5~5.0 cm;3分,腫瘤直徑>5.0 cm或腫瘤融合。上述評分總和即為PCI,最高可達39分。根據PCI評分,基于多中心MPM臨床結果分析構建的TNM分期系統[7]進行分期。
1.2.2 術后標本 ?經10%中性福爾馬林固定,石蠟包埋,切片。免疫組織采用SP法檢測(來自福州邁新生物技術開發公司),由兩位高年資醫師進行雙盲閱片,進行免疫染色檢查WT-1細胞核染色定性,每張切片隨機取3個高倍視野,以陽性細胞比例的平均值定義為該腫瘤的陽性細胞百分比。陽性染色細胞百分比<5%則為陰性,5%~25%則為“+”,26%~50%則為++,>50%則為“+++”;將Ki67≤10%為低指數,>10%為高指數。
1.2.3 治療方案 ?整理52例MPM患者治療方案如下:腹膜活檢(或附件切除)聯合紫杉醇+鉑類灌注12例,腹膜活檢(或附件切除)聯合培美曲塞+鉑類14例,減瘤術聯合紫杉醇+鉑類灌注11例,減瘤術聯合培美曲塞+鉑類15例。減瘤手術范圍為全子宮+雙附件+大網膜+小網膜+前后盆腔腹膜切除+小腸系膜腫瘤切除,殘余肉眼腫瘤為<0.5~1 cm,采用Sugarbaker細胞減滅程度(Completeness of cytoreduction,CCR)評分[7]法評估術中CCR。以上化療周期均為21 d,療程3~9個,不足6個療程的不納入本研究。化療藥物劑量:紫杉醇175 mg/m2;鉑類:順鉑80 mg/m2,或卡鉑曲線下面積=5;培美曲塞:500/m2。四組治療方案TNM分期無顯著性差異(χ2=1.926,P=0.588)。
1.2.4 術后隨訪時間 ?自確診開始至2019年12月31日。
1.3 統計學方法
采用SPSS13.0統計學軟件進行數據分析,非正態分布計量資料采用中位數(M)表示,生存分析采用Kaplan-Meier法,并應用Log-rank檢驗對MPM患者預后進行單因素分析,利用Cox預后風險回歸模型進行多因素生存分析。P<0.05為差異有統計學意義。
2 結果
2.1 女性惡性間皮瘤患者總生存分析
隨訪至2019年12月31日,52例患者中位生存期(Median survival time,MST)為12.0個月(95%CI:9.7~14.3),50例患者(96.2%)死亡,2例患者(3.8%)帶瘤生存,無失訪病例。
2.2 MPM患者預后因素的單因素分析
MPM患者病理類型、Ki67、WT-1以及治療方案與預后的單因素分析結果,見表1。
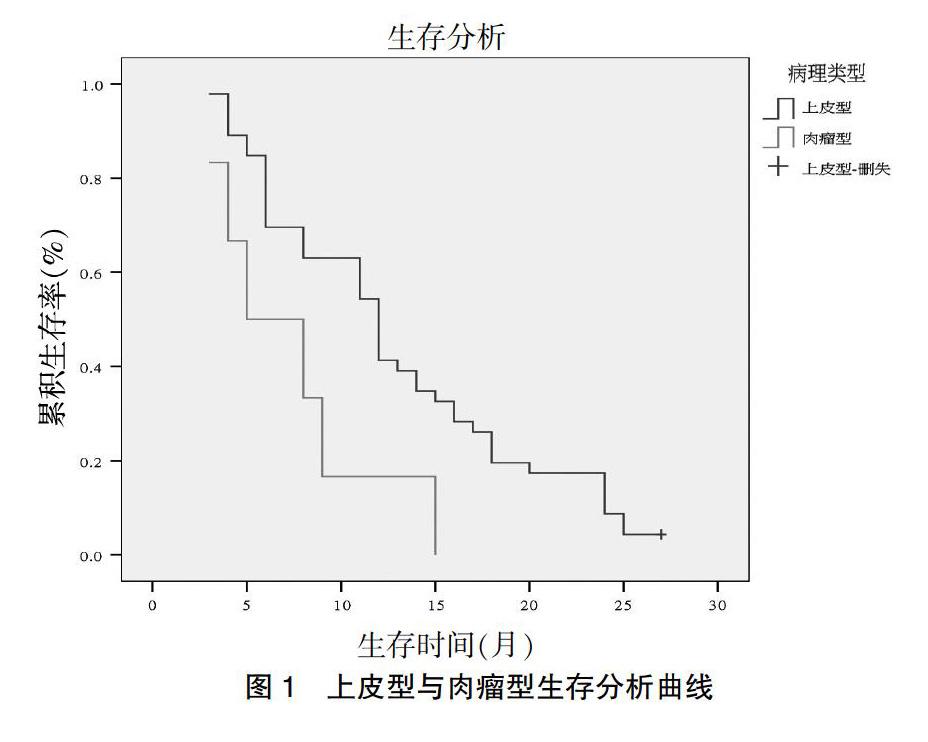
2.2.1 病理類型與患者生存的關系 ?經病理確診,根據WHO分型標準,上皮型MPM 46例,肉瘤型6例,上皮型MST為12個月,12個月的累積生存率45.7%;肉瘤型MST為5個月,12個月的累積生存率0%,差異有統計學意義(P=0.005),見圖1。
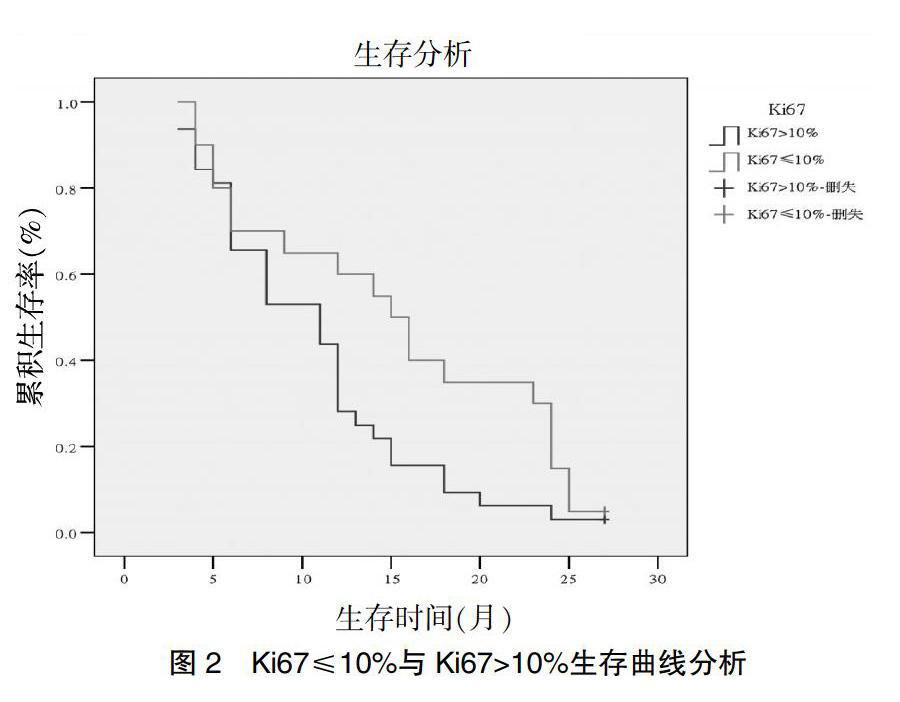
2.2.2 Ki67的表達水平與患者生存的關系 ?標本病理確診,組織免疫組化染色檢查,雙盲閱片,Ki67表達以10%為界,Ki67≤10%、Ki67>10%患者MST分別為15個月、11個月,12個月的累積生存率分別為60.0%、28.1%;Ki67≤10%患者MST更長,12個月累積生存率更高,差異有統計學意義(χ2=4.374,P=0.036),見圖2。
2.2.3 WT-1與患者的生存關系 ?WT-1陽性者、陰性者MST分別為12個月、6個月,12個月的累積生存率分別為42.9%、0%;WT-1陽性者MST更長,12個月累積生存率更高,但差異無統計學意義(χ2=2.885,P=0.089),見圖3。
2.2.4 不同治療方案與患者的生存關系 ?腹膜活檢(或附件切除)+紫杉醇+鉑類灌注、腹膜活檢(或附件切除)+培美曲塞+鉑類灌注、減瘤+紫杉醇+鉑類灌注、減瘤+培美曲塞+鉑類灌注療法MST分別為6個月、11個月、12個月、24個月,12個月累積生存率分別為0%、35.7%、45.5%、73.3%,四組間差異有統計學意義(χ2=30.000,P=0.000),見圖4。以減瘤+培美曲塞+鉑類生存時間最長。腹膜活檢(或附件切除)+培美曲塞+鉑類與減瘤+紫杉醇+鉑類灌注方案比較,減瘤+紫杉醇+鉑類灌注MST及12個月累積生存率更長,但差異無統計學意義(χ2=0.09,P=0.765)。
2.3 MPM患者預后的多因素分析
以年齡、TNM分期、Ki67、病理類型、治療方案為自變量,生存時間為因變量,采用Cox風險比例函數模型進行多因素分析MPM預后的影響因素。由表2得出,年齡、Ki67與生存時間無關(P>0.05),病理類型、TNM分期、治療方案是MPM預后的關鍵影響因素。病理類型:以上皮型為參照標準,肉瘤型死亡風險是上皮型7.123倍(P=0.000);TNM分期:根據PCI評分,52例患者中,T3期36例,T4期16例,以T3期為參照標準,T4期死亡風險是T3期1.965倍(P=0.048);治療方案:以減瘤+培美曲塞+鉑類為參照標準,腹膜活檢(或附件切除)+紫杉醇+鉑類、腹膜活檢(或附件切除)+培美曲塞+鉑類、減瘤+紫杉醇+鉑類的死亡風險分別是減瘤+培美曲塞+鉑類患者的17.468倍(P=0.000)、4.968倍(P=0.000)、4.113倍(P=0.005),以減瘤+培美曲塞+鉑類方案最佳,可明顯延長患者生存期。
3 討論
MPM是起源于間皮的高致死性罕見腫瘤,發病機制還不十分清楚,很可能與接觸石棉相關[8],或特殊的生活環境(被石棉污染的)和遺傳易感因素、毛沸石、SV-40病毒接觸相關[9,10],總體發病率男性高于女性,男性接觸石棉發病率為29%~58%,女性為2%~23%[11]。文獻報道人群年發病率為(1~2)/100萬[3],而在本地區的女性發病率約為5.7/100萬[4],因在二十世紀70~80年代本地區生產石棉的手工作坊較多,女性為主要從業者,故本地區女性發病率高于男性。52例中有84.6%的患者有1~12年的石棉接觸史,平均年齡(60.63±10.32)歲,Cox回歸分析提示年齡不影響預后。
MPM缺乏特異性癥狀及體征,早期診斷困難,發病隱匿,預后極差,極大部分患者發病時已失去手術時機,大樣本臨床分析也較少,不同的治療中心治療方法不盡相同,報道的中位生存期也不同;本研究中位總生存期12個月,與文獻報道一致[12]。根據免疫組化確診,上皮型46型,肉瘤型6例,以上皮型多見,肉瘤型中位生存期5個月,因樣本量少,在統計學上雖然偏倚很大,但在一定程度上也說明上皮型的預后好于肉瘤型,多因素分析提示肉瘤型死亡風險是上皮型7.123倍(P=0.000)。
Cox回歸模型分析顯示,TNM分期、治療方案是預后的獨立影響因素。采用PCI評分系統對腹腔內腫瘤組織的大小、累及的范圍進行評分,能較好地反映腫瘤的發展程度,梁育飛等[13]研究認為Ⅰ~Ⅱ期患者預后明顯好于Ⅲ~Ⅳ期;本研究52例患者PCI評分21~39分,均為T3~T4期,T4期死亡風險是T3期1.965倍(P=0.048),對晚期MPM目前無統一治療指南,治療方式有腫瘤細胞減滅術、姑息減瘤、腹腔熱灌注、全身化療等,回顧分析4種不同治療方式,腹膜活檢(或附件切除)+紫杉醇+鉑類灌注、腹膜活檢(或附件切除)+培美曲塞+鉑類灌注、減瘤+紫杉醇+鉑類灌注、減瘤+培美曲塞+鉑類灌注療法MST分別為6個月、11個月、12個月、24個月,12個月累積生存率分別為0%、35.7%、45.5%、73.3%,以減瘤+培美曲塞+鉑類生存時間最長,療效最佳,與其他3種治療方式比較差異均有統計學意義(χ2=30.000,P=0.000),提示徹底的腫瘤細胞減滅是治療惡性腹膜間皮瘤的基礎,與總生存期(Overall survival,OS)密切相關;但減瘤術后因化療方案不同而OS不同,Cox分析提示減瘤+紫杉醇+鉑類死亡風險是減瘤+培美曲塞+鉑類的4.113倍,不同的化療藥物影響OS,后續化學藥物的選擇是影響生存時間的另一因素,培美曲塞的使用延長了生存時間。本研究結果與一項多中心研究[14]報道腫瘤細胞減滅術聯合培美曲塞熱灌注化療患者中位OS為34~92個月,5年生存率高達59%有一定差距,因T3~T4期患者,手術切除至R0有一定難度,腫瘤細胞減滅術后CCR評分1~2分為因素之一,但徹底的腫瘤細胞減滅術并發癥較高,為27%~56%[15],如腹腔膿腫、吻合口瘺、嚴重的低蛋白血癥、肺部感染等,本研究無一例嚴重并發癥發生;另一方面可能是未使用國際推薦的熱灌注化療。故最佳的治療方法在嚴格掌控手術適應證的同時,減少并發癥的發生,徹底清除病灶輔以后續培美曲塞+鉑類的治療,盡可能延長MST。
Ki67抗原是目前較為肯定的反映細胞增殖活性的指標之一,在細胞周期的所有活動期(G1、G2、S)可檢出,只在靜止期不表達,在多種惡性腫瘤如乳腺癌、胃癌、肺癌等可作為預后預測指標。在MPM中報道不一,Pillai K等[16]收集的42例MPM患者資料,發現Ki67低指數多見于女性,多因素和單因素分析與預后呈正相關;Deraco M等[17]分析81例Ki67增殖指數,多因素預后分析顯示>5%為最強烈的預測因子;梁育飛等[18]對44例MPM分析認為Ki67≥20%是獨立預后因素;李寧寧等[19]分析25例MPM認為Ki67<20%患者組OS較 Ki67≥20% 患者有延長趨勢,但差異無統計學意義;本研究Ki67表達以10%為界,Kaplan-Meier生存曲線顯示,Ki67≤10%患者MST 15個月,12個月的累積生存率60.0%;Ki67>10%MST 11個月,12個月的累積生存率28.1%;Ki67≤10%患者中位生存時間更長,12個月累積生存率更高,差異有統計學意義(χ2=4.374,P=0.036)。在多因素分析中不是生存期延長的獨立影響因素,可能與本研究中病例數有限相關,有待于積累更多的病例進一步分析。
WT-1核蛋白由WT1基因編碼,其作用依賴人體抑癌基因p53。WT-1作為活化蛋白,是MPM的生物標志物。Scattone A等[20]發現,WT-1低表達的惡性腹膜間皮瘤預后較差,可作為預測因子。而李寧寧等[19]分析25例MPM患者,其中有10例患者進行WT-1檢測,陽性率92%,與陰性患者結果比較差異無統計學意義。本研究為回顧性分析,目前尚無敏感性和特異性均較好的單一指標,免疫組織化學染色指標的選擇不完全相同,故52例患者僅18例檢測WT-1,由表1可知14例陽性,陽性率77.8%,單因素分析得出陽性患者生存期長于陰性患者(12個月 vs. 6個月),但差異無統計學意義(χ2=2.885,P=0.089),考慮與樣本量較小有關。

