左半結腸切除Ⅰ期吻合術治療結腸癌合并腸梗阻患者的臨床效果
李凱軍,王智民,高亮
(新鄭市人民醫院 普外科,河南 鄭州 451100)
腸梗阻是結腸癌極為常見的一種并發癥,其發生多與腸腔內腫瘤占位,腸腔外腫瘤占位壓迫腸管,腫瘤引發腸套疊等因素有關,如不及時控制腸梗阻病情發展,極易導致結腸穿孔和壞死,甚至威脅患者生命安全[1]。外科手術是目前臨床治療該病的常用有效手段,而隨著外科學的快速發展,臨床可選術式種類也在不斷增多,既往臨床治療多以腸道造口緩解患者腸梗阻聯合二期手術為主,但由于左半結腸癌具有較大的特殊性和復雜性,患者病情進展較快,分期手術容易導致患者病情快速惡化,故近些年越來越多臨床醫生建議采用左半結腸Ⅰ期吻合術進行治療,但左半結腸Ⅰ期吻合術亦存在術后吻合口瘺風險較高的缺點[2]。此次研究以102例結腸癌合并腸梗阻患者為研究對象,對比分期手術與左半結腸Ⅰ期吻合術臨床療效的差異性,以期為臨床術式選擇提供參考依據。
1 資料與方法
1.1 一般資料選取2016年6月至2019年6月在新鄭市人民醫院就診的102例結腸癌合并腸梗阻患者,使用隨機數表法分為對照組和觀察組,各51例。對照組男28例,女23例;年齡44~71歲,平均(59.08±3.78)歲;腸梗阻發生時間13 h~11 d,平均(4.91±1.23)d;結腸癌Dukes病理分期:B期16例,C期22例,D期13例;急性腸梗阻28例,慢性腸梗阻23例;完全性腸梗阻18例,不完全性腸梗組33例;梗阻位置:結腸脾曲17例,降結腸20例,乙狀結腸14例。觀察組男27例,女24例,年齡45~73歲,平均(59.82±3.91)歲;腸梗阻發生時間16 h~13 d,平均(4.97±1.31)d;結腸癌Dukes病理分期:B期15例,C期24例,D期12例;急性腸梗阻29例,慢性腸梗阻22例;完全性腸梗阻17例,不完全性腸梗組34例;梗阻位置:結腸脾曲16例,降結腸20例,乙狀結腸15例。兩組性別、年齡、梗阻發生時間、結腸癌Dukes病理分期、梗阻類型、梗阻位置比較,差異無統計學意義(均P>0.05),具有可比性。
1.2 納入標準(1)符合結腸癌、腸梗阻臨床診斷標準,且經影像學、病理學檢查確診;(2)無腹部手術史;(3)簽署知情同意書;(4)治療依從性良好。
1.3 排除標準(1)嚴重腹水、感染;(2)凝血功能障礙;(3)免疫功能障礙;(4)其他惡性腫瘤;(5)重要器官功能不全;(6)精神障礙;(7)過敏性體質。
1.4 手術方法對照組接受常規造瘺聯合二期手術治療,先對患者行造口、灌腸,待患者病情穩定后行二期手術,切除病灶、清掃淋巴結、行結腸吻合。觀察組接受左半結腸Ⅰ期吻合術治療,患者取仰臥位,氣管插管全麻后常規消毒、鋪巾,于左下腹做切口,并根據患者腫瘤大小確定切口長度,切開皮膚及皮下組織,進入腹腔,探查患者病情。首選采用電刀游離腸系膜近端、遠端,切除腫瘤分布腸段及其系膜,遠端需超過腫瘤部位5~10 cm,清掃腫瘤區域內淋巴結,然后將近端結腸斷端套扎于腹腔外進行沖洗,并對遠端結腸斷端進行結扎,于近端結腸斷端腸壁結扎線做一2 cm左右切口,將排氣管置入近端腸管內,結扎腸壁與排氣管,將密封塑料袋置入排氣管遠端,并將近端腸管內容物擠壓至結腸內,排出體外,然后拔除排氣管,通過導尿管向結腸內逆向注入約10 000 mL 40 ℃的生理鹽水進行沖洗,待流出的沖洗液為清亮狀態后,再次注入600 mL 5 g·L-1的甲硝唑(四川科倫藥業股份有限公司,國藥準字H20046678)進行灌洗,然后移除導尿管,荷包縫合闌尾底部。使用40 ℃左右的生理鹽水灌洗遠端腸管,待流出的沖洗液為清亮狀態后使用5 g·L-1的甲硝唑溶液(100 mL)和1 g·L-1的新潔爾滅(上海醫藥集團青島國風藥業股份有限公司,國藥準字H37020667)100 mL進行灌洗,然后吻合結腸,并在吻合處置入負壓引流管,留置肛管,術后常規縫合。
1.5 觀察指標(1)兩組手術及術后恢復指標:手術時間、出血量、淋巴結清掃數量和術后肛門排氣恢復時間、下床活動時間、住院時間,其中對照組手術時間、出血量均為兩次手術時間和術中出血量之和,術后肛門排氣恢復時間、下床活動時間、住院時間為二期手術的術后肛門排氣恢復時間、下床活動時間、住院時間。(2)術前和術后1周時的炎癥因子:C反應蛋白(C-reactive protein,CRP)和腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α),分期手術于二次手術后進行評估。(3)術后并發癥發生率。
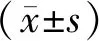
2 結果
2.1 手術及術后恢復指標兩組手術時間、淋巴結清掃數量比較,差異無統計學意義(均P>0.05);觀察組術中出血量、術后肛門排氣恢復時間、下床活動時間和住院時間水平均低于對照組,差異有統計學意義(均P<0.05)。見表1。
2.2 炎癥因子水平術后7 d時觀察組CRP和TNF-α水平低于對照組,差異有統計學意義(均P<0.05)。見表2。
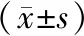
表1 兩組圍手術期指標水平比較
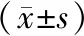
表2 兩組手術前后炎癥因子水平比較
2.3 并發癥發生率對照組術后出現切口感染、腹腔感染、吻合口瘺的患者分別為3例、2例、2例,并發癥發生率為13.73%(7/51);觀察組切口感染、腹腔感染、吻合口瘺發生率分別為2例、1例、3例,并發癥發生率為11.76%(6/51);兩組術后并發癥發生率比較,差異無統計學意義(χ2=0.088,P=0.767)。
3 討論
隨著結腸癌患者病情不斷發展,其正常腸道功能受到極大影響,進而引發腸梗阻等并發癥。腸梗阻是導致結腸癌患者死亡的重要原因之一,及時、有效解除梗阻對延緩患者壽命,保證其生活質量是十分必要的[3]。既往研究顯示左半結腸癌患者病情較為復雜,梗阻引發的大量腸液和糞便在腸道內潴留可導致腫脹,局部腸壁薄、血供差、細菌數量高等特點亦會進一步提高腸道準備難度,故患者術后極易出現各種并發癥,因此對于其術式應十分慎重[4]。
既往臨床治療結腸癌并腸梗阻主要以分期手術為主,而隨著近些年外科技術以及結腸灌洗技術的不斷提高和改進,越來越多臨床醫生推薦使用左半結腸切除Ⅰ期吻合術治療結腸癌合并腸梗阻,該術式的臨床療效和安全性也得到越來越多臨床醫生認可。本研究結果顯示,兩組手術時間、淋巴結清掃數量比較,差異無統計學意義,而觀察組術中出血量、術后肛門排氣恢復時間、下床活動時間和住院時間水平均低于對照組,且術后7 d時的CRP、TNF-α水平均較低。這與熊建國[5]研究結果一致,表明兩種手術方式均可達到臨床治療效果,但一次性手術能大大降低手術創傷,且能盡早控制腫瘤發展,更有利于患者術后快速恢復[6]。
綜上所述,左半結腸切除Ⅰ期吻合術治療結腸癌合并腸梗阻臨床效果較好,對患者創傷較小,患者術后恢復較快,該術式可作為臨床首選。

