傾向性評分匹配評估飲酒對育齡女性生殖系統疾病的影響及健康教育探析*
庾靜云,曾思良,劉建新,姜碧
(廣東省東莞市婦幼保健院,東莞 523112)
飲酒是多種疾病的危險因素[1,2]。中國成年人的總體飲酒率為30.5%,其中女性飲酒率為12.2%,女性酗酒率為1.1%[3]。 過量飲酒(或酗酒)嚴重危害公眾健康[4]。 目前,國內外關于飲酒和女性生殖健康的研究, 多集中在討論飲酒和不良妊娠結局的關系[5-7],而關于飲酒和女性生殖系統疾病的研究很少。為此,本研究采用傾向性評分匹配分析(propensity score matching, PSM)方法控制混雜因素,建立1:1 配對研究, 探討飲酒對女性生殖系統疾病影響, 為進一步開展健康教育和促進生殖健康提供可靠依據。
1 對象與方法
1.1 調查對象 納入標準:2014 年 1 月 1 日-2019年6 月1 日在東莞市婦幼保健院進行產前檢查的育齡女性,獲得患者知情同意;排除標準:資料嚴重缺失者,不愿意參加調查者,精神異常者,患有嚴重臟器功能障礙、免疫系統疾病或惡性腫瘤者。
1.2 研究指標 本研究包括基本資料[年齡、體質指數(BMI)、民族、居住地、妊娠史等 5 種因素],行為習慣因素(文化程度、職業、飲酒情況、吸煙情況、被動吸煙情況等5 種因素),慢性病史情況(包括高血壓、甲狀腺腫、流產史、糖尿病及貧血等5 種慢性病史),感染性疾病情況(念珠菌感染、梅毒感染、巨細胞病毒感染、沙眼衣原體感染和乙肝病毒感染等5種感染性疾病),結局變量(包括痛經、卵巢囊腫、陰道炎、乳腺增生、盆腔炎、宮頸肥大、宮頸納囊、宮頸炎、子宮肌瘤等9 個結局變量)。根據世界衛生組織相關標準,吸煙指每天煙量≥1 支、累計時間≥1年[8];飲酒指每周至少飲酒1 次,僅節假日偶爾飲酒判為不飲酒,飲酒類型包括白酒、啤酒、紅酒和黃酒[9]。
1.3 研究設計 自行設計調查表,內容包括前文所述研究指標。 選取 2014 年 1 月 1 日-2019 年 6 月1 日東莞市婦幼保健院產前檢查系統中登記的育齡婦女,提取其飲酒情況和基礎資料,剔除數據嚴重缺失者。 將全部飲酒者設為飲酒組, 然后采用PSM 方法,以基礎資料為匹配條件,包括年齡、BMI、民族(1=漢族,0=其他)、居住地(1=城區,0=鄉鎮)、妊娠史(1=有,0=無)。 按 1:1 比例選取不飲酒者作為對照組。 然后對最終納入的研究對象,獲取其他潛在影響因素和結局變量資料等全部資料, 對資料缺失者通過翻閱病歷或電話調查補充, 進而探討飲酒對出生缺陷的影響。
1.4 統計分析 采用Excel 進行數據整理, 統計軟件選用SPSS 23.0;計數資料描述采用百分比(%),計量資料描述采用均數±標準差();一般資料的比較采用χ2檢驗和t 檢驗進行; 傾向性評分匹配分析采用PSM 插件,選取1:1 最鄰近匹配法,先確定飲酒組的對象, 再從產前檢查系統中選擇可比的非飲酒個體作為對照組,匹配條件為年齡、BMI、民族、居住地、妊娠史5 種因素,卡鉗值設定為0.001,飲酒組為基準組;采用χ2檢驗對兩組其他潛在影響因素進行單因素分析; 使用Cox 回歸模型進行1:1 配對logistic 回歸, 對其他潛在影響因素進行調整后, 探討飲酒對育齡女性生殖系統疾病的影響。 以P 值<0.05 為差異有統計學意義。
2 結果
2.1 資料傾向性評分匹配情況 本研究共收集480例飲酒者, 與產前檢查數據庫中其他資料齊全的11371 名非飲酒者進行匹配,結果顯示:精確匹配246785 次,匹配成功 8 對;模糊匹配 335465 次,匹配成功396 對,共計匹配成功404 對。
2.2 基線資料比較 共計808 例研究對象,平均年齡27.883.677 歲。 對匹配后的基線資料進行比較,結果顯示飲酒組和非飲酒組基礎資料均衡可比(P>0.05)。 見表 1。
2.2 其他潛在影響因素比較 比較飲酒組和非飲酒組行為習慣、慢性疾病、生殖系統感染等其他潛在影響因素情況,結果顯示:飲酒組貧血和沙眼衣原體報告率高于對照組(P<0.05),其余影響因素未見統計學差異(P>0.05)。
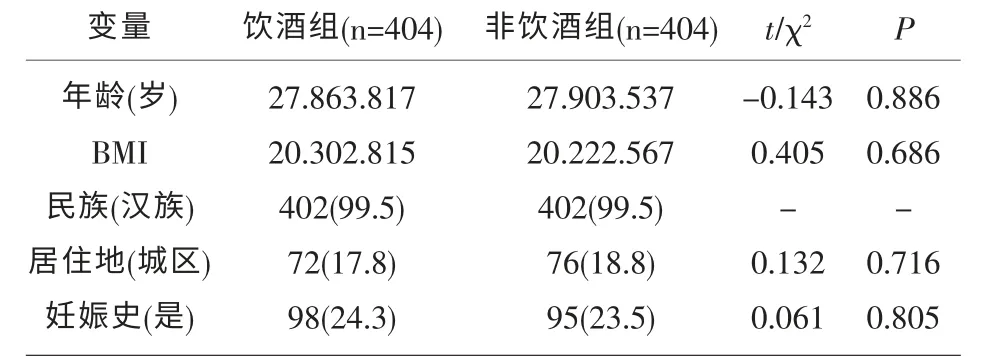
表1 飲酒組和非飲酒組的基線資料比較
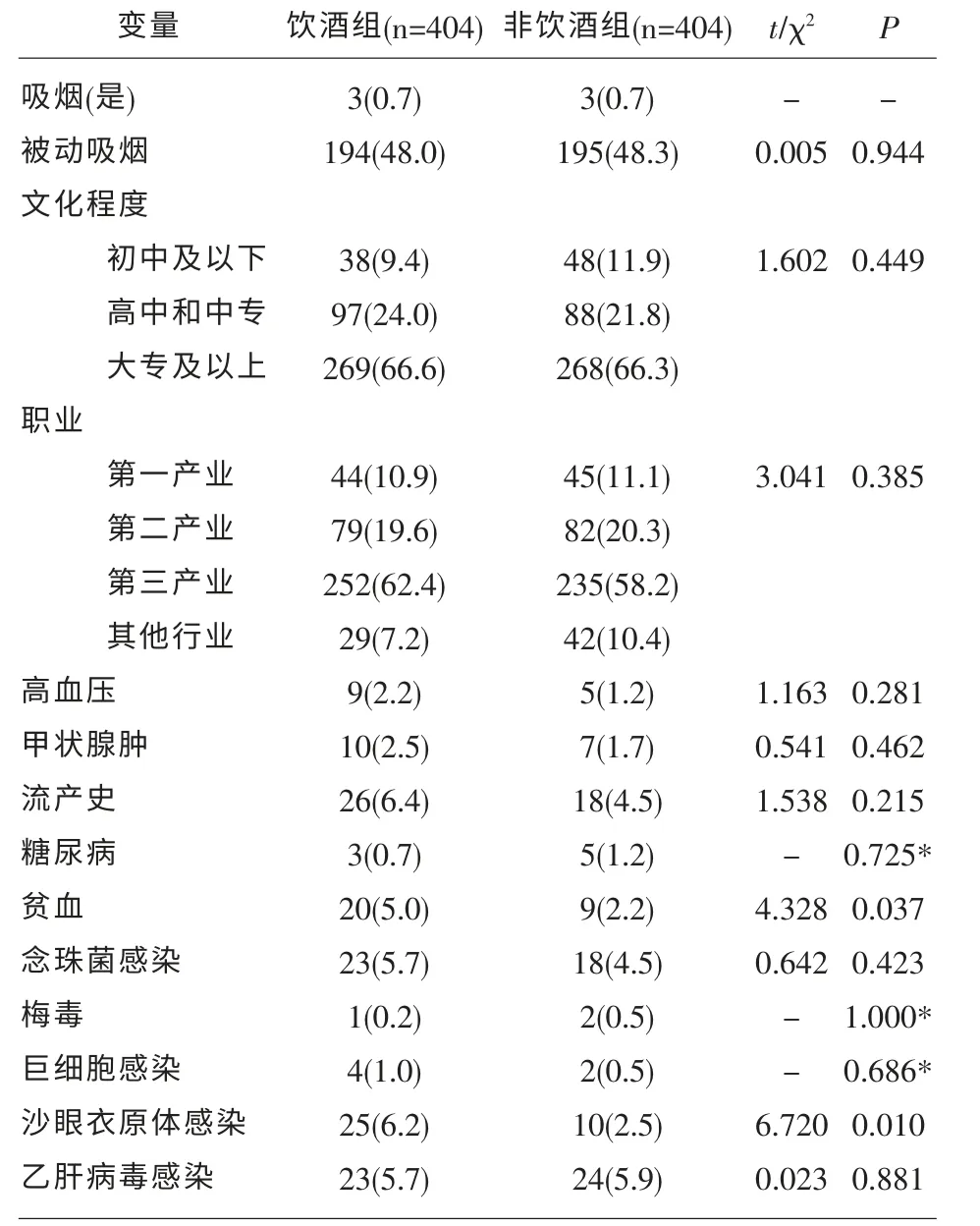
表2 研究對象其他潛在影響因素情況n(%)
2.3 飲酒對生殖系統疾病的影響 采用1:1 配對logistic 回歸, 對上述有統計學差異的其他危險因素進行調整, 分析飲酒和女性生殖系統疾病的關系,結果發現,飲酒對陰道炎(OR=2.032,95%CI:1.322-3.124)、 盆腔炎 (OR=4.005,95%CI:1.130-14.194)、宮頸炎(OR=1.796,95%CI:1.266-2.5470)的發生有影響;對貧血和沙眼衣原體感染進行調整后,發現飲酒對卵巢囊腫 (OR=8.000,95%CI:1.007-32.165)、陰道炎(OR=2.006,95%CI:1.294-3.108)、盆腔炎(OR=3.910,95%CI:1.097-13.943)、宮頸炎(OR=1.831,95%CI:1.290-2.600)的發生有影響。
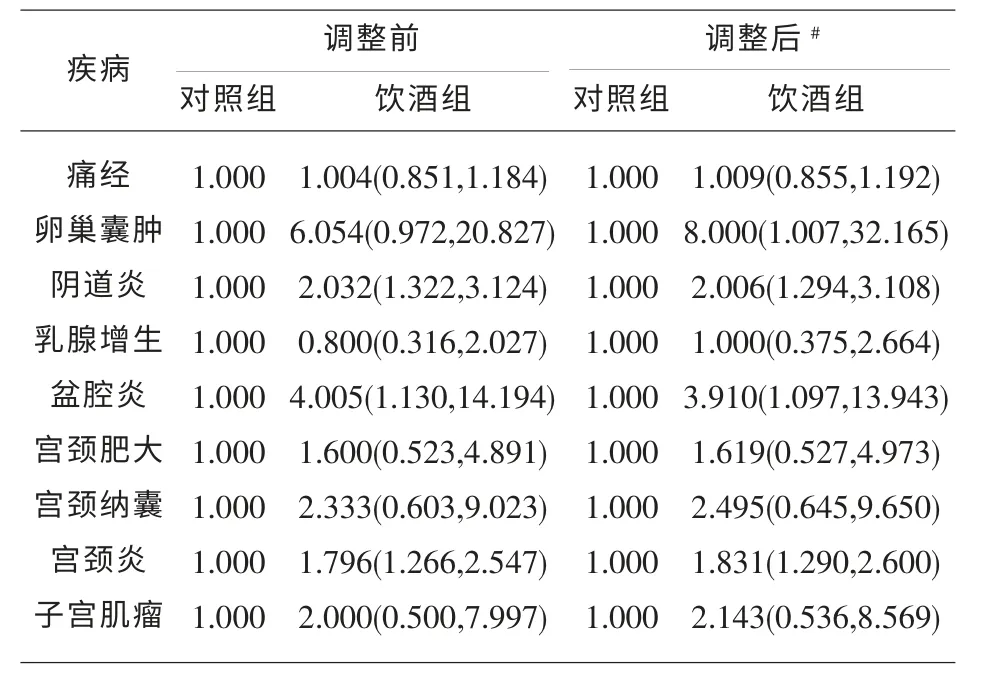
表3 飲酒對女性生殖系統疾病影響的配對logistic回歸分析[OR(95%CI)]
3 討論
目前國內關于飲酒和女性生殖系統健康關系的研究很少見, 本研究采用PSM 方法構建1:1 配對研究,減少混雜因素的干擾,分析飲酒與多種生殖系統疾病的關系。
3.1 傾向性評分 PSM 是一種用于處理觀察研究數據的統計學方法, 近年來在受到越來越廣泛的運用。 觀察研究中,混雜變量往往較多,PSM 可有效減少這些混雜變量的影響, 從而對觀察組和對照組進行更合理的比較。 本研究采用病例對照研究,分析飲酒和育齡女性生殖系統疾病的關系,通過PSM 進行1:1 匹配, 控制飲酒組和非飲酒組間主要混雜因素,使結果更加真實、可靠。 根據以往相關研究[10,11],本文將年齡、BMI、民族、居住地、妊娠史5 種人口學因素作為匹配對象, 以避免其對研究結果的影響。 同時結合既往文獻,考慮行為習慣[12]、慢性疾病史[13,14]、生殖系統感染[15]等影響生殖系統疾病的發生, 將上述變量作為潛在影響因素進行調整,對飲酒組和對照組進行比較后,對有差異的變量進行多因素回歸控制。結果發現,飲酒組貧血和沙眼衣原體感染率顯著高于對照組, 其余變量則暫未見顯著性差異。
3.2 飲酒和生殖系統疾病關系 飲酒對女性生殖系統有負向作用[16]。 有報道認為[17],由于女性體內雌激素具有抑制乙醛脫氫酶活性的作用, 而乙醛脫氫酶具有分解酒精代謝產物乙醛的作用, 因此女性飲酒后,乙醛更容易蓄積,因此酒精對于女性的損害比男性更加明顯。 本文分析結果顯示,飲酒和宮頸炎、盆腔炎、陰道炎相關,對貧血和沙眼衣原體感染進行調整后,三種疾病仍有顯著性差異。機體正常情況下, 陰道內的優勢細菌可以產生乳酸,使陰道呈酸性環境,抑制有害微生物生長,防止陰道炎發生[18]。 酒精可能改變了陰道內PH 值,破壞了陰道微生態平衡,從而導致有害細菌增生,促進炎癥發展。 陰道炎的上行感染,又進而引發了盆腔炎和宮頸炎。 同時,下丘腦垂體性腺軸具有重要的調節生殖功能作用,而乙醇具有性腺毒性,并可以抑制下丘腦垂體性腺軸的作用, 引起卵泡刺激素、黃體生成素、催乳素等分泌紊亂,從而導致疾病的發生[19]。 動物實驗發現,慢性酒精中毒可誘導大鼠卵巢細胞的氧化應激反應, 使卵巢體積縮小、黃體消失、卵細胞減少、雌激素缺乏等[20]。 還有研究[21]發現飲酒會引起經期綜合征,可能是由于女性大量攝入酒精,造成肝臟損傷、性激素分泌異常及維生素缺乏,從而出現月經紊亂,但本文暫未發現飲酒和痛經之間的關聯。 由于有關于飲酒和生殖系統疾病關系的報道較少, 因此本文結論有待更多的文獻支持。
3.3 健康教育建議 本研究發現飲酒是卵巢囊腫、陰道炎、盆腔炎、宮頸炎等疾病的危險因素。 由于飲酒為可控的行為因素, 通過改變育齡婦女飲酒行為,有效預防生殖系統疾病發生,從而提高出生人口素質, 具有重要的社會意義。 首先是加強宣教。 通過宣傳教育,提高育齡女性自身防范意識,要充分利用各項體檢機會,包括婚前檢查、孕前檢查以及產前檢查等, 特別是在今后的孕前檢查項目中,詳細了解其飲酒行為,向育齡女性普及健康生殖知識, 讓其充分認識飲酒對女性生殖系統的危害。其次是家庭支持。家庭是社會支持系統的中心,加強對丈夫及其他家人的教育,根據女性飲酒的具體原因,采取家庭支持特別是婚姻支持,鼓勵幫助和監督育齡女性戒除不良生活習慣, 倡導健康生活方式。最后是定期檢查。對于長期飲酒的女性,要建議其定期進行體檢,特別是已發現生殖系統病變的女性或計劃懷孕女性,一定要提高警惕,以防止病變的發生發展,促進自身及后代健康。

