籽骨復位對足母外翻伴籽骨脫位術后的影響
楊杰,梁曉軍,王軍虎,李毅,鹿軍,趙宏謀,田鋒
(西安交通大學附屬紅會醫院足踝外科診療中心,陜西 西安 710054)
足母外翻是常見的前足病變,常可引起前足疼痛、關節退變和畸形。成年人發病率約23%,老年人群的發病率高達35.7%[1]。目前足母外翻的矯形術式很多,主要都是通過軟組織結合骨性矯形[2-5]。其中,籽骨脫位的復位是足母外翻矯形手術過程中的重要部分,籽骨不能復位會導致足母外翻畸形復發及籽骨關節炎并且影響行走時的生物力學[6]。
目前國內外對于足母外翻術中籽骨復位的方法報道很少,大多數通過外側軟組織松解來達到籽骨復位,但復位效果欠佳[7]。脛側籽骨位置(tibial sesamoid position,TSP)是否影響足母外翻術后影像學測量、臨床預后及復發仍有爭議。因此,本研究旨在明確可否通過脛側籽骨懸吊復位提高籽骨復位程度,以及籽骨復位對拇外翻矯形術后臨床和影像學預后的影響,并評估其安全性。
1 資料與方法
1.1 一般資料 本研究共納入足母外翻伴籽骨脫位患者60例60足,均為女性;年齡27~66歲,平均年齡(46.9±8.17)歲。自2016年1月至2017年12月期間在我院足踝外科診療中心收治的足母外翻畸形伴籽骨脫位手術患者30例納入A組,在常規骨性截骨矯形及外側軟組織松解的基礎上,均采用經脛側籽骨懸吊治療足母外翻籽骨脫位;同時收集此期間在我科實施的常規骨性截骨矯形及外側軟組織松解患者30例納入B組。A組和B組在年齡和截骨術式方面比較,差異無統計學意義(P>0.05,見表1)。所有患者知情同意。

表1 兩組患者術前基本資料對比
1.2 納入及排除標準 納入標準:(1)足母外翻畸形伴有行走疼痛,保守治療無好轉;(2)均為足母外翻初次手術治療;(3)術前檢查無手術禁忌。排除標準:(1)類風濕性關節炎、痛風性關節炎前足畸形患者;(2)并發內科疾病較多,不能耐受手術者;(3)雙足足母外翻畸形一期手術治療者。
1.3 手術方法 所有病例截骨術式均采用Scarf截骨術(必要時加Akin截骨術),軟組織手術常規松解外側關節囊、籽骨懸韌帶和足母收肌長頭、斜頭。全身麻醉+下肢神經阻滯麻醉滿意后,患者取仰臥位,下肢近端上氣囊止血帶。取第1跖趾關節內側弧形切口,顯露第1跖趾關節,適度切除過多的內側關節囊。自第1~2趾蹼處切口,松解外側軟組織。常規Scarf截骨(必要時加Akin截骨),用空心螺釘或可吸收螺釘固定。沖洗后,A組用2-0縫線自脛側籽骨內側緣開始,與背側關節囊“8”字縫合,根據透視下籽骨復位良好時拉緊打結。B組常規緊縮內側關節囊。檢查跖趾關節屈伸活動良好,沖洗縫合傷口。
1.4 影像學和臨床預后評估 分別在術前和末次隨訪時,對足母外翻角(hallux valgus angle,HVA)、1~2跖骨間角(1~2 inermetatarsal angle,1~2 IMA)、第1跖骨遠端關節面角(distal metatarsal articular angle,DMAA)和脛側籽骨位置(tibial sesamoid position,TSP)進行測量。TSP采用了Smith籽骨分級方法[8],根據籽骨與第1跖骨長軸的位置分級,脛側籽骨沒有外移或沒有與長軸重疊為0級;脛側籽骨與第1跖骨長軸重疊<50%為1級;脛側籽骨與第1跖骨長軸重疊>50%為2級;脛側籽骨向外側完全脫位或已完全脫位至第1跖骨長軸外側為3級。臨床預后通過AOFAS前足評分和并發癥進行評價。
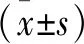
2 結 果
兩組患者均獲得隨訪,隨訪時間6~26個月,平均隨訪(14.1±5.34)個月,兩組患者均達到骨性愈合,無傷口并發癥及畸形復發。A組1例出現輕度足母內收,患者無不適癥狀,未予特殊處理。B組有1例出現轉移性跖痛癥,給予鞋墊治療可緩解。A組和B組組內術后HVA、1~2 IMA、DMAA、AOFAS評分均較術前明顯改善,且差異有統計學意義(P<0.05);組間手術前后差值比較,差異無統計學意義(P>0.05,見表2)。兩組手術前后影像學矯正程度比較,差異無統計學意義(P>0.05);AOFAS前足評分改善A組優于B組,差異有統計學意義(P<0.05,見表3)。A組和B組術后TSP均優于術前,且差異有統計學意義(P<0.05);A組TSP改善程度優于B組,差異有統計學意義(P<0.05,見表4)。

表4 兩組手術前后脛側籽骨位置變化比較(例)

表3 兩組影像學矯正和AOFAS評分手術前后差值

表2 兩組手術前后影像學和AOFAS評分比較
典型病例為一32歲女性患者,右足足母外翻畸形伴籽骨脫位。患者右足第1跖趾關節疼痛,無轉移性跖痛癥。行Scarf截骨術聯合Akin截骨術、外側軟組織松解及脛側籽骨懸吊復位,術后TSP明顯改善(見圖1~4)。

圖1 術前足負重正位X線片示TSP 3級

圖2 籽骨懸吊復位前后照示TSP由2級改善為0級

圖3 術中用2-0縫線“8”字縫合,透視下復位籽骨后打結

圖4 術后10個月足正位X線片示TSP 0級
3 討 論
3.1 籽骨的解剖特征以及懸吊復位籽骨的解剖基礎 籽骨位于第1跖骨頭下方,分為脛側籽骨和腓側籽骨,籽骨間嵴將脛腓側籽骨分隔開。籽骨對于負重狀態至關重要,當足在步態的推進相時,籽骨要傳導約身體負重300%的力量[9]。籽骨的主要韌帶結構包括籽骨懸韌帶(即籽骨內側、外側副韌帶)、籽骨間韌帶和籽骨趾骨韌帶。本研究認為當足母外翻畸形截骨矯形時,在充分松解外側籽骨懸韌帶、足母收肌長頭、斜頭和外側關節囊的基礎上,內側懸吊復位脛側籽骨,通過籽骨間韌帶牽拉腓側籽骨,這是籽骨可以懸吊復位的解剖基礎。
3.2 籽骨復位與影像學、臨床預后的關系 足母展肌、足母收肌和足母短屈肌內外側頭均止于脛側籽骨和腓側籽骨,當其動態平衡打破時,會引起或加速足母外翻畸形。籽骨脫位的復位是足母外翻矯形手術過程中的重要部分,因為它可以消除足母短屈肌致足母外翻復發的動力性作用。TSP應該作為常規術后療效評價、手術方式選擇的重要依據,TSP恢復得越好,跖骨籽骨系統越能達到力學平衡,足母外翻復發率就越低。但是目前沒有專門用于籽骨復位的術式,本研究旨在通過脛側籽骨懸吊、牽拉的操作來達到改善籽骨復位的目的。Saragas等[10]研究認為,足母外翻畸形時是因為跖骨頭脫位而不是籽骨脫位。但是Woo等[11]認為,籽骨脫位的位置才是足母外翻畸形及其復發的原因,籽骨不能復位會導致足母外翻畸形復發、間嵴損傷、籽骨關節炎并且影響行走時的生物力學。籽骨向外側移位的程度與足母外翻畸形的嚴重程度及復發高度相關,術后脛側籽骨的位置是患者滿意度和臨床功能預后的預測指標,異常的籽骨位置會導致較差的臨床預后[12]。本研究中兩組均無畸形復發,但A組影像學預后和臨床AOFAS評分明顯高于B組。目前大量研究認為籽骨脫位與足母外翻的發生、畸形程度和矯形術后復發高度相關[12-14]。本研究認為,通過脛側籽骨懸吊復位可以明顯提高籽骨復位的矯正程度和術后隨訪的AOFAS前足評分;同時,術后籽骨矯正至Smith籽骨分級0級或1級時臨床預后較好。這與Chen等[12]研究結果一致,其研究認為在足母外翻手術時,將籽骨矯正至Hardy籽骨分級Ⅳ級及以下分級時,可以提高患者的功能預后和滿意度。國內也有研究認為,單純通過Scarf截骨及外側軟組織松解可以改善籽骨脫位情況,但術后大部分只能復位至Hardy籽骨分級的Ⅲ級和Ⅳ級[15]。
3.3 外側軟組織松解與籽骨復位的關系 目前國內外對于足母外翻矯形中是否必須行外側軟組織松解及松解哪些結構、外側軟組織松解與籽骨復位的關系等仍有爭議。Lamo-Espinosa等[16]認為,Scarf-Akin截骨可以提供足夠的矯正力度矯正籽骨上方的第1跖骨頭位置,恢復足母外翻角度和部分籽骨位置,因此外側軟組織松解是不必要的。Lin等[17]認為改良Mcbride術式足母收肌的松解就可以達到外側充分松解,不需要松解跖骨間橫韌帶及籽骨懸韌帶。對于伴有跖楔關節不穩的足母外翻畸形,行近端第1跖楔關節融合矯正拇外翻也建議行外側籽骨懸韌帶的松解[18]。本研究所有病例均行外側軟組織松解,松解結構包括:外側關節囊、籽骨懸韌帶和足母收肌長頭、斜頭,并沒有松解籽骨-趾骨韌帶和跖骨間橫韌帶,因為考慮松解籽骨-趾骨韌帶會影響第1跖趾關節穩定性;而且截骨后將第1跖骨頭外移,跖骨間橫韌帶并不影響脛側籽骨的復位。本研究認為,足母外翻Scarf截骨固定后,外側軟組織松解及籽骨懸韌帶的松解只能使籽骨位于松弛狀態。傳統的內側關節囊緊縮僅可以輕度改善籽骨-跖骨頭位置,因為這主要以牽拉關節囊為主,主要是在水平面的緊縮以矯正足母外翻畸形,對籽骨冠狀位向內牽拉能力較差。通過脛側籽骨的懸吊復位,可以在矢狀位上將脛側籽骨及脛側-腓側籽骨復合體拉向內側,從而提高籽骨復位的程度。對于籽骨脫位至2級或3級的患者,通過脛側籽骨懸吊復位,可以將脛側籽骨復位至0級或1級,并通過籽骨間韌帶的牽拉復位腓側籽骨。對于內側關節囊緊縮后籽骨已經達到0級或1級的病例不建議行籽骨懸吊復位,以防止術后足母內收畸形。該方法操作簡單,可以在同一切口內完成操作,無需特殊耗材,使用2-0縫線就可以完成,無需二次手術取出。
本研究的不足之處主要有:(1)我們只評估脛側籽骨與第1跖骨軸線位置的關系,由于足母外翻時第1跖骨截骨,籽骨位移的絕對值并不明確;(2)樣本量較小且隨訪時間不夠長,需更大樣本的研究或多中心研究進一步證實;(3)本研究對于足母外翻籽骨移位到底是由于跖骨內收還是籽骨外移引起并沒有明確;(4)本研究僅分析了籽骨復位對足母外翻術后影像學及功能評分的影響,對于關節活動度未做研究。
綜上所述,我們認為通過常規外側軟組織松解和脛側籽骨懸吊復位可以明顯提高籽骨復位程度。當足母外翻手術脛側籽骨復位至0級或1級時,可以顯著提高臨床預后AOFAS前足評分,但對于HVA、1~2 IMA和DMAA的矯正無明顯影響。

