甘精胰島素/利司那肽復方制劑在2型糖尿病中的臨床應用
蔣淑娟(譯者),章秋(審校)
安徽醫科大學第一附屬醫院內分泌科,安徽 合肥 230022
1 2型糖尿病使用甘精胰島素/利司那肽的基礎原理
2型糖尿病是因血糖穩態失調導致的慢性進行性疾病。維持血糖穩定是預防糖尿病血管并發癥的關鍵。為了這一長期目標,各類不同機制的降糖藥陸續上市,包括最近上市的胰高糖素樣肽-1受體激動劑(glucagon-like peptide-1 receptor agonist,GLP-1RA),二肽基肽酶-4(dipeptidyl peptidase-4,DPP-4)抑制劑和鈉-葡萄糖轉運體-2(sodium glucose cotransporter-2,SGLT-2)抑制劑。
2型糖尿病指南強調個體化、階梯式的藥物治療方式,基礎藥物治療的選擇基于患者的一些關鍵特征,包括低血糖、并發病(心腎疾病、體重),也包括藥物特點(給藥途徑、頻次、花費、不良反應)。同時也要考慮不同降糖藥的不良反應也是不同的,如:部分藥物增重[磺脲類、格列奈類、噻唑烷二酮類(Thiazolidinediones,TZD)、胰島素],部分減重(二甲雙胍、GLP-1RA、SGLT-2抑制劑、α-糖苷酶抑制劑)或對體重是中性的(DPP-4抑制劑)。部分也增加低血糖風險(磺脲類、胰島素、格列奈類);部分有胃腸道不良反應(二甲雙胍、GLP-1RA、α-糖苷酶抑制劑)、乳酸酸中毒(二甲雙胍)、骨折、水腫/心衰(TZD)、或生殖-泌尿系感染、多尿、低血容量/低血壓/眩暈和增加低密度脂蛋白水平(SGLT-2抑制劑)。
二甲雙胍依舊作為一線藥物被推薦給大多數患者。然而隨著病情的進展,通常需要兩種以上藥物進行強化治療。目前,很多藥物可便捷地聯用,或者采用可調劑量的固定比例的復方制劑使用,這些藥物的應用都能進一步提高患者的依從性。基礎胰島素+GLP-1RA聯合治療是加強藥物治療以改善血糖控制的一種策略,由于它們的機制互補,并且比其中任何一種藥物單獨治療都具有更少更輕的不良反應。
2 哪些患者適用甘精/利司復方制劑
在歐洲,甘精胰島素/利司那肽復方制劑(聯合二甲雙胍)被批準用于成年2型糖尿病,尤其是二甲雙胍±其他口服降糖藥(oral antidiabetic drug,OAD),或聯用基礎胰島素血糖仍控制不佳的患者(譯者注:歐洲適應證已更新為用于成人2型糖尿病飲食、運動治療以外的一個聯合治療以改善血糖控制)。在美國,甘精胰島素/利司那肽復方制劑被批準用于成人2型糖尿病飲食、運動治療外的一個聯合治療以改善血糖控制。
在歐洲,甘精/利司復方制劑有兩種濃度的注射筆芯,可配合不同劑量容量的注射筆。
● Suliqua 100U/mL+50μg/mL溶液填充至預填充筆,一次輸注10~40U甘精胰島素+5~20μg利司那肽,稱為Suliqua(10~40)筆。
● Suliqua 100U/mL+33μg/mL溶液填充至預填充筆,一次輸注30~60U甘精胰島素+10~20μg利司那肽,稱為Suliqua(30~60)筆。
3 甘精胰島素/利司那肽的藥理學特征
3.1 藥物代謝動力學特征甘精胰島素和利司那肽的治療靶點在糖調節的不同通路上。兩者機制互補使得其固定比例的復方制劑可持續降低空腹血糖(甘精胰島素的主要靶點)和三餐后血糖(利司那肽的主要靶點),從而改善血糖的控制。
● 甘精胰島素降低血糖主要通過抑制肝糖的產生。
● 利司那肽是一種高選擇性、與GLP-1受體結合具有高親和力的受體激動劑。與內源性GLP-1一樣,通過葡萄糖濃度依賴的方式來調節血糖穩態。當血糖升高時,它能促進胰島素的分泌;正常血糖時則不會,因此,低血糖風險較低。它還以葡萄糖濃度依賴的方式抑制胰高血糖素的分泌,從而保留了發生低血糖的患者中胰高血糖素分泌的搶救機制,同時延緩胃排空,通過降低葡萄糖的吸收速率而降低了餐后血糖的水平。它主要在餐時發揮作用。
甘精胰島素+利司那肽聯用的降糖療效優于單用其中一個藥。研究表明,在一項針對接受二甲雙胍治療的T2DM患者的研究中,利司那肽+甘精胰島素對第一時相胰島素分泌具有加和作用(P<0.05)。
3.2 藥代動力學特征藥代動力學研究顯示,在1型糖尿病中甘精胰島素或利司那肽采用分別皮下注射與聯合注射,藥物在機體中的暴露無顯著臨床相關差異;甘精/利司復方制劑皮下注射后,甘精胰島素無明顯血藥峰值,利司那肽的最大血漿濃度達峰時間中位數是2.5~3h;甘精胰島素和利司那肽的表觀分布容積分別為1700L與100L。
甘精胰島素能在糖尿病患者體內快速地代謝成為兩種活性代謝產物(M1和M2),皮下注射甘精胰島素的效應產生主要歸功于M1(主要循環代謝產物)的暴露。作為肽類,利司那肽主要通過腎臟過濾、腎小管重吸收和代謝降解而發生,產生的較小的肽和氨基酸隨后重新進入蛋白質代謝途徑;2型糖尿病患者接受多次給藥后,顯示利司那肽半衰期均值≈3h,平均清除率≈35L/h。
4 甘精胰島素/利司那肽復方制劑的臨床療效
LixiLan-O和LixiLan-L Ⅲ期臨床研究評估了甘精胰島素/利司那肽復方制劑治療2型糖尿病的臨床療效。LixiLan-O研究主要針對使用二甲雙胍治療≥3個月±第二種OAD(57.9%接受了第二種OAD)血糖仍控制不佳的患者,在合用二甲雙胍情況下,甘精胰島素/利司那肽復方制劑的臨床療效。而LixiLan-L研究旨在評估在使用過基礎胰島素聯合最多兩種OAD(二甲雙胍± 第二種OAD)仍無法控制血糖的成人2型糖尿病患者中該復方制劑的臨床療效。
4.1 未使用過胰島素患者(見表1)LixiLan-O研究結果顯示,在30周時,甘精胰島素/利司那肽復方制劑的HbA1c降幅最小二乘均數(least square method,LSM)顯著優于甘精胰島素和利司那肽單藥組;復方制劑組的HbAlc<7%或6.5%達標率也顯著高于各單藥組。
其他血糖指標方面,甘精胰島素/利司那肽復方制劑組從基線到第30周的FPG的LSM變化與甘精胰島素組無差異(反映了類似的基礎胰島素滴定,各組均達到目標FPG值),但顯著優于利司那肽組(表 1)。甘精胰島素/利司那肽復方制劑可改善標準化膳食測試的2h PPG;與甘精胰島素組相比甘精胰島素/利司那肽復方制劑組可顯著改善2h PPG偏移(LSM變化-2.3vs-0.2 mmol/L;P<0.0001)。在接受30周治療后,甘精胰島素/利司那肽復方制劑組的平均7點自我監測血漿葡萄糖(SMPG)的改善顯著優于甘精胰島素或利司那肽單藥組[LSM治療差異(TDs)為-0.69和 -1.4mmol/L;P<0.0001]。除了早餐前血糖與甘精胰島素組相似,其余甘精胰島素/利司那肽復方制劑組的7點血糖值均低于單藥組。
甘精胰島素/利司那肽復方制劑可顯著降低體重,優于甘精胰島素(輕度增重);利司那肽組體重也顯著降低(表1)。與甘精胰島素組相比,甘精胰島素/利司那肽復方制劑組的患者中有更多的患者達到復合終點HbA1c<7%且無體重增加(43%vs25%,P<0.0001)或HbA1c<7%且無體重增加或有記錄的癥狀性低血糖癥(即血漿葡萄糖≤3.9mmol/L)(32%vs19%)。
甘精胰島素/利司那肽復方制劑和甘精胰島素對比,基礎胰島素的日劑量無顯著差異(39.8Uvs40.3U)。
4.2 已用過胰島素的患者(表1)在LixiLan-L研究中,2型糖尿病患者使用過基礎胰島素聯合最多兩種OAD[二甲雙胍(≈ 90%) ± 第二種OAD]仍不能控制血糖時,將甘精胰島素轉為甘精胰島素/利司那肽復方制劑,比繼續用甘精胰島素更有利于進一步降低HbA1c。甘精胰島素/利司那肽復方制劑的HbA1c達標率(HbA1c<7%和≤6%)也顯著高于甘精胰島素組(表1)。
與未使用過胰島素的患者組相同,相比較基線,30周時甘精胰島素/利司那肽復方制劑組與甘精胰島素組的空腹血糖無差異。基于2h PPG偏移值(LSM變化-3.9vs-0.5mmol/L;P<0.0001)和2h PPG(表1),甘精胰島素/利司那肽復方制劑對于餐后血糖控制程度明顯高于甘精胰島素。與甘精胰島素相比,甘精胰島素/利司那肽復方制劑的7點SMPG曲線改善幅度也更大(LSM變化-1.5vs-0.6mmol/L;P<0.0001)。除了早餐前血糖,甘精胰島素/利司那肽復方制劑組其余時間點的血糖值均低于甘精胰島素。
與甘精胰島素相比,甘精胰島素/利司那肽復方制劑在第30周時體重獲益更為顯著。甘精胰島素/利司那肽復方制劑組中有更多患者達到HbA1c<7%且無體重增加的復合物(34%vs13%,P<0.0001)或HbA1c<7%無體重增加或有癥狀的患者低血糖癥(20%比9%,P<0.0001)。
甘精胰島素/利司那肽復方制劑組與甘精胰島素組在30周時的基礎胰島素最終平均日劑量之間無差異(各組均為46.7U),其中27%和31%的患者在試驗終點時達到最大允許劑量60U。Post hoc分析顯示,不論其各單藥的最終劑量為多少,甘精胰島素/利司那肽復方制劑的降糖療效都是相似的。
● 甘精胰島素/利司那肽復方制劑的耐受性(表2)
LixiLan-L和LixiLan-O研究表明:在30周的治療期內,甘精胰島素/利司那肽復方制劑顯示出良好的耐受性,其安全性與單組分的安全性是一致的。
在這些試驗中,甘精胰島素/利司那肽復方制劑組和甘精胰島素組均有約半數患者出現“治療期間出現的不良反應(TEAEs)”。大多數使用利司那肽出現的TEAE為輕中度,也有極少數出現比較嚴重TEAEs(4%~6%),但TEAEs并不是終止治療的主要原因。所有治療組中因TEAEs而死亡的病例均<1%,但沒有一例死亡被認為是與治療密切相關的。在LixiLan-L研究中,甘精/利司復方制劑組有因肺炎而死亡的病例,甘精胰島素組有因膽囊癌或心肺衰竭而死亡的病例。在所有試驗中,都沒有出現與實驗室參數(包括淀粉酶和脂肪酶)、生命體征、體格檢查或ECG參數相關的臨床安全問題,也沒有被認定為胰腺炎的AEs。在LixiLan-O試驗中,有一名患者(甘精胰島素組)曾患有胰腺腫瘤。與單個成分一致,低血糖癥是歐盟產品摘要中報告的唯一不良反應,在甘精胰島素/利司那肽復方制劑組中非常常見(即發生率≥10%)。其他與藥物使用有關的常見的(即發生率≥1至<10%)不良反應的反應則主要為胃腸道反應(惡心、腹瀉、嘔吐和頭暈)。

表1 成人2型糖尿病血糖控制不佳使用每日1次皮下注射甘精胰島素/利司那肽復方制劑的療效(隨機、開放標簽、30周的Ⅲ期臨床研究)
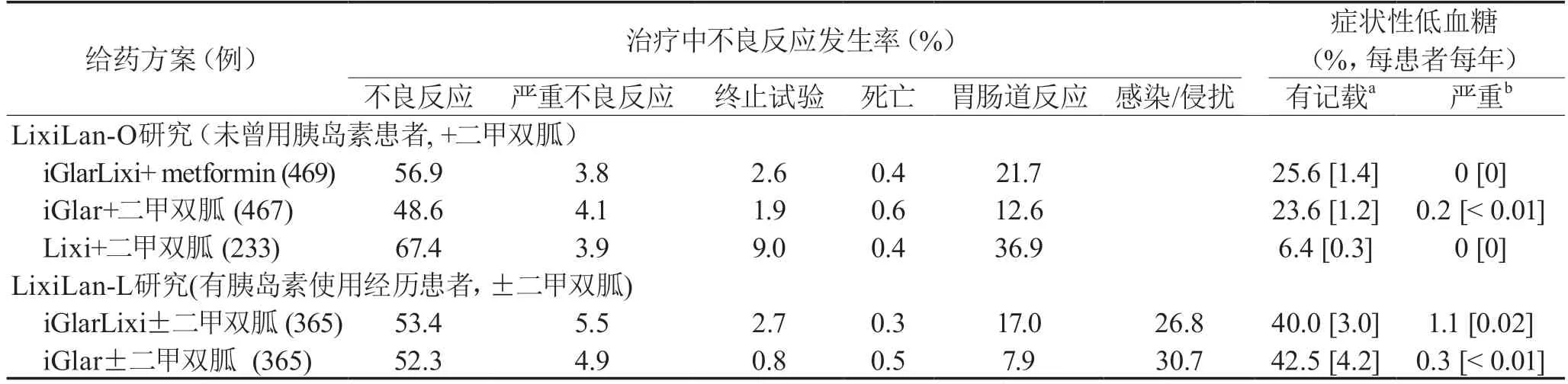
表2 對于成人2型糖尿病使用甘精胰島素/利司那肽復方制劑的Ⅲ期臨床試驗的耐受性結果
5 甘精胰島素/利司那肽復方制劑的目前臨床地位
Ⅲ期臨床試驗證實,甘精胰島素/利司那肽復方制劑是一種有效和耐受性良好的治療措施,該復方制劑可與二甲雙胍聯用于未曾用胰島素治療且單用二甲雙胍±第二種OAD血糖控制不佳的成年2型糖尿病患者,或單用或聯合二甲雙胍用于已使用過基礎胰島素 ±OAD血糖控制不佳的成年2型糖尿病患者。這些研究結果顯示,相較于甘精胰島素(未使用胰島素或曾用胰島素)或利司那肽(未使用胰島素),甘精胰島素/利司那肽復方制劑可顯著改善血糖的全面管理;與甘精胰島素相比,有體重獲益,且未增加低血糖風險。
甘精胰島素/利司那肽復方制劑的耐受性特點和其各組分基本相同。盡管甘精胰島素/利司那肽復方制劑的胃腸道不良反應略多于甘精胰島素、與利司那肽基本一致,但是在治療的早期階段,甘精胰島素/利司那肽復方制劑的胃腸道不良反應要少于利司那肽,這可能是由于利司那肽在復方制劑中存在緩慢的滴定過程。
心血管安全性也是降糖藥的評估重點。雖然甘精胰島素/利司那肽復方制劑沒有專門針對心血管結局研究(cardiovascular outcomes trials,CVOT),但由于其兩個組成成分甘精胰島素和利司那肽均有CVOTs證實了其心血管安全性,那么針對該復方制劑的CVOT是沒有必要的。然而,GLP-1RA(包括利拉魯肽、索馬魯肽、度那糖肽)和SGLT-2抑制劑(恩格列凈、坎格列凈)已證實在心血管方面的獲益。最新發布的ADA/EASD聯合指南和ADA指南也反映了上述結果。指南推薦選擇降糖藥(除二甲雙胍外),主要基于以下幾點:
● 出現動脈粥樣硬化疾病(可使用已證實心血管獲益的GLP-1RA或SGLT-2抑制劑);
● 出現心衰或慢性腎臟病(首選使用已證實可減少這些合并癥進展的SGLT-2抑制劑,或具有已證實的心血管獲益的GLP-1 RA);
● 需要減少體重增幅/減重(可使用GLP-1RA或SGLT-2抑制劑有助于減重);
● 需盡量減少低血糖發生(可使用GLP-1RA、SGLT-2抑制劑、DPP-4抑制劑或TZD);
● 花費(可使用磺脲類或TZD)。
為血糖進一步達標,需加用基礎胰島素作為二線藥物治療。當有動脈粥樣硬化心血管疾病、心衰、慢性腎臟病時,推薦使用甘精胰島素和德谷胰島素(均證實有心血管安全性)。基礎胰島素+GLP-1RA聯用可作為首選的注射聯合用藥,并推薦為二聯/三聯OAD向注射轉換的方案。
對于需要使用基礎胰島素+GLP-1RA的患者,指南建議考慮使用已批準的固定比例組合(即甘精胰島素/利司那肽或德谷胰島素/利拉魯肽),因為給藥所需的注射次數更少。不同的固定比例復方制劑尚未有直接比較,但已經有一些間接的對比,但是鑒于其本身特性,在解釋其發現時需要謹慎(例如兩種組合之間的HbA1c和體重獲益相似,或者對德谷胰島素/利拉魯肽更有利)。
盡管目前已有的不同固定比例基礎胰島素/GLP-1RA組合之間可能存在的一些潛在差異,薈萃分析均表明,這些藥物的聯合使用方案可提供更加強大的血糖控制,同時減輕了胰島素(即體重增加和低血糖)和GLP-1RA(胃腸道不良事件)的主要短板;這將改善藥物依從性,并使得擔心此類問題(但需要強化治療)的患者更愿意接受這些藥物。通過分析LixiLan-O和-L及GetGoal Duo-1和 -2的數據,間接比較了固定比例的甘精胰島素/利司那肽復方制劑(LixiLan-O和-L)與血糖控制不佳的二型糖尿病患者(起始或強化胰島素治療)基礎上加用利司那肽(GetGoal Duo-1和-2)的療效,結果表明更早的起始固定比例的甘精胰島素/利司那肽復方制劑進行治療可能比循序使用單一成分藥物提供更好的療效和胃腸道耐受性;這一發現仍需兩者之間直接比較來進一步確認。
盡管不能滿足所有患者(例如,那些需要更高胰島素劑量或需要不同基礎胰島素:GLP-1RA配比的患者),但固定比例組合可滿足絕大多數患者的需求(約80%的患者)。固定比例的復方制劑是一種可接受的可替代胰島素強化治療的療法,尤其是對于需要額外注射而不想添加餐時胰島素的患者。對于注射或增加注射次數是患者抵制進一步治療的常見原因,盡管固定比例的組合(每天通過筆式裝置注射一次)可能會減少這種抵制。由于其低血糖發生可能性較低,相比基礎-餐時胰島素,固定比例復方制劑可能比的血糖監測頻率,這可能有助于減輕患者負擔。

