甲狀腺良性疾病患者行改良小切口甲狀腺次全切術的效果
李世佳
(遼寧省鞍山市中心醫院鐵東院區,遼寧 鞍山 114001)
甲狀腺是人體的重要內分泌器官,主要是位于頸部甲狀軟骨下方、氣管兩側,其主要具有控制能量消耗速率、制造蛋白質以及調節機體對其他荷爾蒙的敏感性的作用[1]。常見的甲狀腺良性疾病主要有甲狀腺良性腫瘤、結節性甲狀腺腫以及亞急性甲狀腺炎等疾病,目前主要是采取外科手術治療[2]。過去主要是采用甲狀腺全切術治療,但是該術式對患者造成的損傷較大,且對患者頸部功能有一定的影響,因此臨床提出了甲狀腺次全切手術,但也存在一定的風險[3]。因此,本院采取的是改良小切口甲狀腺次全切術,在確保切除病灶的同時,縮小切口長度,降低了術后各種并發癥的發生,同時減小對患者頸部外觀的影響。文章主要針對不同術式在甲狀腺良性疾病的治療效果展開分析,報道如下。
1 資料與方法
1.1 一般資料:選取2017年2月至2018年12月160例醫院收治的甲狀腺良性疾病患者,隨機將入選160例患者分為觀察組(80例)與對照組(80例)。觀察組80例患者中有男性患者45例,女性患者35例;年齡為32~78歲,平均為(45.6±6.5)歲,其中甲亢28例、甲狀腺良性腫瘤34例、結節性甲狀腺腫18例。對照組80例患者中有男性患者42例,女性患者38例;年齡為31~75歲,平均為(44.8±5.9)歲,其中甲亢26例、甲狀腺良性腫瘤32例、結節性甲狀腺腫22例。本次研究入選標準:①行常規查體、實驗室檢查和病理組織檢查確診為甲狀腺良性疾病;②患者和家屬均對本次研究知情并簽署同意書。排除標準:合并其他部位惡性腫瘤以及甲狀腺次全切術和改良小切口次全切術禁忌證的患者。兩組患者在一般資料方面的比較差異無統計學意義,具有可比性。
1.2 方法:甲亢患者術前行常規藥物質量,待T3、T4水平接近正常值時再進行手術。對照組采取常規甲狀腺次全切術治療,具體措施為:頸叢阻滯麻醉后保持平臥位,行常規甲狀腺次全切術,術前先處理甲狀腺上極,之后處理下極和甲狀腺峽部,之后切除3/4甲狀腺組織。觀察組則采取改良小切口甲狀腺次全切術治療,具體措施為:麻醉方法同對照組,在胸骨切跡2 cm行一切口,常規切開皮膚和頸闊肌,逐層分離皮下組織至環狀軟骨,暴露氣管后分離甲狀腺上極,結扎近心端動脈和靜脈,預防出血,之后分離下極,最后切開峽部并切除3/4甲狀腺組織。
1.3 觀察指標:觀察兩組患者在手術時間、術中出血量、切口長度、鎮痛藥物使用量、頸部皮膚感覺異常時間、術后并發癥發生率以及患者的對手術的滿意度等方面的差異。兩組患者的時間指標則由醫護人員統計整理,頸部皮膚異常時間在患者出院后通過電話隨訪獲取。并發癥分別是創口出血、手足抽搐與呼吸困難。患者對手術的滿意度在患者出院前一天采集,應用本院自制手術度滿意調查量表采集,分為非常滿意、一般滿意與不滿意三項標準。
1.4 統計學分析:采用SPSS16.0統計學軟件進行統計學分析,計量資料用(±s)表示,組間差異、組內差異采用t值檢驗,計數資料比較采用χ2值檢驗,P<0.05時為差異有統計學意義。
2 結果
2.1 兩組患者手術相關觀察指標的差異:觀察組的手術時間、術中出血量、切口長度、鎮痛藥物使用量、頸部皮膚感覺異常時間均比對照組更優,存在明顯差異(P<0.05),見表1。
表1 兩組患者手術相關觀察指標的差異(±s)
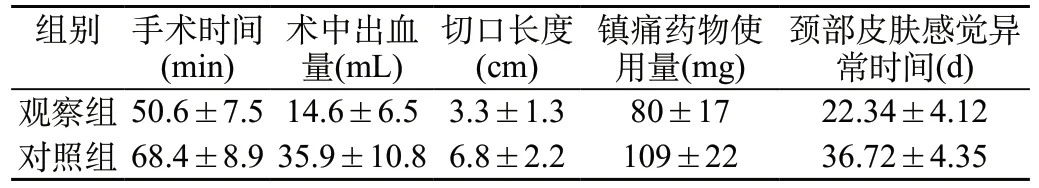
表1 兩組患者手術相關觀察指標的差異(±s)
2.2 兩組患者術后并發癥發生率差異:觀察組80例患者中發生創口出血2例,手足抽搐1例,呼吸困難1例,術后并發癥發生率為5%。對照組80例患者中發生創口出血7例,手足抽搐4例,呼吸困難3例,術后并發癥發生率為17.5%。觀察組與對照組的術后并發癥發生率對比,觀察組患者術后并發癥發生率明顯低于對照組(P<0.05)。
2.3 兩組患者對手術的滿意度差異:觀察組80例患者中對手術表示非常滿意的患者有47例,表示一般滿意的患者有30例,表示不滿意的患者有3例,滿意度為96.25%。對照組80例患者中對手術表示非常滿意的患者有28例,表示一般滿意的患者有32例,表示不滿意的患者有20例,滿意度為75%。觀察組與對照組的滿意度對比,觀察組患者對手術的滿意度明顯高于對照組(P<0.05)。
3 討 論
甲狀腺是機體的重要組織,其對人體的生長發育具有重要作用,尤其是新生兒出生四個月內,對于骨骼、大腦以及生殖器官的生長發育都有重要影響;同時對于人體的代謝具有重要影響,甲狀腺激素能夠提高機體的耗氧量從而達到產熱效果[4]。在正常情況下,甲狀腺激素能夠加速蛋白質合成,尤其是骨、骨骼肌肉以及肝臟等部位的蛋白質合成,對于幼兒的正常發育有直接影響[5]。此外,甲狀腺激素能夠維持神經系統的活性,能夠直接作用于心肌組織,提高鈣離子的表達水平,從而提高心肌的收縮率,使得心率升高[6]。甲狀腺良性疾病主要包括甲狀腺良性腫塊、結節性甲狀腺腫以及甲狀腺炎等疾病,保守治療的效果有效,且容易出現復發的情況,加上病情的遷延反復很可能導致疾病進展,對患者的預后造成了較大的影響[7]。因此目前臨床治療主要是采取外科手術治療,具有較好的根除病灶的效果。在過去早期的外科治療中主要是采取甲狀腺全切術治療,不僅僅對患者的身體造成了較大的損傷,同時對于機體的內分泌系統造成了較大的影響,導致患者的預后情況較差[8]。隨著醫學對甲狀腺良性疾病研究的深入,提出了甲狀腺次全切手術,能夠減小對患者機體的損傷,同時改善患者的生活質量,但是該術式也存在一定的風險,增加了術后并發癥發生率。
隨著人們思想觀念的改變以及對美觀的追求,使得人們對于甲狀腺次全切手術的治療效果提出了更高的要求,除了需要進一步提高手術效果外,還需要減小手術切口,確保患者頸部皮膚的美觀性,因此傳統次全切手術不再適應患者的要求[9]。本次研究中采取的改良小切口甲狀腺次全切手術主要是基于現代醫療技術的進步提出的新術式,在臨床得到了推廣和應用,且在實踐中證實了該術式的安全可行,雖然切口較小,但是手術效果令醫師和患者都較為滿意。且由于切口小,術后愈合速度快,有利于患者早期開展頸部功能康復訓練,改善患者的頸部活動度。同時在本次研究觀察中,觀察組在手術時間、術中出血量、術后并發癥發生率以及患者的對手術的滿意度等方面均明顯優于對照組(P<0.05),這說明改良小切口甲狀腺次全切手術能夠有效改善患者的預后情況,且切口小,對患者頸部外觀的影響小,能夠提高患者的滿意度,值得在臨床中推廣應用。
有研究[10]通過觀察發現,甲狀腺次全切術與傳統全切術相比,手術耗時和術中出血量顯著減少,且患者術后頸部皮膚異常率和抬頭視物受阻率明顯下降,這提示甲狀腺次全切術在甲狀腺良性疾病中具有較好的應用效果。而改良小切口甲狀腺次全切手術是基于甲狀腺次全切術提出的一種術式,通過小切口的方式減小對頸前肌群的影響,因此能夠降低患者術后頸部皮膚異常和抬頭視物受阻等問題的發生,這在本次研究中也得到了證實。筆者認為改良小切口甲狀腺次全切術由于采取的是楔形切除操作,不但能夠降低對周圍神經的損傷,同時能夠減小對周圍重要血管的誤傷,從而改善患者的預后情況。但是在應用該術式的時候需要掌握其適用范圍,警惕肥胖以及惡性甲狀腺腫瘤患者不能使用該術式,這主要是由于肥胖患者的脂肪較多,可能影響術中觀察,最好還是采用常規次全切手術;惡性腫瘤患者則需要采取全切術治療,避免惡性腫瘤殘留導致疾病復發;在術中需要做好止血措施,避免出血影響手術視野引起的甲狀旁腺損傷;且甲亢患者在術前需要積極進行藥物治療,待病情穩定后再進行手術治療。
甲狀腺是人體的重要內分泌器官,主要是位于頸部甲狀軟骨下方、氣管兩側,其主要具有控制能量消耗速率、制造蛋白質以及調節機體對其他荷爾蒙的敏感性的作用。常見的甲狀腺良性疾病主要有甲狀腺良性腫瘤、結節性甲狀腺腫以及亞急性甲狀腺炎等疾病,目前主要是采取外科手術治療。過去主要是采用甲狀腺全切術治療,但是該術式對患者造成的損傷較大,且對患者頸部功能有一定的影響,因此臨床提出了甲狀腺次全切手術,但也存在一定的風險。因此,本研究所采用的改良小切口甲狀腺次全切術明顯比常規小切口甲狀腺次全切術更具優勢,在確保切除病灶的同時,能夠縮小切口長度,減少手術時間,減少術中出血量,縮短患者的頸部皮膚感覺異常時間,并降低了術后各種并發癥(創口出血、手足抽搐、呼吸困難等)的發生,同時減小對患者頸部外觀的影響,提升了患者的手術滿意度。由此可知,改良小切口甲狀腺次全切術在臨床應用具有較高的價值。
總體來說,改良小切口次全切術在甲狀腺良性疾病患者中具有較高的療效與安全性。

