炎癥反應指標及凝血指標在膿毒癥患兒中的變化及對預后的判斷價值 ??
趙樂強 盧滿平 羅勝強 張興洪
【摘要】 目的:探討膿毒癥患兒血清中炎癥反應指標和凝血指標水平及對預后的判斷價值。方法:納入筆者所在醫院53例膿毒癥患兒為膿毒癥組,并于同期選取53例非膿毒癥患兒為非膿毒癥組,比較兩組炎癥反應指標[降鈣素原(PCT)、C反應蛋白(CRP)、白細胞計數(WBC)]及凝血指標[活化部分凝血活酶時間(APTT)、凝血酶原時間(PT)、纖維蛋白原(Fg)、D-二聚體(D-D)]水平。根據預后情況,將膿毒癥組分為預后良好組及預后不良組,比較兩組炎癥反應指標和凝血指標水平。結果:膿毒癥組血清中PCT為(3.84±1.32)ng/ml,CRP為(121.38±6.86)mg/L,顯著高于非膿毒癥組(P<0.05);膿毒癥組WBC為(15.38±6.26)×109/L,與非膿毒癥組比較差異無統計學意義(P>0.05);膿毒癥組D-D為(3.46±0.30)μg/ml,顯著高于非膿毒癥組(P<0.05);預后良好組PCT、CRP和D-D水平均低于預后不良組,差異均有統計學意義(P<0.05)。結論:膿毒癥患兒血清炎癥反應指標中PCT、CRP和凝血指標中D-D水平均顯著增高,且在預后不良患兒中以上指標水平上升幅度更顯著。因此,炎癥反應指標和凝血指標水平對膿毒癥診斷和預后判斷具有重要意義。
【關鍵詞】 膿毒癥 炎癥反應指標 凝血指標
[Abstract] Objective: To investigate the changes of serum inflammatory response indicators and coagulation indicators in children with sepsis and their prognostic value. Method: A total of 53 children with sepsis in our hospital were included in the sepsis group, and 53 children without sepsis in the same period were selected as the non-septic group. The levels of inflammatory response indicators [procalcitonin (PCT), C-reactive protein (CRP), white blood cell count (WBC)] and coagulation indicators [activated partial thromboplastin time (APTT), prothrombin time (PT), fibrinogen (Fg), D-dimer (D-D)] were compared between the two groups. According to the prognosis, the sepsis group was divided into the group with good prognosis and the group with bad prognosis. The levels of inflammatory response indicators and coagulation indicators were compared between the two groups. Result: Serum PCT was (3.84±1.32) ng/ml and CRP was (121.38±6.86) mg/L in the sepsis group, which were significantly higher than those of the non-septic group (P<0.05). WBC was (15.38±6.26)×109/L in the sepsis group, compared with the non-septic group, and the difference was not statistically significant (P>0.05). The level of D-D in the sepsis group was (3.46±0.30) μg/ml, which was significantly higher than that of the non-septic group (P<0.05). The levels of PCT, CRP and D-D in the group with good prognosis were lower than those of the group with bad prognosis, and the difference were statistically significant (P<0.05). Conclusion: The levels of PCT, CRP in serum inflammatory response indicators and the level of D-D in coagulation indicators in children with sepsis significantly increase, and the above indicators increase more significantly in children with bad prognosis. Therefore, the levels of inflammatory response indicators and coagulation indicators are of great significance for the diagnosis and prognosis of sepsis.
膿毒癥(sepsis)是指由于宿主對感染的反應失調而導致的危及生命的器官功能障礙,是嚴重創傷、燒傷、腦卒中、外科大手術后等常見并發癥,死亡率較高,約為10%以上,是危重癥領域的重大難題之一[1]。對膿毒癥嚴重程度的準確判斷和對預后準確評估有助于提高治療的針對性和有效性[2]。研究表明,膿毒癥患者機體可釋放促炎性介質,隨之產生大量抗炎介質,防止機體發生過度炎癥反應[3]。同時,膿毒癥患者的凝血指標水平也會發生改變[4]。本研究通過對膿毒癥患者的炎癥反應指標和凝血指標水平進行監測,探討其對預后的判斷價值,為有效治療膿毒癥提供臨床依據,將研究結果報道如下。
1 資料與方法
1.1 一般資料
選取2016年8月-2019年8月重癥監護病房膿毒癥患兒53例及非膿毒癥患兒53例作為研究對象。膿毒癥患兒納入標準:符合《膿毒癥與膿毒性休克國際處理指南(2016版)》中膿毒癥診斷標準[5]。將膿毒癥患兒作為膿毒癥組,男28例,女25例;年齡1~14歲,平均(3.36±1.38)歲;重癥肺炎42例,腦膜炎5例,腹膜炎4例,其他2例。根據預后情況,將膿毒癥組分為預后良好組44例及預后不良組9例。將非膿毒癥患兒作為非膿毒癥組,男27例,女26例;年齡1~14歲,平均(3.32±1.34)歲;重癥肺炎42例,腦膜炎5例,腹膜炎4例,其他2例。兩組性別、年齡、疾病類型等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。患兒監護人均簽署研究知情同意書。
1.2 方法
采集患兒肘部或腹股溝靜脈血2 ml,采用美國星童Pylon全自動免疫分析系統檢測炎癥反應指標,包括降鈣素原(PCT)、C反應蛋白(CRP)、白細胞計數(WBC)。凝血功能指標采用西森美康CA500凝血分析儀檢測,包括活化部分凝血活酶時間(APTT)、凝血酶原時間(PT)、纖維蛋白原(Fg)、D-二聚體(D-D)。相關操作嚴格按照試劑盒說明書進行,執行質控標準。
1.3 觀察指標
預后良好即病情改善,可轉出ICU或出院,預后不良即病情無改善、進一步加重或死亡。比較膿毒癥組與非膿毒癥組及預后良好組與預后不良組炎癥反應指標和凝血指標水平。
1.4 統計學處理
數據均應用SPSS 21.0軟件進行統計學處理,計量資料以(x±s)表示,采用t檢驗,計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
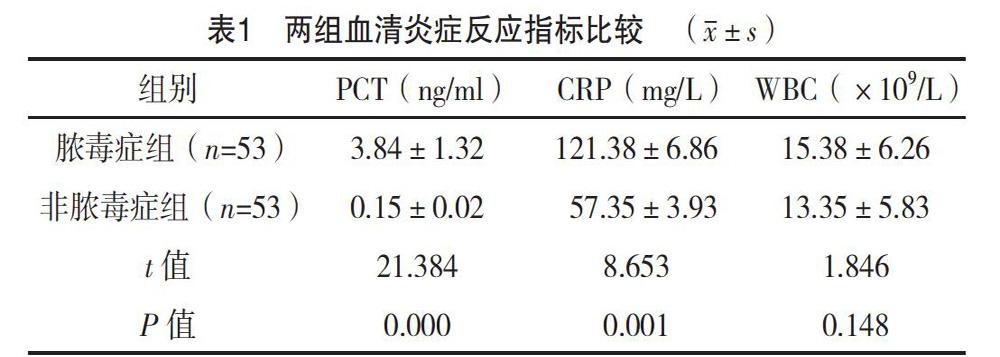
2.1 兩組炎癥反應指標比較
膿毒癥組血清PCT為(3.84±1.32)ng/ml,CRP為(121.38±6.86)mg/L,顯著高于非膿毒癥組,差異均有統計學意義(P<0.05);膿毒癥組WBC為(15.38±6.26)×109/L,與非膿毒癥組比較差異無統計學意義(P>0.05),見表1。
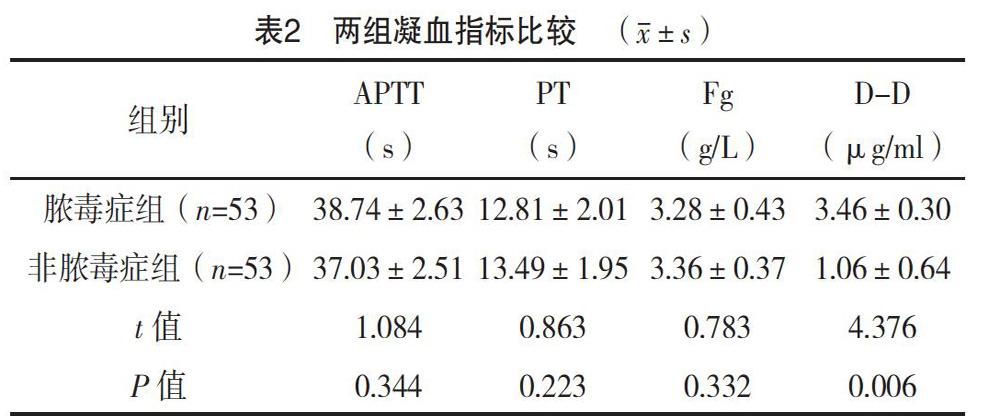
2.2 兩組凝血指標比較
膿毒癥組D-D為(3.46±0.30)μg/ml,顯著高于非膿毒癥組,差異有統計學意義(P<0.05);膿毒癥組APTT為(38.74±2.63)s,PT為(12.81±2.01)s,Fg為(3.28±0.43)g/L,與非膿毒癥組比較差異無統計學意義(P>0.05),見表2。
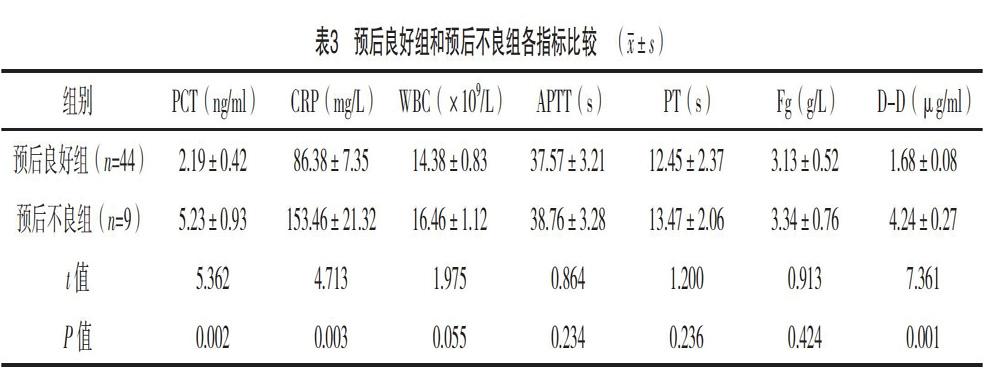
2.3 預后良好組和預后不良組各指標比較
預后良好組PCT、CRP和D-D水平均顯著低于預后不良組,差異均有統計學意義(P<0.05),見表3。
3 討論
膿毒癥屬于臨床危重癥。近年來,隨著醫療技術的不斷發展,臨床在膿毒癥診斷治療方面取得了較大進步,但其發病率和死亡率仍居高不下,尤其是年齡較小的膿毒癥患兒,可在短期內出現休克死亡[6]。因此,如何盡早判斷膿毒癥嚴重程度和預后是臨床研究的重點問題[7]。
研究表明,在膿毒癥早期,機體會釋放大量炎癥因子,如降鈣素原(PCT)、C反應蛋白(CRP)、白細胞計數(WBC)等[8-10]。炎癥反應與抗炎癥反應的動態平衡關系著膿毒癥的發展趨勢,當炎癥反應亢進時機體會釋放大量炎癥因子,表現為全身性炎癥反應綜合征;當抗炎癥反應亢進時機體表現為代償性抗炎癥反應綜合征,也會加重膿毒癥病情。因此,通過監測機體炎癥因子的變化情況對預后進行評估,有助于為膿毒癥的治療提供新方法。降鈣素原(PCT)是由甲狀腺C細胞分泌的炎癥標志物,由116個氨基酸組成,血清中PCT的半衰期約20 h。正常情況下,機體內PCT的含量極低,當有病原體入侵時,PCT水平會明顯上升,且其穩定性較高,不受高溫、pH值改變的影響[11]。因此,臨床可將PCT作為機體感染的重要標志物之一。C反應蛋白(CRP)是肝臟受IL-6刺激后合成的一種炎癥物質,當機體出現炎癥反應時,血清中CRP水平明顯升高,且在40~50 h時可出現高峰值。此外,CRP水平與患者疾病嚴重程度成正比。但除細菌、病毒感染外,自身免疫性疾病、排異反應、嚴重創傷、手術等均可能引起血清CRP水平升高,特異性較低,需與其他指標聯合應用以判定膿毒癥[12]。白細胞計數(WBC)是臨床診斷感染的常規實驗指標,其參考值范圍較寬,且檢測結果易受情緒、氣溫、運動等因素的影響,對膿毒癥的預測價值有限[13]。本研究中,膿毒癥組PCT、CRP水平均顯著高于非膿毒癥組,且預后不良組PCT、CRP水平均顯著高于預后良好組,差異均有統計學意義(P<0.05)。
膿毒癥可導致機體發生一系列的病理變化,大量炎癥因子的釋放會使全身血管的內皮細胞受損。炎癥介質和細胞因子的釋放可激活凝血系統,使纖溶系統被抑制,導致血液處于高凝狀態[14-15]。D-二聚體(D-D)具有較高的靈敏性,對膿毒癥的診斷和預后也具有重要意義[16]。本研究中,膿毒癥組D-D水平顯著高于非膿毒癥組,且預后不良組D-D水平顯著高于預后良好組(P<0.05);而APTT、PT與Fg在病情預測中的價值不明顯。
綜上所述,膿毒癥患兒血清炎癥指標中PCT、CRP水平和凝血指標中D-D水平較非膿毒癥患兒顯著升高,且在預后不良患兒血清中的含量更高,表明監測血清炎癥指標和凝血指標水平有助于早期診斷膿毒癥,并能夠對其嚴重程度及預后進行有效評價。
參考文獻
[1]寧永忠,王輝.病毒性膿毒癥的流行病學和處置[J].中華醫院感染學雜志,2018,28(10):1446-1449.
[2]趙磊,盛博,李麗娟,等.血流感染膿毒癥患者炎癥因子水平與疾病嚴重程度相關性研究[J].中華醫院感染學雜志,2015,25(17):3841-3844.
[3]薛慶亮,賈金虎,劉杜姣.膿毒癥與炎性因子的研究進展[J].臨床肺科雜志,2015,20(2):335-336.
[4]韓宇,高傳玉,秦秉玉,等.抗凝治療對膿毒癥凝血和炎癥指標的影響及其意義[J].中華危重病急救醫學,2015,27(2):102-105.
[5] Shankar-Hari M,Phillips G S,Levy M L,et al.Developing a new definition and assessing new clinical criteria for septic shock[J].JAMA,2016,315(8):775-787.
[6] Bover G,Ashrafian H,Cappelletti S,et al.A proposed role for sepsis in the pathogenesis of myocardial calcification[J].Acta cardiologica,2017,72(3):249-255.
[7]曾俊,劉鈺,汪衛立.重癥肺炎合并膿毒癥患者血清降鈣素原、白細胞介素-8水平檢測結果分析[J].中國鄉村醫藥,2012,19(8):8-9.
[8]袁梁玉.炎癥因子對感染致膿毒癥患兒的診斷價值[J].中國實用醫藥,2019,14(14):81-82.
[9]李維勤.膿毒癥診療的新挑戰—持續炎癥、免疫抑制和分解代謝綜合征[J].醫學研究生學報,2017,30(7):673-677.
[10] Liu H,Liu Z,Zhao S,et al.Effect of BML-111 on the intestinal mucosal barrier in sepsis and its mechanism of action[J].Molecular Medicine Reports,2015,12(2):3101-3106.
[11]許曉蘭,許鵬,於江泉,等.各炎癥因子在細菌性血流感染所致膿毒癥早期診斷中的價值[J].醫學理論與實踐,2015,28(24):3319-3322.
[12] Mathias B,Delmas A L,Ozrazgat-Baslanti T,et al.Human myeloid-derived suppressor cells are associated with chronic immue suppression after severe sepsis/septic shock[J].Annals of Surgery,2017,255(4):827-834.
[13]孟冬梅,邵金蓮,張映喜.血中各項炎癥因子在膿毒癥中的診斷價值[J].廣東醫學,2017,38(5):753-755.
[14]張軍,楊曉明,衛曉麗.膿毒癥病人凝血指標改變的臨床意義[J].中西醫結合心腦血管病雜志,2017,15(20):2645-2647.
[15]楊偉強,謝美芳,徐欣暉,等.膿毒癥患者血栓彈力圖、凝血參數等指標的分析及臨床意義[J].臨床急診雜志,2015,16(6):407-410.
[16] Mira G C,Gentile L F,Mathias B J,et al.Sepsis pathophysiology,chronic critical illness,and persistent inflammation-immunosuppression and catabolism syndrome[J].Critical Care Medicine,2017,45(2):253-262.
(收稿日期:2020-01-18) (本文編輯:李盈)

