顱內外動脈支架術前后腦CT灌注評價
(延安大學附屬醫院CT室,陜西 延安,716000)
缺血性腦卒中發生率及致殘率均很高,嚴重影響患者生活質量,其常見原因為血管狹窄[1]。通過血管內植入支架可解除狹窄,增加局部血流量,改善低灌注狀態,預防和治療缺血性卒中。CT灌注成像(CTP)能反映腦組織微循環血流動力學變化。本研究初步探討CTP在動脈支架植入術前后腦灌注變化中的應用價值,為支架植入術評估提供客觀可靠的影像指標。
1 資料與方法
收集2014年3月至2015年3月延大附院神經內科收治經DSA確診為顱內外動脈狹窄(顱內外>50%或70%)并行血管內支架植入術且有相應供血區臨床癥狀、CTP呈低灌注改變者15例,男9例,女6例,平均年齡63歲。術前后7d內行灌注檢查(雙源CT),經肘前靜脈注射對比劑40ml,流速6ml/s,電壓80Kv,電流100mAs,層厚10mm。使用工作站自帶灌注軟件AutoStrokeMTT自動處理得到灌注各參數偽彩圖。在兩側大腦半球大腦前動脈供血區(額葉)、大腦中動脈(顳葉、島葉及基底節區)、大腦后動脈(枕葉)選擇病灶最大層面進行測量,盡量避開血管和腦溝。椎動脈(頸內動脈)支架植入者選擇相對正常側大腦中動脈(大腦后動脈)供血區為參考區域。分別計算支架植入血管直接供血區(頸動脈包括同側大腦前中動脈,椎動脈包括雙側大腦后動脈)及非直接供血區相對灌注值;如rCBF=CBF/CBF參考區[2]。術前后比較采用配對t檢驗,P<0.05有統計學差異(SPSS13.0)。
2 結果
15例患者術前各灌注圖均有肉眼可見的不對稱性,術后圖像不對稱得到改善,表現為支架植入側供血區色彩與健側接近;2例術后改善不明顯。本組共獲得35個直接供血區及42個非直接供血區相對灌注參數。狹窄血管供血區術后rTTP較術前降低,有統計學差異(P<0.05),狹窄血管非供血區術前后rTTP及狹窄血管供血區和非供血區rCBV、rCBF、rMTT術前后均無統計學差異(P>0.05)。
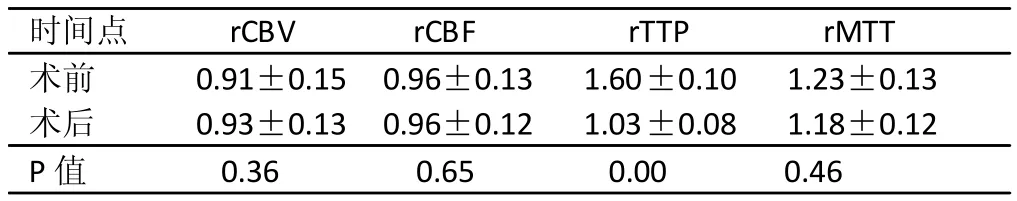
表1 術前后直接供血區灌注參數比較

表2 術前后非直接供血區灌注參數比較
3 討論
顱內外動脈狹窄和閉塞易并發卒中,同時可引起遠端供血區低灌注,CTP可對其進行較好評估,尤其是梗死前期[3]。CTP在靜脈注射對比劑同時對選定層面進行連續多次掃描,能直觀反映腦組織微循環血流動力學變化,可計算出 MIP、CBV、CBF、TTP、MTT 圖[4]。CBF 指單位時間內流經一定量腦組織的血流量。CBV指一定量腦組織的血容量。TTP是從開始注射對比劑到濃度達峰值的時間,是灌注損傷敏感指標,在CBF和CBV下降之前可出現異常。MTT是指血液流經血管結構所用時間,區分正常和缺血腦組織較敏感,但對缺血損害程度及發生腦梗死風險預測不CBF和CBV[4]。健側鏡像區或健側非供血區均可作為參考區,前者測量記錄方便,但在兩側頸動脈同時狹窄、椎動脈狹窄(一側或兩側椎動脈狹窄時影響雙側后循環供血)時測量受限,此外還受掃描體位或患者顱腦不對稱影響;后者可避免上述測量受限,有利于評估支架術對供血區與非供血區影響,但由于參考區域并不代表灌注正常區域,因此該相對灌注值只適合術前后比較。本研究提示供血區支架術后rTTP較術前降低,原因是支架置入術后管腔狹窄解除,局部血流量增加;由于支架影響參考區灌注,使術后rTTP低于實際降低程度。供血區支架術后rCBV及rCBF較術前變化不明顯,支架術后CBV、CBF恢復需要較長時間,術后6個月94%灌注缺損可獲得改善。其中2例支架植入術后直接供血區rTTP延長,與術后局部血管痙攣有關。本研究顯示非直接供血區在支架植入術前后各相對灌注值均無統計學差異,提示支架對非直接供血區腦血流灌注影響較小。

