腹腔鏡無張力疝修補術治療腹股溝斜疝患者的臨床效果
歐陽振福,杜洪芳,廖聲有
江西省安遠縣人民醫院腫瘤科 (江西贛州 342100)
腹股溝斜疝屬于腹股溝區疝氣的一種,分為先天性腹股溝斜疝和后天性腹股溝斜疝,可造成精索及睪丸萎縮,一旦發生疝內容物嵌頓,易導致疝內容物壞死,危及患者生命[1]。傳統開放式無張力疝修補術雖有一定的臨床療效,但手術創傷大、術中出血量多、術后并發癥多,會對患者的康復進程造成影響,且復發率較高[2]。腹腔鏡手術是微創技術的重要組成部分,具有創傷小、出血量少、并發癥少等優勢,現已廣泛應用于臨床[3]。本研究探討腹腔鏡無張力疝修補術治療腹股溝斜疝患者的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2018年6月至2019年6月我院收治的52例腹股溝斜疝患者作為研究對象,隨機分為對照組和試驗組,各26例。對照組男20例,女6例;年齡43~72歲,平均(58.04±2.26)歲;單側斜疝16例,雙側斜疝10例;Gilbert分型Ⅰ型6例,Ⅱ型16例,Ⅲ型4例。試驗組男22例,女4例;年齡44~71歲,平均(58.26±2.41)歲;單側斜疝15例,雙側斜疝11例;Gilbert分型Ⅰ型5例,Ⅱ型18例,Ⅲ型3例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。
納入標準:(1)符合《成人腹股溝疝診斷和治療指南》[4]中的相關臨床指征;(2)經臨床表現、彩超結果確診為腹股溝斜疝;(3)符合ASA分級Ⅰ~Ⅱ級;(4)對本研究內容知情并自愿簽署知情同意書。排除標準:(1)有手術禁忌證的患者;(2)合并鞘膜積液、精索囊腫或隱睪癥的患者;(3)伴有惡性腫瘤、免疫性疾病、重要器臟功能障礙的患者;(4)有下腹部手術史的患者。
1.2 方法
對照組行開放式無張力疝修補術:給予全身麻醉,于臍下2.0 cm處做一7 cm弧形切口,逐層切開,解剖腹股溝管,切開疝囊,觀察并避免疝內容物滑出,根據其活性行對應處理;對于內容物過多的患者,預防逆行性嵌頓產生;在處理疝囊的過程中,需做好保護措施,防止滲出造成感染;沖洗、修補,高位結扎疝囊,用補片固定,關閉切口。
試驗組行腹腔鏡無張力疝修補術:行氣管插管全身麻醉,于臍下緣作弧形切口,切開腹直肌前鞘,暴露后鞘,游離腹膜外間隙;建立氣腹,鈍性分離腹膜前間隙,于髂前內側1指、臍與恥骨結節中點置入套管(Trocar),暴露恥骨結節、乳腺腺葉間有與皮膚垂直的纖維束(Cooper韌帶)、髂骨束等;鈍性剝離疝囊,若疝囊較大,則橫斷疝囊后行遠端曠置,近端剝離、結扎;放置補片,確認無明顯出血、補片下緣平展后,排氣、退鏡,關孔。
1.3 臨床評價
(1)比較兩組圍手術期指標。(2)比較兩組疼痛程度及生命質量:于術后6 h、48 h,采用視覺模擬評分法(VAS)[5]評估患者的疼痛程度,0分為無痛,7分以上為劇烈疼痛;于術后6 h、48 h采用生命質量測定量表(SF-36)[6]評估患者的生命質量,該量表分別從患者的心理、生理、社會、情緒、活力等8個維度進行評估,得分越高表示生命質量越高。(3)比較兩組并發癥發生情況。
1.4 統計學處理
采用SPSS 20.0統計軟件分析數據,計量資料以±s表示,采用t檢驗,計數資料以率表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組圍手術期指標比較
試驗組手術時間、胃腸道恢復時間及住院時間均短于對照組,術中出血量少于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組圍手術期指標比較(±s)
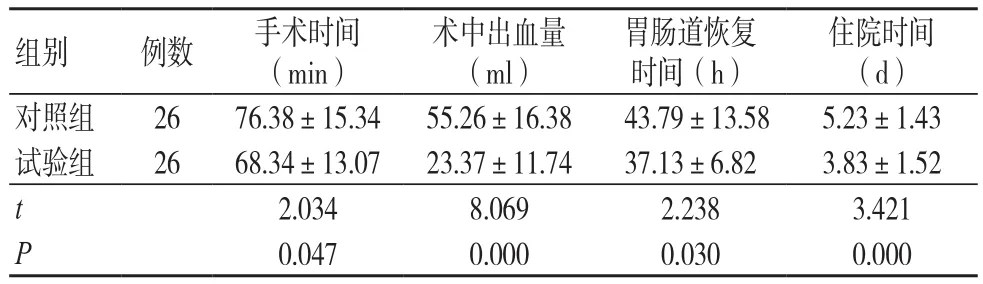
表1 兩組圍手術期指標比較(±s)
住院時間(d)對照組 26 76.38±15.34 55.26±16.38 43.79±13.58 5.23±1.43試驗組 26 68.34±13.07 23.37±11.74 37.13±6.82 3.83±1.52 t 2.034 8.069 2.238 3.421 P 0.047 0.000 0.030 0.000組別 例數 手術時間(min)術中出血量(ml)胃腸道恢復時間(h)
2.2 兩組疼痛程度及生命質量比較
術后6 h、48 h,試驗組 VAS評分低于對照組,SF-36評分高于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組疼痛程度及生命質量比較(分,±s)

表2 兩組疼痛程度及生命質量比較(分,±s)
注:與對照組比較,aP<0.05
組別 例數 VAS評分 SF-36評分對照組 26術后 6 h 7.93±2.54 72.45±3.27術后 48 h 2.96±1.06 80.49±4.53試驗組 26術后6 h 5.54±1.73a 78.43±3.82a術后48 h 2.14±0.86a 86.46±4.28a
2.3 兩組并發癥發生情況比較
試驗組出現陰囊水腫1例、尿潴留1例、牽扯感1例,并發癥發生率為11.54%;對照組出現陰囊水腫4例、尿潴留2例、牽扯感3例、局部血腫1例,并發癥發生率為38.46%;試驗組并發癥發生率低于對照組,差異有統計學意義(χ2=2.026,P=0.025)。
3 討論
腹股溝疝可分為直疝、斜疝及股疝,其中以斜疝最為常見。既往研究表明,斜疝可發于任何年齡,損傷程度最輕,患者擇期手術時間范圍廣;但有學者指出,若腹股溝斜疝患者形成嵌頓疝,易造成腸梗阻、腸壞死等嚴重并發癥,危及患者生命,故一經發現,應盡早治療。
傳統開放式無張力疝修補術治療單側腹股溝斜疝患者,其切口修補區域有限,難以覆蓋全部病灶區域;治療雙側腹股溝斜疝患者,需行雙側手術才可完成修補,且手術創傷大,患者應激反應強烈,恢復時間長。隨著腹腔鏡技術的不斷發展,逐漸被應用于腹股溝斜疝修補術中,且獲得較好的臨床效果。有研究表明,腹腔鏡無張力斜疝修補術具有創傷小、術中出血量少、安全性高等優勢,可改善患者生命質量。另外,該術式符合解剖學基礎,并遵循無張力修補原則,不破壞腹股溝區正常結構,可減輕術后疼痛,降低復發率[7];同時腹腔鏡無張力疝修補術治療雙側腹股溝斜疝患者,可探查對側隱疝和腹腔,故在臨床應用中受到廣泛重視[8]。本研究結果顯示,試驗組手術時間、胃腸道恢復時間及住院時間均短于對照組,術中出血量少于對照組,差異有統計學意義(P<0.05);術后6 h、48 h,試驗組 VAS評分低于對照組,SF-36評分高于對照組,差異有統計學意義(P<0.05);試驗組并發癥發生率低于對照組,差異有統計學意義(P<0.05),表明腹腔鏡無張力疝修補術治療腹股溝斜疝患者,可降低疼痛程度及并發癥發生率,對改善患者生命質量、促進患者快速恢復具有重要作用。
綜上所述,腹腔鏡無張力疝修補術治療腹股溝斜疝患者的臨床效果顯著,可縮短手術時間,減輕術后疼痛,減少術中出血量,降低并發癥發生風險,改善患者生命質量。

