個體化營養治療對交界性糖耐量異常孕婦糖脂代謝及妊娠結局的影響分析
孟麗萍
[摘要] 目的 探討個體化營養治療對交界性糖耐量異常孕婦糖脂代謝及妊娠結局的影響。方法 選取2018年1—12月醫院收治的80例交界性糖耐量異常孕婦作為研究對象,隨機分為觀察組和對照組各40例。比較兩組孕婦的糖脂代謝情況、妊娠結局。 結果 觀察組治療后的糖脂代謝指標、妊娠結局均明顯優于對照組(P<0.05)。 結論 個體化營養治療能明顯改善交界性糖耐量異常孕婦的妊娠結局及糖脂代謝水平。
[關鍵詞] 交界性糖耐量異常;孕婦;糖脂代謝;妊娠結局
[中圖分類號] R714.256? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2020)01(b)-0005-03
[Abstract] Objective To investigate the effects of individualized nutrition therapy on glucose and lipid metabolism and pregnancy outcome in pregnant women with borderline impaired glucose tolerance. Methods Eighty women with borderline impaired glucose tolerance who were admitted to hospital from January to December 2018 were enrolled in the study. They were randomly divided into observation group and control group. The glucose and lipid metabolism and pregnancy outcomes of the two groups of pregnant women were compared. Results The glucose and lipid metabolism indexes and pregnancy outcomes of the observation group were significantly better than those of the control group(P<0.05). Conclusion Individualized nutritional therapy can significantly improve the pregnancy outcome and glucose and lipid metabolism levels in pregnant women with borderline impaired glucose tolerance.
[Key words] Borderline impaired glucose tolerance; Pregnant women; Glycolipid metabolism; Pregnancy outcome
交界性糖耐量異常是孕婦妊娠期的一種常見并發癥,易增加其分娩時的剖宮產率及母嬰并發癥發生率,若未給予有效干預易導致孕婦進展為妊娠期糖尿病,而妊娠期糖尿病會增加妊娠期并發癥率及不良母嬰妊娠結局風險[1]。臨床研究表明,孕期實施飲食干預有助于改善交界性糖耐量異常孕婦的妊娠結局[2]。個體化醫學營養治療能夠針對不同孕婦的病情采取針對性的營養治療,有助于改善孕婦妊娠期的營養狀態。因此,該文選取2018年1—12月收治的80例交界性糖耐量異常孕婦作為研究對象,旨在探討個體化營養治療對交界性糖耐量異常孕婦糖脂代謝及妊娠結局的影響。報道如下。
1? 資料與方法
1.1? 一般資料
該研究選取院收治的80例交界性糖耐量異常孕婦作為研究對象,隨機分為觀察組和對照組各40例。觀察組:年齡23~37歲,平均(30.24±5.42)歲;孕周22~30周,平均(26.13±1.50)周;初產婦24例,經產婦16例。對照組:年齡22~37歲,平均(30.23±5.41)歲;孕周22~32周,平均(26.25±1.54)周;初產婦25例,經產婦15例。患者均對該研究知情,并簽署知情同意書。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2? 方法
對照組采取常規營養治療,連續監測孕婦糖脂代謝情況,根據糖脂水平予以孕婦常規飲食干預及胰島素治療。
觀察組采取個體化醫學營養治療,包括:①治療前營養狀況評估:營養醫師于治療前測量孕婦的血糖、血脂情況,對孕婦孕前的飲食情況進行評估,分析不良飲食情況對其糖脂代謝的影響,以為孕婦提供個體化的營養治療。②營養健康教育:告知孕婦妊娠期間營養治療的重要性,通過圖片、視頻等方式對孕婦及家屬進行營養教育,使孕婦能夠詳細了解妊娠期間不同階段其所需營養的基本知識。③制定營養攝入計劃表:營養醫師為孕婦制定每周營養攝入計劃表,采取少食多餐的方式,以低血糖指數食物作為飲食重點,并根據孕婦的血糖、血脂水平,對孕婦的營養方案進行調整,并控制孕婦的血糖水平。④運動管理:告知孕婦在進行合理營養治療的基礎上,根據自身情況進行適當的運動,以消耗體內多余的熱量。
1.3? 觀察指標
記錄兩組治療前后的糖脂代謝指標,糖代謝指標:空腹血糖(FBG)、餐后2 h血糖(2 h PG)、糖化血紅蛋白(HbAlc);脂代謝指標:血清總蛋白(TP)、血紅蛋白(HGB)、甘油三酯(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)和低密度脂蛋白膽固醇(LDL-C);并比較兩組的妊娠結局。
1.4? 統計方法
數據均采用SPSS 17.0統計學軟件處理,計數資料用率(%)表示,并行χ2檢驗;計量資料用(x±s)表示,并行t檢驗;P<0.05為差異有統計學意義。
2? 結果
2.1? 糖代謝指標比較
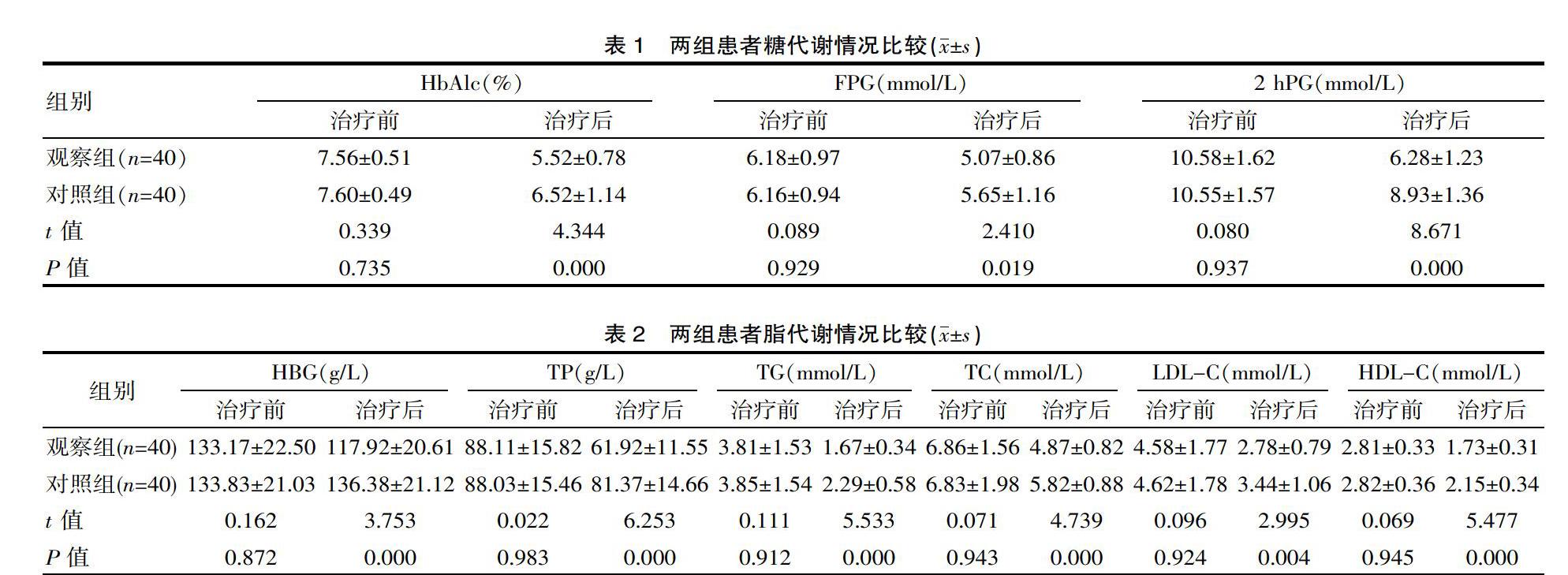
兩組治療前的糖代謝指標比較差異無統計學意義(P>0.05);觀察組治療后的糖代謝指標明顯低于對照組和治療前,差異有統計學意義(P<0.05)。見表1。
2.2? 脂代謝指標比較
兩組治療前的脂代謝指標比較差異無統計學意義(P>0.05);觀察組治療后的脂代謝指標明顯低于對照組和治療前,差異有統計學意義(P<0.05)。見表2。
2.3? 妊娠結局比較
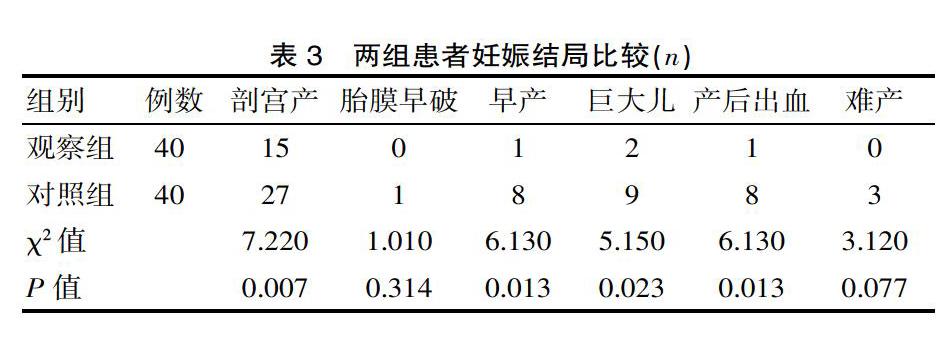
觀察組治療后的剖宮產、早產、巨大兒、產后出血發生率明顯低于對照組,差異有統計學意義(P<0.05);但兩組的胎膜早破、難產發生率比較差異無統計學意義(P>0.05)。見表3。
3? 討論
交界性糖耐量異常是孕婦在妊娠期間常見的一種并發癥,若未采取及時干預會形成妊娠期糖尿病。孕婦在正常妊娠期間,其體內的甲狀腺素、腎上腺糖皮質激素、促腎上腺皮質激素及腎上腺素出現分泌增加的現象,導致其血糖水平升高,刺激胰島素分泌,破壞了細胞及組織對機體高血糖水平的應對能力,導致孕婦出現糖耐量異常。研究顯示,飲食營養干預是治療孕婦糖耐量異常重要方法[4]。傳統的營養治療未考慮到孕婦個體的差異性,影響了營養治療的效果[5]。因此,該文采取個體化醫學營養治療,通過糾正孕婦孕期的飲食觀念,為孕婦提供個體化的營養治療。
該研究結果顯示,觀察組治療后的糖脂代謝指標改善程度明顯優于對照組,且妊娠結局更優(P<0.05)。傅玨等[6]的研究證實,BGGI孕婦經飲食干預控制后,孕婦糖脂代謝水平得到有效的改善;與該研究結果基本一致。結果表明:對交界性糖耐量異常孕婦實施個體化醫學營養治療可改善孕婦糖脂代謝異常和妊娠結局。考慮原因可能為:①個體化醫學營養治療通過在治療前對孕婦的營養狀況進行評估,確定影響孕婦血糖異常的飲食特征,制定營養攝入計劃表,以采取針對性個體化營養治療,有效控制孕婦的血糖水平[7]。②個體化醫學營養治療采取運動管理可以促進孕婦機體營養代謝,增強其免疫力和抵抗力,減少妊娠并發癥,改善分娩結局[8]。
綜上所述,個體化醫學營養治療能有效的改善交界性糖耐量異常孕婦的糖脂代謝狀況,同時改善妊娠結局,值得應用。
[參考文獻]
[1]? 胡崢, 王曼, 朱昊平,等. 醫學營養治療對交界性糖耐量受損孕婦孕期并發癥及母嬰結局的影響[J]. 實用婦產科雜志, 2018, 34(2)143-147.
[2]? 李雪蓮, 汪洋, 劉瓊芬,等. 醫學營養治療對妊娠期糖尿病孕婦妊娠結局的影響[J]. 中國婦幼保健, 2017, 32(6):1165-1167.
[3]? 張春霞, 張立飛, 周起環,等. 個體化醫學營養治療對妊娠期糖尿病患者及其胎兒的影響[J].包頭醫學院學報, 2017, 33(11):25-27.
[4]? 吳紅艷, 董金華.個體化的孕前體質量指數干預對妊娠期糖耐量受損孕婦妊娠結局的影響[J].中國現代醫生, 2018, 56(9):65-68.
[5]? 劉淑榮, 李凱, 邱服斌. 營養干預對妊娠期糖尿病患者糖脂代謝及妊娠結局的影響探究[J]. 影像研究與醫學應用, 2017, 1(14):226-227.
[6]? 傅玨, 朱丹. 營養干預對妊娠期糖尿病孕婦體重及妊娠結局的影響[J]. 中國婦幼保健, 2017, 32(10):2076-2078.
[7]? 莫琴, 胡翔, 林麗妮,等. 妊娠早中期個體化醫學營養管理降低妊娠期糖尿病發生率作用的研究[J]. 中國醫藥科學, 2017, 7(12):187-191.
[8]? 王騰, 鄭薇, 黃文宇,等. 不同妊娠期血脂水平對妊娠期糖尿病患者分娩后血脂代謝的影響研究[J]. 中國全科醫學, 2018, 21(35):24-30.
(收稿日期:2019-10-17)

